應用超聲新技術評價射血分數保留完全性左束支傳導阻滯患者心室功能及同步性
焦曉芳, 周微微, 張婷婷, 王艷秋, 李 陽
北部戰區總醫院 心血管內科,遼寧 沈陽 110016
完全性左束支傳導阻滯(complete left bundle branch block,CLBBB)是一種電傳導障礙性心律失常,由于電激動在左希氏束、左束支主干、左束支分支或左心室蒲肯野纖維接點處發生傳導中斷或延遲,導致左心室電傳導的延遲及不同步,進而可使左心室喪失正常的收縮同步性,心臟重構,甚至發展為慢性心力衰竭[1]。本研究采用二維斑點追蹤技術(2D speckle-tracking imaging,2D-STI)評價左心室射血分數(left ventricular ejection fraction,LVEF)保留的CLBBB患者的心室功能及同步性,為臨床判斷病情、提早干預治療及評估預后提供重要信息。現報道如下。
1 資料與方法
1.1 一般資料 選取自2019年12月至2020年12月于北部戰區總醫院門診就診及住院的50例LVEF保留的CLBBB患者為CLBBB組。其中,男性29例,女性21例;年齡41~70歲,平均年齡(51.3±7.2)歲。納入標準:(1)心電圖QRS波時限≥120 ms,V1、V2導聯呈QRS型或rS型,I、aVL、V5和V6導聯至少有兩個相鄰的導聯的R波增寬并伴有切跡及頓挫[2];(2)超聲心動圖LVEF≥50%。排除標準:心臟瓣膜病、先心病、心肌病、節段性室壁運動異常、支架置入、安置起搏器、心臟外科術后、LVEF<50%、合并心律失常及其他能夠影響心臟的心外疾病。另選取同期于我院體檢的年齡、性別相匹配的體檢正常的30例健康志愿者作為健康組,其中,男性18例,女性12例;年齡40~65歲,平均年齡(52.9±7.1)歲。兩組研究對象一般資料比較,差異均無統計學意義(P>0.05),具有可比性。本研究經醫院倫理委員會批準。研究對象均知情同意。
1.2 研究方法 應用PhilipsEPIQ 7C超聲診斷儀,配有X5-1探頭(探頭頻率1~5 MHz),Qlab10.5工作站。受檢者均左側臥位、連接同步心電圖,在呼吸末采集胸骨旁左心室長軸切面、心尖四腔心、三腔心及兩腔心切面的3個心動周期圖像并儲存供離線分析。采用常規超聲[3]測量左心房前后徑(left atrial diameter,LAD)、左心室舒張末期內徑(left ventricular end-diastolic dimension,LVEDD)、左心室舒張末期容積(left ventricular end-diastolic volume,LVEDV)、LVEF、三尖瓣環收縮期位移(tricuspid annular plane systolic excursion,TAPSE)、右心室面積變化率(right ventricular fractional area change,RVFAC);采用脈沖多普勒測量二尖瓣口舒張期早期血流速度(E)及二尖瓣口舒張期晚期血流速度(A)、E峰減速時間(E deceleration time,EDT);采用組織多普勒測量二尖瓣瓣環舒張早期速度(e′),并計算E/A及E/e′;采用2D-STI測量并計算左心室整體縱向峰值應變(left ventricular peak global longitudinal strain,LVGLS)、右心室整體縱向峰值應變(right ventricular peak global longitudinal strain,RVGLS),以及左心室18節段縱向峰值應變達峰時間標準差(standard deviation of time,SDt,反應左心室內收縮同步性),峰值應變取絕對值比較。

2 結果
CLBBB組LAD、LVEDD、LVEDV、E/e′、SDt高于健康組,差異有統計學意義(P<0.05)。CLBBB組EDT、e′、E/A、LVGLS、RVGLS低于健康組,差異有統計學意義(P<0.05)。CLBBB組LVEF、TAPSE、RVFAC低于健康組,但差異無統計學意義(P>0.05)。見表1,圖1。

表1 CLBBB組與健康組心室功能及同步性比較
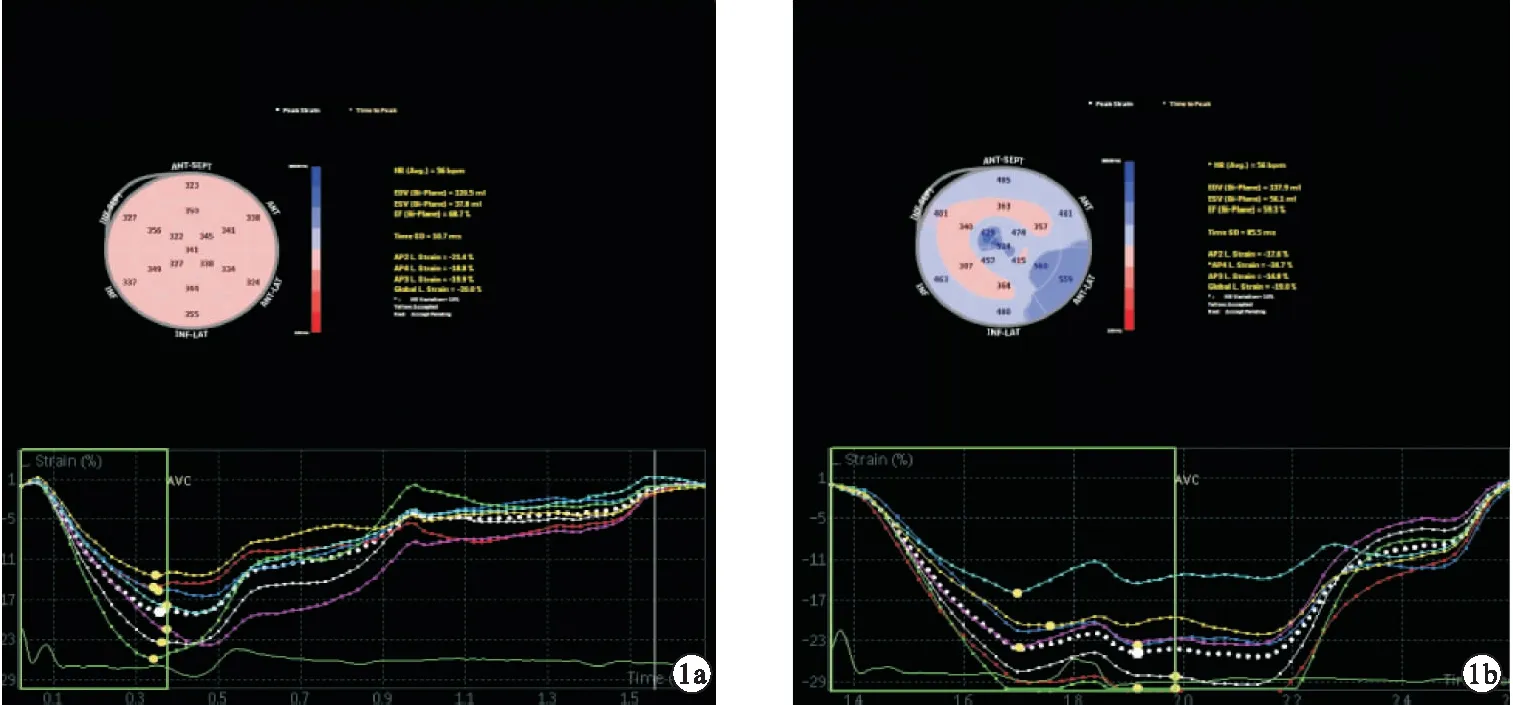
圖1 LVGLS及應變達峰時間牛眼圖(a.健康組;b.CLBBB組)
3 討論
CLBBB是一種電傳導障礙性心律失常,由于左心室延遲激活,導致QRS時限延長,進而可導致心肌機械運動不同步,機械運動的不同步引起室壁心肌運動不同步,造成心室腔內壓力分布的不均勻,導致心肌灌注異常,最終引起心室心肌重構和心腔增大,心功能下降[4-5]。完全CLBBB是心血管疾病死亡的獨立危險因素,是心力衰竭、猝死的獨立預測因子[6-7],早期準確評價CLBBB患者心臟功能的變化,對于指導治療、改善預后具有重要意義。
本研究應用常規超聲心動圖結合2D-STI技術對LVEF保留的CLBBB患者心室功能及左心室內收縮同步性進行評估,結果發現,CLBBB組患者的LAD、LVEDD、LVEDV、E/e′、SDt高于健康組,E/A、EDT、e′、LVGLS、RVGLS低于健康組,差異均有統計學意義(P<0.05),提示LVEF保留的CLBBB患者左、右心室收縮功能減低,左心室舒張功能及左心室運動同步性異常。
左、右心室間及左心室內心肌各節段間的同步性運動對左心功能起著非常重要的作用[8]。當發生CLBBB時,心室激動順序發生改變,由正常的左向右,經左右束支及浦肯野纖維擴展至左、右心室,變為右向左除極,始于室間隔右側,最后到達左心室側后壁[7],這種除極異常導致了心室之間及心室內的不同步運動,延長心室的整體激動時長,引起心肌收縮和舒張的異常,部分心肌收縮舒張提前、部分延后,導致心肌收縮功能的無效性,造成部分血液在左心室內做無效循環,最終降低了心臟的泵功能,心臟增大,引起心力衰竭、心律失常等臨床癥狀[9-10]。有研究報道,CLBBB對心室收縮舒張功能、心肌灌注、血流動力學均會產生負向影響[11]。同時,由于左心室功能及同步性的減低可以通過室間隔間接影響右心功能[12]。
本研究通過2D-STI技術發現,即使LVEF無顯著差異的CLBBB患者左、右心室收縮功能已經存在減低,LVEF保留的CLBBB患者在早期LVGLS、RVGLS已經減低,SDt增大[13]。此時,常規超聲心動圖檢查無明顯異常,患者通常無明顯的臨床癥狀,以至于臨床醫師對LVEF保留的CLBBB患者常常不重視。新的評估參數為臨床提供參考依據,便于臨床定期隨訪,有研究已經證實,心肌應變可以早期檢查心肌病變的亞臨床改變[14]。2D-STI是近年發展起來的超聲新技術,能夠更敏感、全面、準確地評價心臟收縮功能。此外,2D-STI也可用來準確評價左心室收縮同步性[15]。本研究的局限性在于樣本量較小,未對CLBBB患者進行進一步的分類研究及長時間的隨訪。
綜上所述,LVEF保留的CLBBB患者左、右室收縮功能及左心室內收縮同步性已經減低,2D-STI技術可以及早發現心室功能及同步性的損害,為臨床提供更為準確的評估參數,及時干預,改善預后。

