肺結核患者呼吸道感染菌群特點及影響因素分析
劉 麗,張凌林
結核病是因為結核分枝桿菌感染造成的慢性傳染病,可以侵犯多個臟器,以肺部最常見[1]。結核分枝桿菌主要通過飛沫和氣溶膠傳播,經由呼吸道侵入人體[2]。結核分枝桿菌感染機體時,起初不一定會發病,但當感染者的免疫力下降時,便會發病。感染者臨床癥狀多表現為盜汗、低熱、渾身無力、體質量驟減等。如果治療不及時,會對感染者的呼吸道產生不可逆的影響,甚至危及生命。呼吸道感染是指致病微生物侵入呼吸道并進行繁殖所引起的疾病,包括上呼吸道感染和下呼吸道感染,一般采取藥物治療可以治愈。目前臨床上肺結核多合并呼吸道感染,但具體原因以及病原菌分布特點仍不明確。本研究選取我院收治的120例肺結核合并呼吸道感染者,以及同期121例肺結核未發生呼吸道感染者的臨床資料進行分析,以探究肺結核患者呼吸道感染的病原菌特點。
1 對象與方法
1.1 對象 回顧性選取2017年1月—2019年12月如皋市人民醫院收治的241例肺結核患者作為研究對象,根據有無呼吸道感染,分為感染組(n=120)與未感染組(n=121)。診斷標準:①肺結核診斷標準符合《現代結核病診斷與治療》[3]中相關診斷標準。②呼吸道感染的診斷標準符合《解讀2011年成人呼吸道感染的診治指南(概述)》[4]中相關診斷標準。排除標準:①存在嚴重惡性腫瘤或自身免疫性疾病患者。②伴有心、腎、腦等臟器嚴重功能障礙患者。③臨床資料不完整的患者。本研究已獲得我院倫理委員會批準。
感染組中,男60例,女60例,年齡為20~80歲,平均為(59.51±15.20)歲;包括初治肺結核70例,復治肺結核50例。呼吸道感染類型:支氣管擴張45例,慢性喘息性支氣管炎60例,氣管炎15例。未感染組中,男60例,女61例,年齡為19~81歲,平均為(59.21±15.36)歲;包括初治肺結核70例,復治肺結核51例。2組患者一般資料比較差異均無統計學意義(P均>0.05)。見表1。
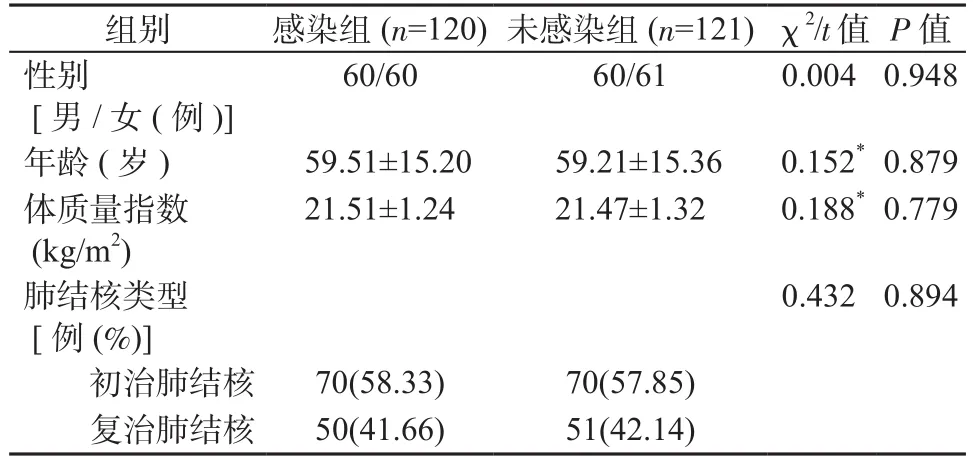
表1 2組患者一般資料比較Table 1 Comparison of general data of patients between 2 groups
1.2 方法 收集感染組患者痰標本進行病原菌培養和檢測,并對病原菌檢測結果進行分析。具體檢測方法如下。患者早晨起床時,采用無菌生理鹽水漱口后,取患者最深處的痰液并注入無菌瓶中送至檢驗科,進行痰涂片檢查。每低倍視野白細胞25個以上,鱗狀上皮細胞在10個以下為合格,將確認合格的標本進行優勢菌株培養,即指首次接種生長的菌落,平板上顯示3個+以上為感染菌。上述病原菌鑒定采MicroScanautoSCAN4型微生物分析儀進行。
1.3 統計學處理 采用SPSS 21.0軟件對數據進行分析。計量資料呈正態分布以x±s表示,2組之間比較采用t檢驗。計數資料以例(%)表示,2組之間比較采用χ2檢驗。采用多因素Logistic回歸檢驗分析肺結核患者呼吸道感染影響因素。P<0.05表示差異有統計學意義。
2 結 果
2.1 感染組病原菌分布情況 感染組共分離出致病菌143株,其中革蘭陰性菌88株,占61.53%,以銅綠假單胞菌、肺炎克雷伯菌、鮑曼不動桿菌、大腸埃希菌為主;革蘭陽性菌33株,占23.07%,以金黃色葡萄球菌和腸球菌為主。真菌22株,占15.40%,以白色念球菌為主。見表2。
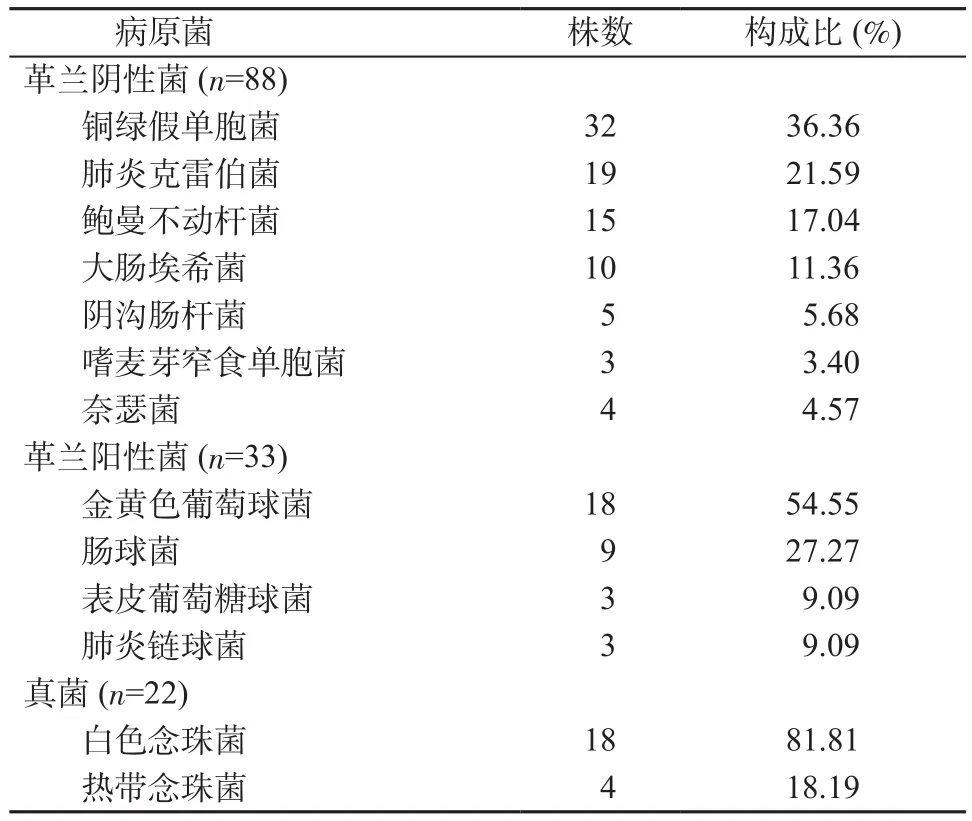
表2 感染組病原菌分布情況Table 2 Distribution of pathogenic bacteria isolated in infection group
2.2 肺結核患者呼吸道感染單因素分析 感染組年齡≥70歲、抗菌藥物使用種類>2種、抗菌藥物使用時間>7 d、住院時間>15 d和初治患者的比例均高于未感染組,差異均有統計學意義(P均<0.05)。見表3。
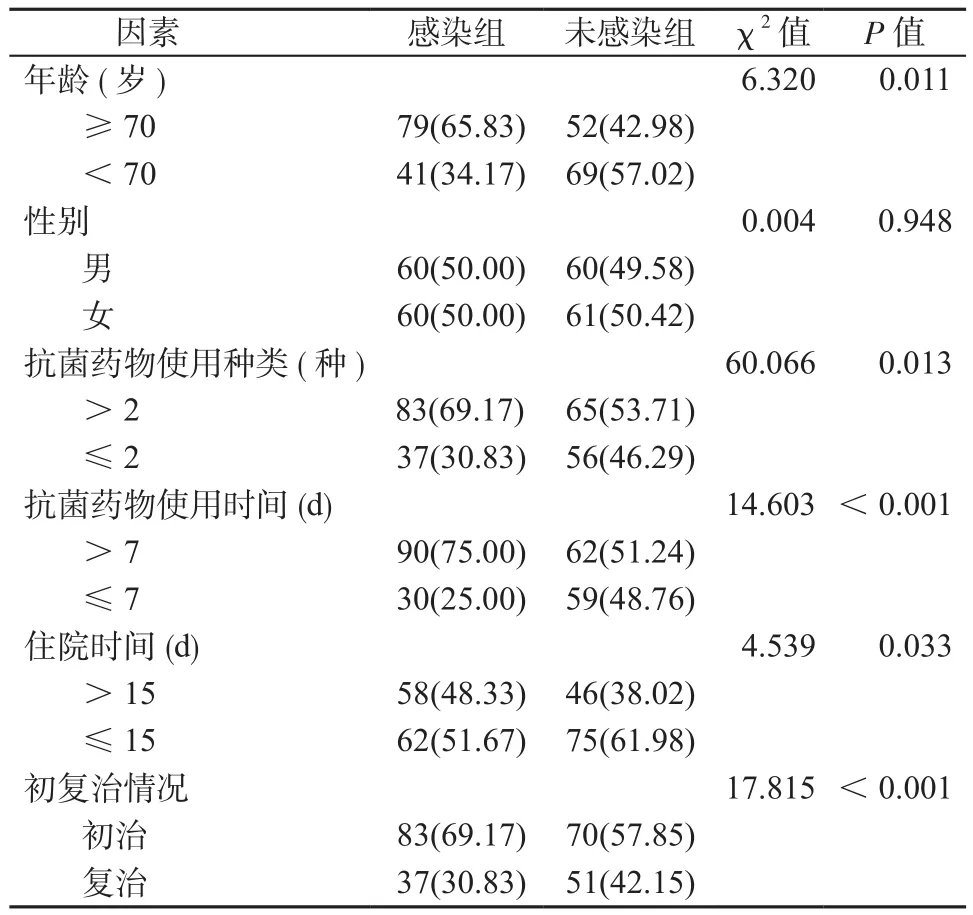
表3 肺結核患者呼吸道感染單因素分析[例(%)]Table 3 Univariate analysis of factors affecting respiratory tract infection in pulmonary tuberculosis patients[cases(%)]
2.3 肺結核患者呼吸道感染多因素分析 將年齡、住院時間、抗菌藥物使用種類、抗菌藥物使用時間、初復治情況這一系列指標進行多因素Logistic回歸分析,結果表明年齡、住院時間、抗菌藥物使用種類、抗菌藥物使用時間、初復治情況為肺結核患者合并呼吸道感染的危險因素,差異均具有統計學意義(P均<0.05)。見表4~5。
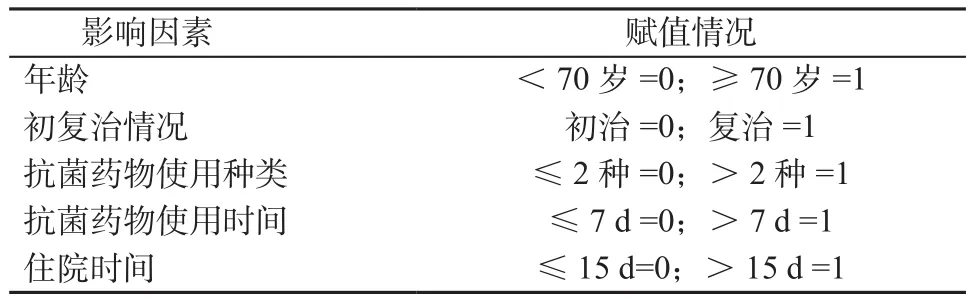
表4 肺結核患者呼吸道感染多因素分析賦值表Table 4 Assignment table of multivariate analysis of factors affecting respiratory tract infection in patients with pulmonary tuberculosis
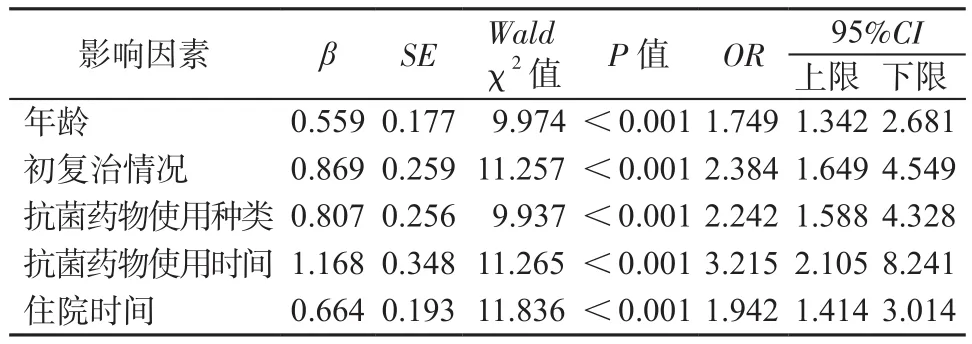
表5 肺結核患者呼吸道感染多因素分析Table 5 Multivariate analysis of factors affecting respiratory tract infection in patients with pulmonary tuberculosis
3 討 論
肺結核是一種慢性消耗性疾病,嚴重危害人類健康。由于肺結核多采用多種抗菌藥物聯合治療,極易導致患者呼吸道正常菌群紊亂而產生感染[5]。近些年來,隨著大量抗菌藥物和免疫抑制劑的使用,細菌感染風險不斷升高[6],所以研究肺結核合并呼吸道感染的菌群和影響因素較為重要。既往有研究發現,肺結核合并下呼吸道感染的病原菌包括革蘭陰性菌和革蘭陽性菌,其中革蘭陰性菌主要以銅綠假單胞菌和鮑曼不動桿菌為主[7]。本研究結果顯示,感染組共分離出143株致病菌,其中革蘭陰性菌88株,占61.53%,以銅綠假單胞菌、肺炎克雷伯菌、鮑曼不動桿菌、大腸埃希菌為主;革蘭陽性菌33株,占23.07%,以金黃色葡萄球菌和腸球菌為主;真菌22株,占15.40%,以白色念球菌為主。與既往文獻研究結果不完全相同可能是因為地區差異造成的。肺結核患者由于多存在基礎疾病、機體免疫力低下以及肺纖維化,導致患者多存在支氣管狹窄以及局部的肺氣腫,加以抗菌藥物的廣泛使用,導致下呼吸道感染的病原菌耐藥性明顯升高,使患者極易合并呼吸道感染[8]。本研究顯示,年齡、住院時間、抗菌藥物使用種類、抗菌藥物使用時間、初復治情況作為可以影響肺結核患者發生呼吸道感染的危險因素,與文獻[9]結果一致。考慮原因如下。①年齡:隨患者年齡的升高,機體免疫力下降,更容易感染病原菌[10]。②抗菌藥物使用種類和使用時間:患者使用的抗菌藥種類越多和時間越長,越容易引起機體正常菌群失調,導致部分條件致病菌的大量繁殖最終引發感染[11]。③初復治情況:復治患者胸腺組織多存在一定程度的萎縮,導致機體的免疫力降低,進而增加感染的風險,并且隨著結核病灶的增加,會出現大量炎性滲出物進而導致干酪樣病變,為病原菌感染提供了條件[12];④住院時間:患者住院時間越長,發生醫院感染的風險也隨之升高[13]。
本次研究尚存在一定的不足之處,包括病例收集較少且均為同一地區,后續應該進一步擴大樣本量進行研究以彌補本研究不足之處。
綜上所述,肺結核患者合并呼吸道感染與年齡、住院時間、抗菌藥物使用種類、抗菌藥物使用時間、初復治情況密切相關,革蘭陰性菌是肺結核患者合并呼吸道感染的主要病原菌,為了控制肺結核合并呼吸道感染的風險,應該為高齡患者制定個性化治療方案,避免抗菌藥物的濫用以及加強復治患者的治療。

