重癥手足口病患兒T淋巴細胞亞群、NK細胞及細胞因子水平變化
岳 瑾,馮曉靖,黃振紅,王 芳
手足口病是由EV感染所致的一種傳染性疾病,在我國發病率呈逐年上升趨勢,是全球性公共衛生問題之一。該病常見于嬰幼兒,大多數患者癥狀較輕,表現為口腔、手、足等部位出現斑丘疹、皰疹,可伴有發熱,預后良好[1]。個別患者可發展為重癥,常累及中樞神經系統、呼吸系統和循環系統,發生心肌炎、急性遲緩性癱瘓、無菌腦膜炎、腦干腦炎等疾病,甚至引起死亡。已知自然界中有20多種EV可導致手足口病,其中Cox A組和B組、埃可病毒、EV 71型最為常見,由于該病病原學組成持續變化,流行毒株也在改變,因此持續監測病原感染趨勢十分必要[2-3]。研究表明,分析患者免疫系統指標、血清炎癥細胞因子水平,有助于判斷患者機體免疫狀況、病情進展等[4-5]。為此,本研究對我院收治的手足口病患兒的外周血T淋巴細胞亞群、NK細胞及細胞因子水平變化進行分析,現報道如下。
1 對象與方法
1.1 對象 將2018年1月—2020年4月在鄭州大學附屬兒童醫院治療的97例手足口病患兒納入研究。納入標準:①符合原中國衛生部發布的《手足口病診療指南(2013年版)》[6](指南)中手足口病的診斷標準;②年齡1~12歲;③在我院采用相同治療方案;④家屬簽署知情同意書。排除標準[7-8]:①合并其他感染;②6個月內患有其他傳染病;③1個月內發生呼吸道感染;④患有其他EV感染性疾病;⑤合并內分泌系統、血液系統、循環系統疾病。本研究獲得醫院倫理委員會批準。
參照指南[6]中疾病嚴重程度的判定標準,將患兒分為重癥組(25例)和輕癥組(72例)。重癥組中男13例,女12例,平均(3.97±0.29)歲;輕癥組中男39例,女33例,平均(4.02±0.31)歲。納入同期50例健康體檢兒童為對照組,其中男27例,女23例,平均(3.94±0.23)歲。3組間上述資料比較,差異均無統計學意義(P均>0.05)。
根據感染病毒種類不同,將重癥組患兒分為:Cox A16組(13例)、EV 71組(8例)、其他組(4例)。Cox A16組男7例,女6例,平均(3.93±0.54)歲;EV 71組,男4例,女4例,平均(3.99±0.38)歲;其他組,男2例,女2例,平均(4.01±0.21)歲;3組間上述資料比較,差異均無統計學意義(P均>0.05)。
根據指南[6]將重癥組患兒分為急性期組(6例)和恢復期組(19例)。急性期組男3例,女3例,平均(4.01±0.22)歲;恢復期組男10例,女9例,平均(3.89±0.27)歲;2組間上述資料比較,差異均無統計學意義(P均>0.05)。
根據不同預后結局,將重癥組患兒分為預后不良組(5例)和預后良好組(20例)。預后不良組男3例,女2例,平均(3.95±0.49)歲;預后良好組男10例,女10例,平均(3.99±0.21)歲;2組間上述資料比較,差異均無統計學意義(P均>0.05)。
1.2 方法
1.2.1 NK細胞檢測 患兒入院 24 h內抽取2 ml肘靜脈全血,置于EDTA-K2抗凝管內,取100 μl抗凝處理后的全血垂直加入計數管底部,分別加CD56、CD45、CD16、CD3四色熒光標記抗體,均為20 μl,混勻后在室溫避光孵育15 min,向其中加500 μl溶血素,震蕩混合均勻后在室溫下避光孵育10~15 min,每管均加PBS 500 μl,震蕩混合均勻并上機檢測。以CD45+、CD3-設門,以CD56為縱坐標,CD16為橫坐標,檢測NK細胞即CD3-CD16+CD56+百分率。T淋巴細胞亞群檢測:另取100 μl抗凝處理的全血,垂直加至計數管底,加CD8、CD4、CD3三色熒光標記抗體,均為 20 μl,混合均勻后在室溫條件下避光孵育15 min,加500 μl溶血素混合均勻,繼續室溫避光孵育10~15 min,每管加PBS 500 μl,混勻上機檢測,CD3+和光散射設門,CD8為縱坐標,CD4為橫坐標,檢測CD8+T細胞、CD4+T細胞百分率。
1.2.2 T淋巴細胞亞群和細胞因子檢測 使用美國BD公司提供的FACS Calibur流式細胞儀;Simulset軟件分析結果;使用美國BD公司生產的CD8+PE、CD4+FITC和CD3+PerCP三色抗體和CD(16+56)抗體。使用酶聯免疫法檢測外周血TNF-α、IL-23、IL-22、IL-17水平,均按試劑盒(南京奧尼多福公司)說明書進行。免疫學指標和細胞因子檢測由同一組檢驗科醫師完成操作。
1.3 觀察指標 對比T淋巴細胞亞群(CD3+T細胞、CD4+T細胞、CD8+T細胞)、NK細胞及細胞因子(TNF-α、IL-23、IL-22、IL-17)水平在對照組、輕癥組、重癥組間的差異,在重癥組不同類型病毒感染組(Cox A16組、EV 71組、其他組)間的差異,以及重癥組中急性期組與恢復期組間的差異,預后不良組和預后良好組間的差異。
1.4 療效評估 體溫正常,精神良好,無肢體抖動、皮疹,皰疹結痂無液體滲出為顯效;體溫<37.5 ℃,神經系統癥狀好轉,無驚跳、嘔吐發生,大部分皰疹干燥結痂,少數有液體滲出為好轉;以上均為預后良好。皰疹、體溫、精神狀態無明顯改善或死亡,均為預后不良。
1.5 統計學處理 使用SPSS 21.0軟件進行統計分析,P=0.05(雙側)為統計學顯著性界值。符合正態分布的計量資料以x±s表示,3組間比較采用F檢驗,2組間比較采用獨立樣本t檢驗。計數資料以百分率(%)表示,比較采用χ2檢驗。經ROC曲線檢測4項細胞因子預測不良預后效能。P<0.05表示差異有統計學意義。
2 結 果
2.1 對照組、輕癥組、重癥組T淋巴細胞亞群、NK細胞及細胞因子水平對比 CD3+T細胞、CD4+T細胞、NK細胞水平從高到低均依次為對照組、輕癥組、重癥組;CD8+T細胞水平從低到高依次為對照組、輕癥組、重癥組,組間比較差異均具有統計學意義(P均<0.05)。血清TNF-α、IL-23、IL-22、IL-17水平從低到高均依次為對照組、輕癥組、重癥組,組間比較差異均有統計學意義(P均<0.05)。見表1。
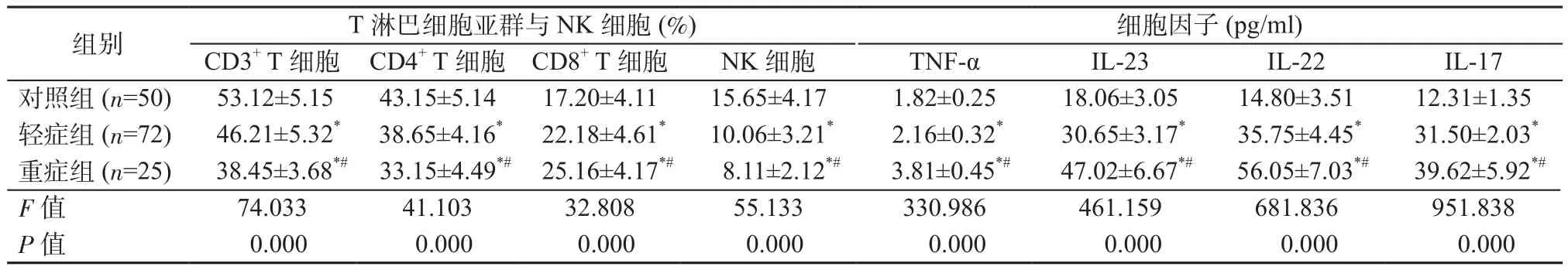
表1 對照組、輕癥組、重癥組T淋巴細胞亞群、NK細胞、細胞因子水平比較Table 1 Comparison of T lymphocyte subsets, NK cells and cytokines levels in control group, mild group and severe group
2.2 不同類型病毒感染組T淋巴細胞亞群、NK細胞、細胞因子水平對比 Cox A16組、EV 71組、其他組之間T淋巴細胞亞群、NK細胞、細胞因子水平比較,差異均無統計學意義(P均>0.05)。見表2。
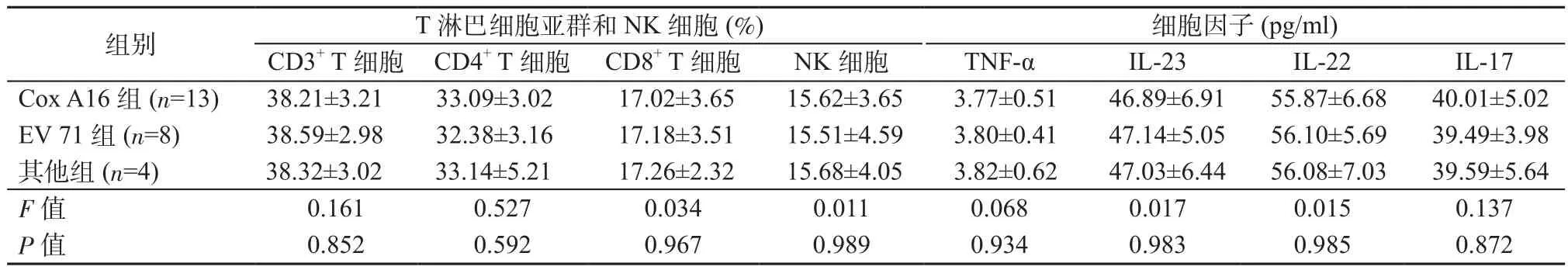
表2 不同類型病毒感染組T淋巴細胞亞群、NK細胞、細胞因子水平比較Table 2 Comparison of T lymphocyte subsets, NK cells and cytokines levels in different infection type groups
2.3 急性期組與恢復期組T淋巴細胞亞群、NK細胞、細胞因子水平比較 與恢復期組相比,急性期組患兒CD3+T細胞、CD4+T細胞、NK細胞水平更低,CD8+T細胞、TNF-α、IL-23、IL-22、IL-17水平更高,組間比較差異均具有統計學意義(P均<0.05)。見表3。
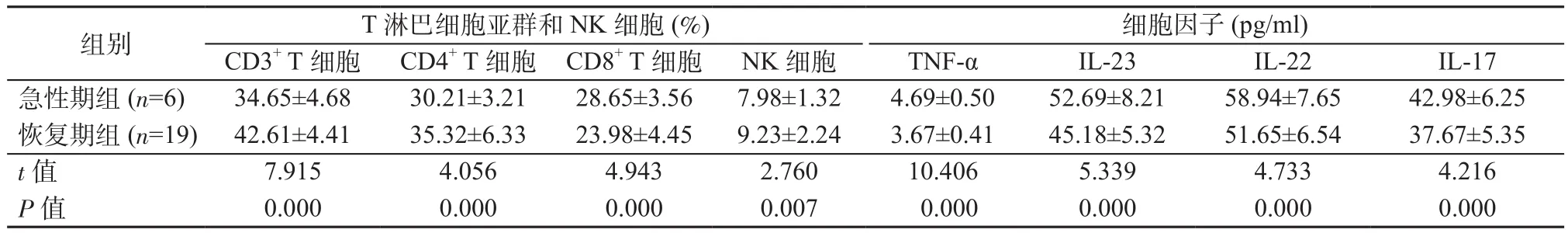
表3 急性期組與恢復期組T淋巴細胞亞群、NK細胞、細胞因子水平比較Table 3 Comparison of T lymphocyte subsets, NK cells and cytokines levels between acute phase group and recovery phase group
2.4 不同預后組T淋巴細胞亞群、NK細胞、細胞因子水平比較 與預后良好組相比,預后不良組CD3+T細胞、CD4+T細胞、NK細胞水平更低,CD8+T細胞、TNF-α、IL-23、IL-22、IL-17水平更高,組間比較差異均具有統計學意義(P均<0.05)。見表4。
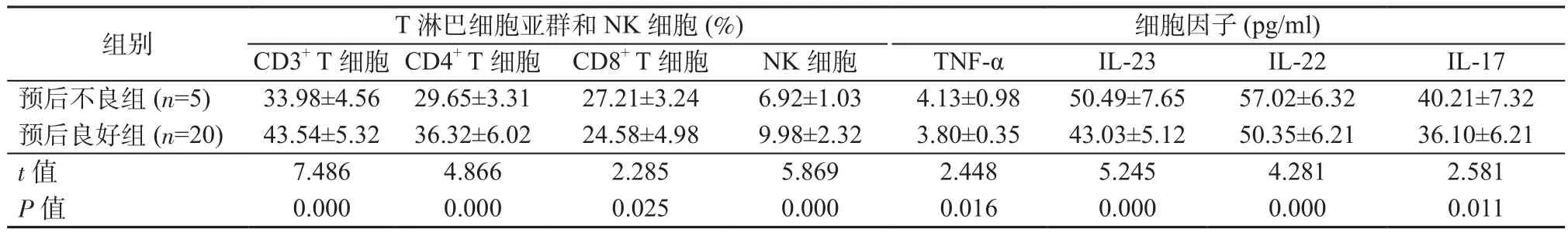
表4 不同預后組T淋巴細胞亞群、NK細胞、細胞因子水平比較Table 4 Comparison of T lymphocyte subsets, NK cells and cytokines levels in different prognosis outcomes
2.5 細胞因子預測預后不良ROC分析 4項細胞因子聯合預測患兒不良預后敏感度為83.33%,準確度為71.43%。見表5。
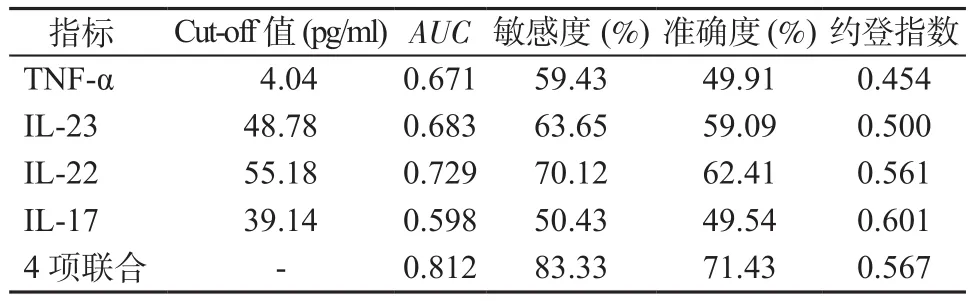
表5 細胞因子預測不良預后ROC分析Table 5 ROC analysis of cytokines in predicting poor prognosis
3 討 論
T淋巴細胞具有誘導或輔助免疫應答、抑制免疫應答及殺傷靶細胞功能,介導局部炎癥反應、細胞免疫,并將細胞中病原體清除。CD3+T細胞是外周血成熟T細胞的最佳標志物之一,可用于免疫缺陷、T淋巴細胞型淋巴瘤、白血病等分析[10]。CD4+T細胞作為人體免疫系統指揮中樞,負責控制和消滅多種感染,對抗入侵病菌,常用于白血病、淋巴瘤的免疫分型診斷,能評價機體免疫功能和免疫抑制療法效果[11]。CD8+T細胞是抑制性和殺傷性T淋巴細胞以及遲發超敏反應T細胞的共同標記,對某些腫瘤細胞、病毒等抗原物質有殺傷作用,是機體抗腫瘤、抗病毒免疫防線的重要組成[12]。本研究中,輕癥組和重癥組患兒外周血CD3+T細胞、CD4+T細胞水平均較對照組低,重癥組患兒較輕癥組更低;3組CD8+T細胞水平比較,對照組最低,其次為輕癥組,重癥組最高,差異均具有統計學意義(P均<0.05)。既往研究指出重癥手足口病患兒外周血CD3+T細胞、CD4+T細胞水平顯著下降[13],與本研究結果基本一致。
CD3+T細胞、CD4+T細胞調節B淋巴細胞分化形成抗體,可控制和消滅多種感染,對抗病菌入侵,阻止疾病發作和加重;CD8+T細胞抑制抗體合成和分泌;CD4/CD8比值互相制約,達到動態平衡,但CD4/CD8比值失衡提示免疫功能紊亂,CD4+T細胞降低而CD8+T細胞升高提示機體抗病免疫力不足。相對于健康兒童,手足口病患兒細胞免疫功能受損,機體出現免疫抑制狀態,導致CD4+T細胞水平大幅下降,CD8+T細胞水平升高。上述指標在重癥組與輕癥組、預后良好組和預后不良組間比較,輕癥組患兒機體細胞免疫功能受損較輕,機體免疫功能關系預后,但機體免疫紊亂嚴重時往往提示患兒抗凝能力差,提示預后不良,故重癥組和預后不良組患兒均呈現更顯著的CD3+T細胞、CD4+T細胞水平下降和CD8+T細胞水平升高。與急性期組相比,恢復期組患兒細胞免疫功能正在逐漸恢復,機體免疫應激狀態逐漸解除,因此CD3+T細胞、CD4+T細胞水平較急性期更高,CD8+T細胞水平較急性期更低。上述研究結果說明病情更重、預后不佳的患兒細胞免疫功能紊亂越明顯;考慮手足口病主要病原體為EV 71型和Cox A16型,EV感染導致患兒腸道微生物群生態失調和丁酸鹽生成細菌減少,致病菌增多,損傷腸道生物黏膜屏障及住宿免疫,導致免疫功能紊亂;此外,患兒機體產生強烈免疫反應,促進疾病恢復同時導致免疫損傷。
NK細胞是重要免疫細胞,是天然免疫系統核心細胞,分布在肝臟、外周血、脾臟中,負責殺傷受病毒感染的細胞、老化細胞和腫瘤細胞等異常細胞[14-15]。本研究中NK細胞水平從高到低依次為對照組、輕癥組、重癥組;重癥患兒中急性期組NK細胞較恢復期組低;預后不良組NK水平較預后良好組低(P均<0.05)。提示NK細胞低水平患兒病情重、預后差。考慮是因為NK細胞能繞過TCR/CD3識別途徑,以主要組織相容性復合體非限制形式快速識別并殺滅侵入人體的病毒,同時分泌IFN-γ等細胞因子,上調吞噬細胞吞噬功能,從而阻止病情進展,改善預后。
TNF-α、IL-23、IL-22、IL-17 是反映機體炎性狀態,指導病情評估和治療的重要指標[16]。手足口病為感染性疾病,發病后機體會釋放大量致炎因子,導致血 TNF-α、IL-23、IL-22、IL-17水平升高[17-18]。故本研究中輕癥組上述指標均高于對照組,重癥組高于輕癥組(P均<0.05)。病情重,急性期和預后不良的患兒往往機體炎癥反應更顯著,輕癥患兒炎癥反應較輕,因此以手、足、口等紅暈和皰疹為特征,免疫功能紊亂較輕,免疫指標異常較輕,預后良好;重癥患兒炎癥反應強,細胞免疫功能失衡較重,因此T淋巴細胞、NK細胞、炎癥相關細胞因子異常更明顯,表現為腦膜炎、心肌炎等癥狀,預后相對較差[19-20]。這也是預后不良組TNF-α、IL-23、IL-22、IL-17水平更高(P<0.05)的重要原因。但上述單項細胞因子指標用于預測患兒不良預后,敏感度和準確度低,意義不大。本研究中ROC曲線分析顯示,4項細胞因子聯合預測患兒不良預后的敏感度為83.33%,準確度為71.43%,提示聯合應用可提高預測患兒不良預后的效能。
綜上所述,重癥手足口病患兒外周血T淋巴細胞亞群、NK細胞及細胞因子水平顯著異常,患兒存在免疫紊亂、明顯炎癥反應,檢測上述指標利于病情和預后判斷,指導診斷治療;此外上述檢查方便快捷,創傷性小,短期可重復性強;但單獨使用其中一種指標敏感度、準確性低,須要聯合上述各項指標以及其他方法進行觀察。

