非小細胞肺癌患者三維適形放射治療的臨床效果及對患者血清中VEGF、CEA的影響
潘曉茹 楊會娟 孟 珂
肺癌是常見的肺部原發性惡性腫瘤,近年來,全球肺癌發病率、死亡率極高且上升趨勢明顯,其中非小細胞肺癌發病占肺癌的85%[1]。目前,非小細胞肺癌臨床治療以手術治療為主,術后往往配合放化療。隨著放射治療技術的不斷發展進步,三維適形放射治療在臨床治療非小細胞肺癌中應用越來越廣泛,逐漸為人們所認可[2-3]。三維適形放射治療是利用CT圖像重建腫瘤三維模型,精準照射腫瘤區域,醫師可根據患者實體虛擬圖像計算劑量分布真實情況,并適時評價優化照射情況,提高放療實施的精確性[4]。血管內皮生長因子(VEGF)具有促進血管通透性增加、細胞外基質變性等作用,是腫瘤生長、侵襲相關的控制因子之一。研究證明,肺癌患者VEGF表達與腫瘤組織增殖、淋巴結轉移具有高度相關性,其水平高低與患者臨床病癥及預后關系密切[5]。而癌胚抗原(CEA)是早期診斷腫瘤的特異性標志物,CEA升高常見于肺癌中,在診斷中具有輔助價值。因此,本研究觀察非小細胞肺癌患者三維適形放射治療的臨床效果及對患者VEGF、CEA的影響。現報告如下。
1 資料與方法
1.1 一般資料
選擇2018年5月至2020年5月于我院接受三維適形放射治療的非小細胞肺癌患者92例,按隨機數字表法分為2組,各46例。本研究經醫學倫理委員會批準。觀察組男性26例,女性20例;年齡47~78歲,平均年齡(58.67±6.88)歲;病理分期:Ⅱ期7例,Ⅲ期30例,Ⅳ期9例;KPS評分70~100分,平均KPS(89.03±7.66)分;病程11個月~3年,平均病程(1.78±0.43)年。對照組男性27例,女性19例;年齡48~76歲,平均年齡(58.35±6.42)歲;病理分期:Ⅱ期8例,Ⅲ期31例,Ⅳ期7例;卡氏(KPS評分)70~100分,平均KPS(88.65±7.43)分;病程10個月~3年,平均病程(1.63±0.57)年。比較2組一般資料,差異無統計學意義(P>0.05),有可比性。
1.2 入選標準
納入標準:符合《原發性肝癌診療規范(2017年版)》[6]中非小細胞肺癌診斷標準;預計存活時間≥6個月;近6個月內未接受過放射治療;簽署知情同意書。排除標準:合并嚴重肝腎、心血管等疾病;精神疾病、認知障礙。
1.3 方法
2組治療前均行常規檢查,包括詢問病史、體格檢查、血常規、心電圖、胸部CT、肝腎功能檢查、B超等。放療期間,每周行體格檢查,如遇異常情況,隔3 d重復檢查。觀察組采取三維放射治療,患者先在CT模擬機上取仰臥位,雙手舉至前額交叉并用真空體模固定,標記體表、體模、治療處相應位置;患者仰臥于治療床上,利用CT模擬機掃描胸部及頸部,圖像傳輸至超聲醫學影像(TPS)工作站,建立三維圖像,勾畫患者體表輪廓、器官組織及靶區,大體腫瘤面積(GTV)為原發病灶和縱橫隔內直徑超過1 cm的淋巴結,臨床靶體積(CTV)為GTV外擴0.8 cm的范圍,計劃靶區(PTV)為CTV上下外擴1.5~2.5 cm,左右外擴1.0~1.5 cm ;以PTV幾何中心為射野中心,病灶直徑>7 cm采用3~4個適形野,≤7 cm則采用4~6適形野;放療計劃完成后,制作鉛模在2100 C直線加速器上模擬驗證,調整參數后進行治療,PTV劑量2 Gy/次,每周治療5次,PTV劑量40 Gy后,4 Gy/次,追至65~70 Gy。對照組采取常規放射治療,利用胸部X線、CT掃描和模擬機下透視定位腫瘤位置,垂直對穿照射前后兩大野,照射范圍包括腫瘤原發灶、同側肺門和相應淋巴結,2 Gy/次,每周治療5次,PTV劑量至40 Gy后縮野,避開脊髓,PTV劑量追至60~65 Gy。
1.4 近期療效評價
放療后3個月采用胸部CT檢查腫瘤控制情況,CR(完全緩解):病灶完全消失,且4周內無復發;PR(部分緩解):病灶縮小范圍>50%,4周內未完全消失;NC(穩定):病灶縮小范圍<50%或增加范圍<25%;PD(進展):病灶增大范圍>25%或有新病灶產生。評價標準:有效:CR+PR,無效:NC+PD。
1.5 觀察指標
比較2組放療前后VEGF、CEA水平及放療后并發癥發生情況。(1)VEGF、CEA水平:分別于治療前及治療后1個月抽取2組空腹靜脈血4 ml,置于抗凝管,3000 r/min離心10 min,采用酶聯免疫法測定VEGF、CEA水平。(2)并發癥:觀察并記錄2組放療期間并發癥發生情況。
1.6 統計學方法
2 結果
2.1 近期療效
觀察組近期有效率優于對照組,差異有統計學意義(χ2=4.246,P=0.039)。見表1。
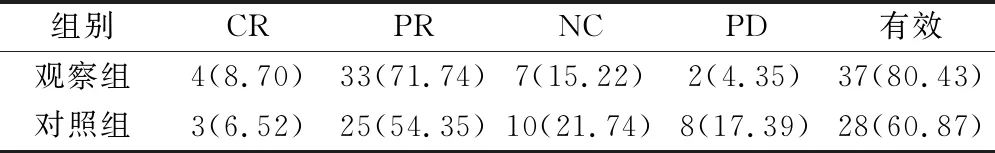
表1 2組近期療效對比(例,%)
2.2 VEGF、CEA水平
放療前,2組VEGF、CEA水平比較,差異無統計學意義(P>0.05);放療后,2組VEGF、CEA水平均較治療前下降,且觀察組VEGF、CEA水平低于對照組,差異有統計學意義(P<0.05)。見表2。
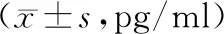
表2 2組VEGF、CEA水平對比
2.3 并發癥
觀察組并發癥總發生率略低于對照組,但差異無統計學意義(χ2=0.187,P=0.666)。見表3。
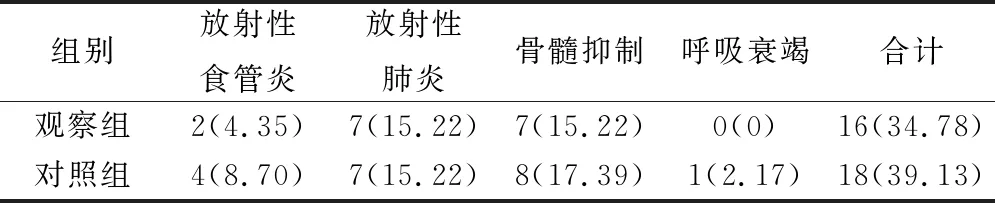
表3 2組并發癥對比(例,%)
3 討論
非小細胞肺癌患者早期癥狀不明顯,患者臨床確診后往往已至中晚期,對患者生命安全造成嚴重威脅[7]。臨床對于中晚期非小細胞肺癌治療以放化療為主,但放化療對患者整體治療效果并不理想,主要表現為控制腫瘤局部復發和遠處轉移效果不佳,導致患者病死率居高不下[8-9]。
本研究結果顯示,觀察組放射治療后近期療效優于對照組,VEGF、CEA水平低于對照組,并發癥發生率略低于對照組,說明三維適形放射治療非小細胞肺癌相較于常規放射治療近期療效更顯著,且有利于降低患者VEGF、CEA水平。局部病灶復發是肺癌治療失敗的主要原因,其原因在于:PTV劑量不能精確傳遞;肺部正常組織耐受能力低,與受照體積有關;腫瘤抵抗放射治療,常規放療難以達到較大劑量;常規放療后,殘存腫瘤細胞加速增殖[10]。三維適形放射治療劑量分布與GTV一致,共面與非共面的多野照射使GTV受到照射的劑量最大,而病灶周圍正常組織不受照射或照射極少,這一特點為提高GTV劑量、減少肺部正常組織受照量提供物理學基礎,可有效保護肺部正常組織。VEGF主要參與血管形成,大量研究證明VEGF在肺癌、胃癌、直腸癌、肝癌等多種實體腫瘤中均有表達,患者血清VEGF水平上升,則提示腫瘤浸潤轉移能力增強[11-13]。因此,VEGF可作為腫瘤生物治療靶點。放療目的不僅在于本身作用,化療藥物增加放射敏感性也尤為重要,李花妮等[14]應用阿帕替尼聯合放療治療非小細胞肺癌,能夠增強放療敏感性,降低血清VEGF水平,近期療效顯著。臨床醫師在三維計劃系統中,依據患者實體虛擬圖像計算PTV劑量分布情況,放療計劃完成后,先進行模擬實驗,確保參數準確后再進行治療,可提高放療安全性、有效性。三維放射治療PTV劑量40 Gy相當于常規放射治療劑量的60 Gy,可達到較高根治劑量,促進血清VEGF、CEA水平下降,控制腫瘤生長,從而提高臨床療效[15]。
綜上所述,非小細胞肺癌患者三維適形放射治療能夠顯著提高近期臨床療效,降低患者血清VEGF、CEA水平,且不會增加放療并發癥風險。

