左心室壓力應變曲線評估左心室充盈異常患者心肌做功
羅帥偉,申凱凱,柴玉嬌,袁建軍
(河南省人民醫院超聲科,河南 鄭州 450003)
心力衰竭主要表現為心臟收縮及舒張功能障礙。心臟舒張功能障礙所致心力衰竭約占40%~50%,且患者心臟收縮功能多正常或接近正常[1];相關疾病早期多表現為左心室充盈異常,導致左心室舒張功能障礙,至晚期方引起明顯心臟收縮功能障礙。采用二維斑點追蹤技術觀察心室應變可定量評估左心室收縮功能,但心臟后負荷增加導致心肌應變能力降低,使其評估作用受限[2-7]。左心室壓力應變曲線是在二維斑點追蹤技術基礎上結合左心室整體縱向應變(global longitudinal strain, GLS)與左心室壓力變化相而來,為評估心肌收縮力、耗氧量和心臟做功關系的金標準[8-9]。本研究觀察左心室壓力應變曲線評估左心室充盈異常患者左心室心肌做功的價值。
1 資料與方法
1.1 一般資料 選取2019年3月—2020年7月85例于河南省人民醫院就診的左心室充盈異常患者,按左心室舒張期充盈方式[10]將其分為松弛性減退組、假性正常化組和限制性充盈異常組。松弛性減退組28例,男14例,女14例,年齡45~74歲,平均(55.5±7.9)歲;假性正常化組30例,男18例,女12例,年齡33~78歲,平均(53.9±9.8)歲;限制性充盈異常組27例,男15例,女12例,年齡36~71歲,平均(53.4±10.4)歲。另選取同期30名健康志愿者作為對照組,男17例,女13例,年齡25~69歲,平均(49.4±11.5)歲。本研究經院倫理委員會批準[(2019)倫審第(34)號],檢查前受試者均簽署知情同意書。
1.2 儀器與方法 采用GE Vivid E95超聲診斷儀,M5Sc-D心臟探頭,頻率1.5~4.6 MHz,幀頻50~80幀/秒。囑受試者左側臥,同步連接胸前導聯心電圖,由1名具有5年以上工作經驗的超聲科醫師行常規經胸超聲心動圖檢查,并于胸骨旁左心室長軸切面測量左心室舒張末期內徑(left ventricular end-diastolic dimension, LVEDD)和左心房前后徑(left atrium diameter,LAD);之后采用脈沖多普勒于心尖四腔心切面獲取二尖瓣口舒張早期峰值血流速度(E)和舒張晚期峰值血流速度(A),據以計算E/A,再于組織多普勒顯像模式下將脈沖多普勒取樣框置于左心室側壁二尖瓣環水平處,獲得其舒張早期峰值速度(Ea)和晚期峰值速度(Aa),據以計算Ea/Aa;之后以Biplane Simpson法測量左心室舒張末期容積(left ventricular end-diastolic volume, LVEDV)和左心室收縮末期容積(left ventricular end-systolic volume, LVESV),計算左心室射血分數(left ventricular ejection fraction, LVEF);以上參數均測量3次,取平均值。最后囑患者吸氣后屏氣,采集左心室心尖四腔心切面、三腔心切面、兩腔心切面和左心室乳頭肌短軸切面連續5個動態心動周期圖像,存儲圖像以待分析。
1.3 圖像分析 由另2名具有5年以上工作經驗的超聲科醫師將原始數據導入Echo PAC 203工作站,選擇Q-Analysis模式,點擊2D-Strain,分別于左心室心尖四腔心切面、三腔心切面及兩腔心切面手動勾畫心內膜,待軟件自動生成環狀ROI后,手動調整心內膜及心外膜;追蹤滿意后點擊Approve,自動獲得左心室相應切面的應變曲線,讀取數據并記錄左心室縱向峰值應變離散度(peak strain dispersion, PSD)和GLS;點擊BE+TRACE中的Myocardial work,自動識別心尖三腔心切面主動脈瓣關閉時間,輸入肱動脈血壓值代替左心室腔內壓力,獲取左心室心肌整體無用功(global wasted work, GWW)、整體做功效率(global work efficiency, GWE)、整體有用功(global constructive work, GCW)及整體做功指數(global work index, GWI)。
1.4 統計學分析 采用SPSS 22.0統計分析軟件。以±s表示符合正態分布的計量資料,采用單因素方差分析進行4組間總體比較,在滿足正態分布、符合方差齊性的基礎上采用SNK檢驗進行兩兩比較。以組內相關系數(intra-class correlation coefficient, ICC)檢驗觀察者間和觀察者內可重復性,ICC為0.8~1.0表明可重復性較好。P<0.05為差異有統計學意義。
2 結果
2.1 一般資料 4組患者年齡、身高、體質量、體質量指數(body mass index, BMI)、心率及血壓差異均無統計學意義(P均>0.05,表1)。
表1 左心室充盈異常患者與健康人一般資料比較(±s)
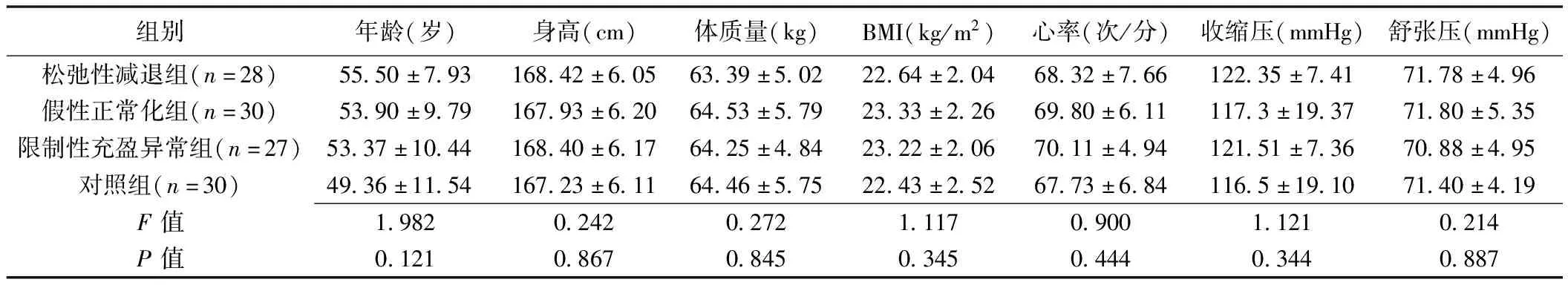
表1 左心室充盈異常患者與健康人一般資料比較(±s)
組別年齡(歲)身高(cm)體質量(kg)BMI(kg/m2)心率(次/分)收縮壓(mmHg)舒張壓(mmHg)松弛性減退組(n=28)55.50±7.93168.42±6.0563.39±5.0222.64±2.0468.32±7.66122.35±7.4171.78±4.96假性正常化組(n=30)53.90±9.79167.93±6.2064.53±5.7923.33±2.2669.80±6.11117.3±19.3771.80±5.35限制性充盈異常組(n=27)53.37±10.44168.40±6.1764.25±4.8423.22±2.0670.11±4.94121.51±7.3670.88±4.95對照組(n=30)49.36±11.54167.23±6.1164.46±5.7522.43±2.5267.73±6.84116.5±19.1071.40±4.19F值1.9820.2420.2721.1170.9001.1210.214P值0.1210.8670.8450.3450.4440.3440.887
2.2 常規超聲心動圖參數 對照組LVEDD、LVEDV、LVESV及LAD均低于、而LVEF高于假性正常化組和限制性充盈異常組(P均<0.05);對照組E/A高于松弛性減退組且低于限制性充盈異常組(P均<0.05),而Ea/Aa均高于其他3組(P均<0.05)。松弛性減退組LVEDD、LVEDV、LVESV、LAD、E/A均低于、而LVEF高于假性正常化組(P均<0.05);松弛性減退組Ea/Aa低于限制性充盈異常組(P<0.05);假性正常化組LVEDD、LVEDV、LVESV、LAD、E/A均低于、而LVEF高于限制性充盈異常組(P均<0.05)。見表2。
表2 左心室充盈異常患者與健康人常規超聲心動圖參數比較(±s)
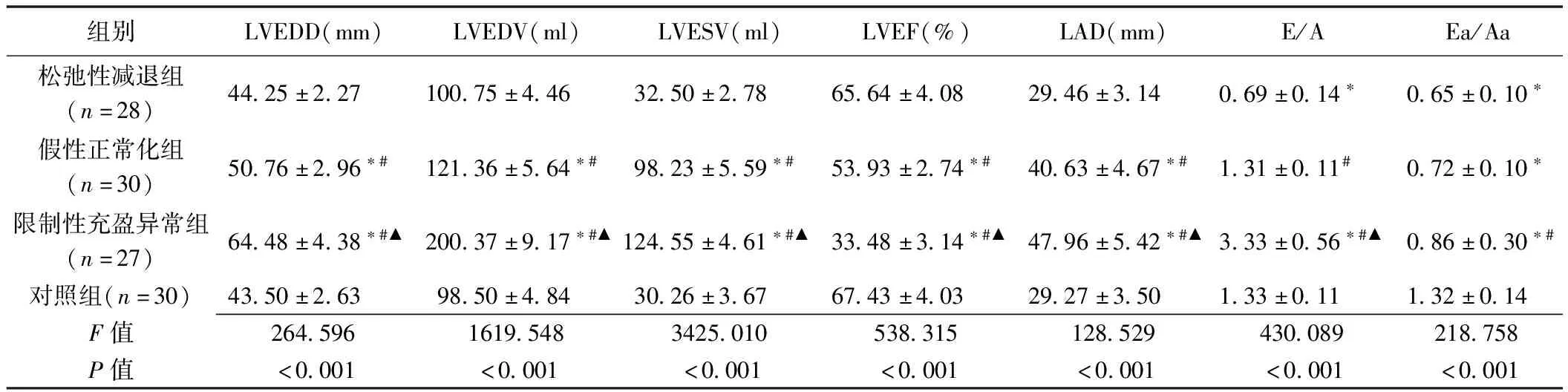
表2 左心室充盈異常患者與健康人常規超聲心動圖參數比較(±s)
組別LVEDD(mm)LVEDV(ml)LVESV(ml)LVEF(%)LAD(mm)E/AEa/Aa松弛性減退組(n=28)44.25±2.27 100.75±4.46 32.50±2.78 65.64±4.08 29.46±3.14 0.69±0.14? 0.65±0.10?假性正常化組(n=30)50.76±2.96?#121.36±5.64?#98.23±5.59?#53.93±2.74?#40.63±4.67?#1.31±0.11#0.72±0.10?限制性充盈異常組(n=27)64.48±4.38?#▲200.37±9.17?#▲124.55±4.61?#▲33.48±3.14?#▲47.96±5.42?#▲3.33±0.56?#▲0.86±0.30?#對照組(n=30)43.50±2.6398.50±4.8430.26±3.6767.43±4.0329.27±3.501.33±0.111.32±0.14F值264.5961619.5483425.010538.315128.529430.089218.758P值<0.001<0.001<0.001<0.001<0.001<0.001<0.001
注:*:與對照組比較P<0.05;#:與松弛減退組比較P<0.05;▲:與假性正常化組比較P<0.05
2.3 心肌做功參數 對照組GWW低于、而GLS、GWI、GCW和GWE均高于松弛性減退組(P均<0.05);松弛性減退組GWW低于、而GLS、GWI、GCW和GWE均高于假性正常化組(P均<0.05);假性正常化組GWW低于、而GLS、GWI、GCW和GWE均高于限制性充盈異常組(P均<0.05)。見表3和圖1。
表3 左心室充盈異常患者與健康人心肌做功參數比較(±s)
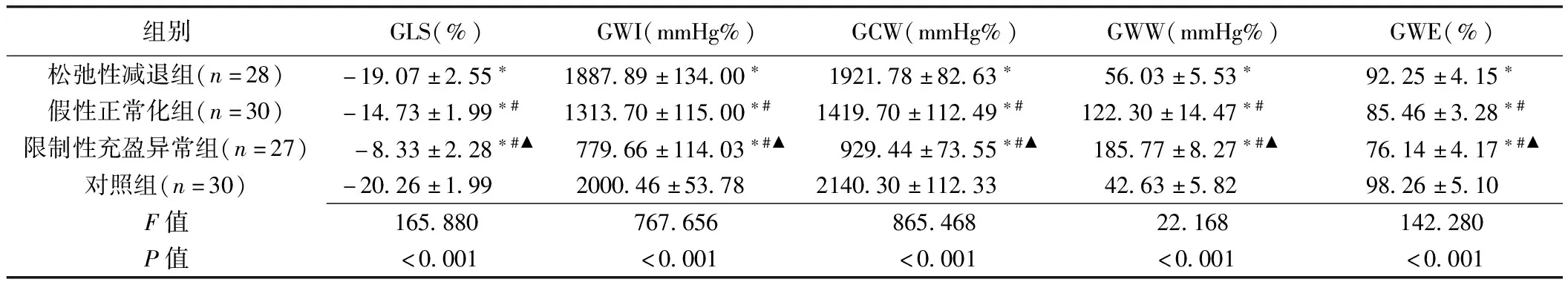
表3 左心室充盈異常患者與健康人心肌做功參數比較(±s)
組別GLS(%)GWI(mmHg%)GCW(mmHg%)GWW(mmHg%)GWE(%)松弛性減退組(n=28)-19.07±2.55? 1887.89±134.00? 1921.78±82.63? 56.03±5.53? 92.25±4.15?假性正常化組(n=30)-14.73±1.99?#1313.70±115.00?#1419.70±112.49?#122.30±14.47?#85.46±3.28?#限制性充盈異常組(n=27)-8.33±2.28?#▲779.66±114.03?#▲929.44±73.55?#▲185.77±8.27?#▲76.14±4.17?#▲對照組(n=30)-20.26±1.992000.46±53.782140.30±112.3342.63±5.8298.26±5.10F值165.880767.656865.46822.168142.280P值<0.001<0.001<0.001<0.001<0.001
注:*:與對照組比較P<0.05;#:與松弛減退組比較P<0.05;▲:與假性正常化組比較P<0.05
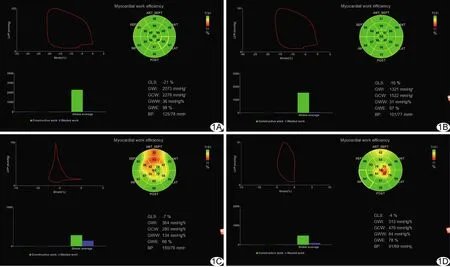
圖1 左心室壓力-應變環評估左心室心肌做功參數 A.對照組;B.松弛性減退組;C.假性正常化組;D.限制性充盈異常組 (LVP:左心室內壓強;Strain:左心室應變;ANT-SEPT:左心室前間隔;SEPT:左心室后間隔;INF:左心室下壁;POST:左心室下側壁;LAT:左心室前側壁;ANT:左心室前壁;Constructive Work:有用功;Wasted Work:無用功)
2.4 可重復性 醫師間(ICC分別為0.943、0.955、0.953、0.941和0.953)及醫師內(ICC分別為0.977、0.970、0.969、0.987和0.969)測量GCW、GWW、GWI、GWE和GLS結果的可重復性均較好。
3 討論
左心室充盈模式改變系多種因素作用的結果。心肌做功參數敏感性高,可及早發現心肌收縮功能的微小變化[11]。左心室壓力-應變環是逆時針形成的閉合環,反映二尖瓣關閉到開放期間左心室壓力-應變環范圍內的總工作量[12]。本研究以基于二維斑點追蹤技術的左室壓力應變曲線評估左心室充盈異常患者心肌做工,觀察者內及觀察者間可重復性均較好。
以往多認為松弛性減退階段僅表現為舒張性心力衰竭[1]。本研究結果顯示,松弛性減退階段已出現左心室收縮和舒張功能下降,而假性正常化和限制性充盈異常階段已出現病理性改變。分析原因,可能在于心功能下降早期,即松弛性減退階段,僅舒張功能輕度減低[1],舒張早期房室口壓差減小,舒張晚期則無明顯變化,使舒張早期左心室心肌運動速度低于舒張晚期;心功能下降中期,即假性正常化階段,心肌收縮和舒張能力均下降,左心室射血量減少導致收縮末期心室內血容量增大,長期可引起左心室代償性增大,左心房亦隨之增大,導致舒張早期心室內壓力較松弛性減退階段減小,且左心房心肌細胞受損使其舒張晚期泵功能減弱,故血流速度減小;而在心功能下降晚期,即限制性充盈異常階段,心肌細胞已嚴重受損并失去代償能力,房室內徑及容積明顯增大,心功能明顯減低,即舒張晚期左心房泵功能明顯下降,此時心室主要依靠舒張早期的抽吸作用而充盈[13]。
本研究的主要不足:①樣本量少;②以肱動脈血壓代替左心室壓力,難以避免誤差;③僅對心肌整體做功作了評估。
綜上所述,左心室壓力應變曲線可通過分析左心室壓力與心肌收縮功能之間的關系而評估左心室充盈異常患者心肌做功,具有較高臨床價值。

