NICU新生兒營養攝入情況及其影響因素分析
周紅 符婕 吳娜娜 王媛 李宏 吳小梅
(成都市婦女兒童中心醫院,四川 成都 610091)
新生兒出生后前2周是累積營養虧損高發階段,若不能及時糾正,可導致生長發育遲緩,尤其是新生兒重癥監護病房(Neonatal intensive care unit,NICU)新生兒,因其代謝率相對較高,營養儲備消耗較快[1-2]。有研究[3]指出,NICU新生兒因在疾病早期應激階段會出現血蛋白低下,內臟蛋白儲備消耗過度,在治療疾病過程中,因醫務人員過多重視原發病的治療,部分患兒可能存在營養不良的情況。長時間的營養不良,將嚴重影響疾病的順利治療,影響整體的治療效果。因此,分析NICU新生兒營養不良的影響因素尤為必要,但目前臨床鮮有關于NICU新生兒營養不良的影響因素相關報道。基于此,本研究將重點觀察NICU新生兒營養攝入情況,并針對性分析營養不良的影響因素。現報告如下。
1 資料與方法
1.1一般資料 回顧性分析2016年10月-2020年10月醫院NICU治療期間營養不良72例新生兒資料,作為營養不良組,并選取同時期醫院NICU治療期間營養正常72例正常新生兒資料作為營養正常組。納入標準:單胎;日齡≤28d;體質量>1 g;資料完整。排除標準:合并先天代謝紊亂疾病;合并嚴重消化道畸形;便秘;住院不足24h病死;營養不良;合并先天代謝疾病,如苯丙酮尿癥、乳糖不耐受綜合征、氨基酸代謝異常等。
1.2方法
1.2.1營養攝入方法 包括腸外營養(Parenteralnutrition,PN)和腸內營養(Enteral Nutrition,EN),其中EN為首選營養支持途徑,PN在禁食超過3d、高代謝或低出生體質量時使用。
1.2.2營養不良評估方法 收集所有新生兒入住NICU 的病例資料,所有新生兒病例資料均完整,采用Z值法[4]和Kaup指數評估所有新生兒的營養狀況,收集所有新生兒入住NICU 7d時的體質量(采用國家計量標準兒童稱測量,精確至50 g)、身長(新生兒取側臥位采用WB-Ⅱ量器測量,精確至0.1 cm)相關資料,其中(1)Z評分=[測量值-參考標準(m)]/參考標準(s),Z評分在±2.0及以內屬于正常范圍。(2)Kaup指數=體質量(kg)/身長(cm)2×104,13≤Kaup指數<15為消瘦,15~<19為正常,19~≤22為優良,>22為肥胖。將Z評分<-2且Kaup指數<15歸為營養不良,納入營養不良組,反之則納入營養正常組。
1.2.3基線資料收集方法 設計基線資料填寫表,詳細填寫新生兒的一般資料,包括性別(男、女)、日齡、體質量、機械通氣時間、合并肺炎(是、否,參照《實用新生兒學》[5]中關于新生兒肺炎的診斷標準)、原發病[NRDS(參照《歐洲新生兒呼吸窘迫綜合征防治指南-2010版》[6]中關于NRDS的診斷標準)、新生兒缺血缺氧性腦病(經B超、CT、磁共振成像檢查確診)、胎糞吸入綜合征(采用彩色Doppler超聲檢查確診)、先天性心臟病(參照《新生兒期先天性心臟病的診斷》[7]中關于新生兒先天性心臟病的診斷標準,并經超聲心動圖、多層CT或磁共振成像檢查確診)]、應用枸櫞酸咖啡因(是、否)、床旁操作或外出檢查(是、否)、搶救(有、無)。
1.3統計學方法 采用SPSS 22.0軟件進行數據處理,全部計量資料均經Shapiro-Wilk正態性檢驗,符合正態分布以表示,組間用獨立樣本t檢驗;計數資料用百分比表示,用χ2檢驗,若期望值<5,采用連續校正卡方檢驗。采用Logistic回歸分析檢驗NICU新生兒營養不良的影響因素,P<0.05為差異有統計學意義。
2 結果
2.1營養不良組與營養正常組NICU新生兒基線資料比較 營養不良組與營養正常組的日齡、機械通氣時間、原發病、應用枸櫞酸咖啡因、床旁操作或外出檢查比較差異有統計學意義(P<0.05);組間性別、體質量、合并肺炎、搶救比較,差異無統計學意義(P>0.05)。見表1。
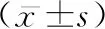
表1 營養不良組與營養正常組NICU新生兒基線資料比較 例(%)
2.2NICU新生兒營養不良影響因素的回歸分析
2.2.1單項Logistic回歸分析 將基線資料比較差異有統計學意義的日齡、機械通氣時間、NRDS、應用枸櫞酸咖啡因、床旁操作或外出檢查納入作為自變量并說明,見表2。以NICU新生兒營養狀況作為因變量,營養不良賦值為“1”,營養正常賦值為“0”,經單項Logistic回歸分析結果顯示,日齡小、機械通氣時間長、原發病為NRDS、應用枸櫞酸咖啡因、床旁操作或外出檢查可能是NICU新生兒營養不良影響因素(OR>1,P<0.05)。見表3。

表2 自變量賦值情況

表3 單項回歸分析結果
2.3多項Logistic回歸分析 將NICU新生兒營養狀況作為因變量(1=營養不良,0=營養正常),將單因素得到的影響因素納入,將2.1資料分析中P值放寬至<0.2,將符合條件的因素同時納入作為自變量,經Logistic回歸分析結果顯示,日齡小、機械通氣時間長、原發病為NRDS、應用枸櫞酸咖啡因、床旁操作或外出檢查仍是NICU新生兒營養不良影響因素(OR>1,P<0.05)。見表4。

表4 多項回歸分析結果
3 討論
NICU新生兒因病情復雜,營養儲備消耗較快,若出現營養不良,可引起宮外發育遲緩,不利于患兒的轉歸及生長發育[8]。同時營養不良可引起NICU新生兒的發育滯后,免疫功能低下等[9]。因此,分析NICU新生兒營養不良的影響因素尤為必要。本研究結果顯示,日齡小、機械通氣時間長、原發病為NRDS、應用枸櫞酸咖啡因、床旁操作或外出檢查均是NICU新生兒營養不良影響因素。
3.1日齡小 日齡小說明新生兒的胃腸道發育不成熟,胃動力發育遲緩,胃腸道喂養耐受性差,不能耐受常規喂養,此時需減少每日營養攝入,同時因其他臨床常見的各種新生兒疾病及相應治療措施(藥物和呼吸機)的應用,又對新生兒的生長造成影響,繼而更易導致NICU新生兒營養不良的發生[10-11]。對此,建議對于日齡小新生兒應采取腸內微量喂養與靜脈營養相結合的方法進行喂養,提倡早期非營養性吸吮,以促進新生兒胃腸動力及功能成熟,改善NICU新生兒生理行為,減少營養不良的發生。
3.2機械通氣時間長 相關研究指出,機械通氣期間患兒的代謝特點并不完全相同,并指出,在機械通氣第1d以低代謝為主,至第7d開始患兒的能量代謝轉變以高代謝為主[12]。而長時間接受機械通氣的新生兒,因缺氧和酸中毒可導致機體產生不同程度的應激反應,使血液重新分布,進一步損害消化道黏膜屏障及胃腸道動力,可直接影響其營養吸收,加上機械通氣造成的高代謝,可引起營養不良[13]。對此,建議對于需長時間輔助通氣的患兒可采用間接能量測定其靜息能量,指導個體化營養干預,加強早期微量喂養,促進胃腸蠕動,減少內源性細菌增殖,幫助新生兒維持消化道黏膜完整性不受損害,繼而減少營養不良的發生。
3.3原發病為NRDS NRDS可造成新生兒腸黏膜缺血缺氧,造成胃電節律紊亂,使新生兒胃動力下降,容易發生對喂養不耐受,需減少每日營養攝入,同時該類新生兒需進行機械通氣治療,直接對其代謝造成影響,并影響患兒對營養吸收,繼而導致NICU新生兒營養不良發生[14]。對此,建議在對新生兒自身疾病治療的同時,可使用胃管分次喂養,并積極進行非營養性吸吮,促進新生兒胰島素和胃泌素分泌,促進胃腸道生長、發育,提高胃腸營養的耐受性,減少營養不良的發生。
3.4應用枸櫞酸咖啡因 枸櫞酸咖啡因為中樞神經系統興奮劑,主要用來治療新生兒呼吸暫停,該藥可導致腸動脈血管收縮,減少腸系膜上動脈血流,易導致小腸結腸炎發生,出現喂養不耐受情況,患兒可出現嘔吐、腹脹等癥狀,此時需減少耐量攝入,可能是引起NICU新生兒營養不良原因[15-16]。對此,建議對于需要應用枸櫞酸咖啡因的NICU新生兒,醫護人員首先應控制枸櫞酸咖啡因的用量,并對患兒腹部合理實施撫觸,主要以臍部中心逐漸向外進行,撫觸動作應柔和,避免腸系膜上動脈血流減少引起的小腸結腸炎,增強患兒的喂養耐受性,減少營養不良的發生[17-18]。
3.5床旁操作或外出檢查 因NICU新生兒病情復雜,多需進行床旁操作,如插管、拔管、抽血等醫源性操作,可能導致喂養計劃未按照計劃進行;同時為了解NICU新生兒病情改善情況,需在NICU外進行相關檢查,如腸道X線,檢查前需中斷喂養,引起醫源性禁食,因此易導致新生兒營養不良[19-20]。因此,在新生兒NICU期間,應避免不必要的操作,同時應提高護理質量,嚴格按照護理操作規程實施干預,醫務人員可每天將一些床旁操作集中進行,避免在喂養時段進行,減少因操作引起的喂養中斷,減少營養不良發生。
綜上所述,營養不良在NICU新生兒中普遍存在,可能與日齡、機械通氣時間、原發病為NRDS、應用枸櫞酸咖啡因及床旁操作或外出檢查有關,應根據新生兒的情況采取合理的喂養手段,注重對新生兒的護理,減少床旁操作,可能對減少NICU新生兒營養不良發生有積極意義。

