人乳頭瘤病毒-DNA 分型檢測在早期宮頸癌篩查中的應用價值
陳思祖,林燕華,廖長征,陳思曼
(龍崗中心醫院,廣東 深圳 518116)
0 引言
據流行性病學、生物學資料研究顯示,人乳頭狀瘤病毒(Human papillomavirus,HPV)感染是女性發生宮頸惡性病變的主要致病因子,并在病變發生、發展過程中占據重要地位,截止目前,全球發現的HPV-DNA 分型高達200 余種,隨著醫學技術的不斷進步與對宮頸癌病變研究的不斷深入,其中約20 多種分型被認為與宮頸癌的發生相關,HPV 持續性感染女性患者其宮頸癌發病率顯著高于普通女性,超過99%的宮頸癌患者可檢出發生HPV 感染[1]。宮頸癌存在較長的癌前病變期,在這一階段對患者進行治療能夠起到預防癌變的良好效果。同時新近研究表明,HPV-DNA 分型檢測具有較高的靈敏度、特異性等。因此對容易引起宮頸癌的HPV-DNA 分型進行預測、加強對該HPV-DNA 分型感染人群的篩查并及時采取措施,對于改善患者預后非常重要。
1 資料與方法
1.1 一般資料
選擇龍崗中心醫院婦科2015 年11 月至2019年10 月收治的197 例HPV 感染患者,年齡20~59歲,平均(41.56±5.36)歲;病程1~5 年,平均(2.55±0.78)年;伴宮頸疣體71 例,伴陰道疣體63 例,伴外陰、肛周疣體63 例。本研究獲本院倫理委員會批準。
1.2 納入及排除標準
納入標準:①符合《婦產科學》[2]中HPV 持續感染和宮頸上皮內瘤變(Cervical intraepithelial neoplasia,CIN)、早期宮頸癌的相關診斷標準;②已婚,有正常性生活者;③無嚴重心肝腎疾病者;④無精神障礙、語言障礙、聽力障礙者;⑤對本研究知情同意者。
排除標準:①處于妊娠期、哺乳期者;②在接受本研究治療前3 個月陰道或子宮進行過任何形式治療者;③患有惡性腫瘤、凝血功能障礙、嚴重的內外科疾病者;④存在盆腔放射治療史、子宮切除者;⑤患有精神疾病或認知障礙,無法正常溝通者;⑥中途退出者。
1.3 檢測指標
①采用宮頸細胞取樣器(廣州安必平醫療科技有限責任公司)取患者宮頸病變組織細胞,聚合酶鏈式反應(Polymerase chain reaction,PCR)-反向點雜交法檢測HPV-DNA 含量,將HPV-DNA ≥1pg/mL 判為陽性,對陽性率進行統計;②采用PCR 法使用人乳頭瘤病毒基因分型檢測試劑盒(廣州安必平醫療科技有限責任公司)進行HPV-DNA 分型的檢測,對檢測出的分型進行統計;③根據《乳腺及女性生殖器官腫瘤病理學和遺傳學》對宮頸上皮內瘤變病理結果進行判斷,CIN Ⅰ:輕度不典型增生;CIN Ⅱ:中度不典型增生;CIN Ⅲ:重度不典型增生和原位癌,對正常、CIN Ⅰ、CIN Ⅱ、CIN Ⅲ以及宮頸癌等不同病理分型患者16、18、31、33、35、51、52、56、58、59 等不同HPV-DNA 分型進行統計。
1.4 統計學方法
2 結果
2.1 HPV 感染情況比較
197 例疑似HPV 感染患者中,陰性患者117 例,陽性感染80 例,陽性率40.61%。發生HPV 感染的患者主要集中在20~39 年齡段,共60 例,占75.00%。見表1。

表1 HPV 感染情況比較[n(%)]
2.2 HPV 陽性感染者HPV-DNA 分型分布情況
80 例HPV 感染患者中,共檢出10 類HPV-DNA 分型,包括58 型占13.75%,16 型、18 型、52 型分別占12.50%,56 型、59 型分別占11.25%,51 型占7.50%,35 型、31 型、33 型分別占6.25%,見表2。
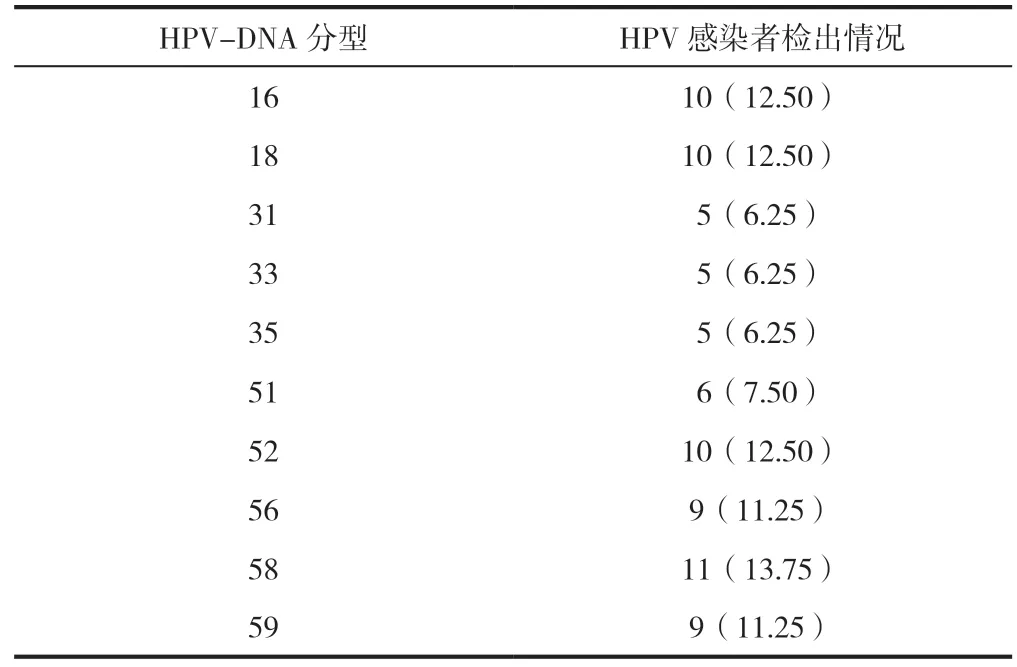
表2 80 例HPV 陽性感染者HPV-DNA 分型分布情況[n(%)]
2.3 HPV 陽性感染者不同HPV-DNA 分型病理結果
80 例HPV 陽性感染者病理學檢查檢出CIN Ⅰ12例,占比15.00%,CIN Ⅱ14 例,占比17.50%,CIN Ⅲ15 例,占比18.75%,宮頸癌12 例,占比15.00%。宮頸癌中主要為感染類型為16 型和18 型,各占7.50%和5.00%,與52 和58 分型(均占1.25%)比較,差異具有統計學意義(P<0.05),見表3。
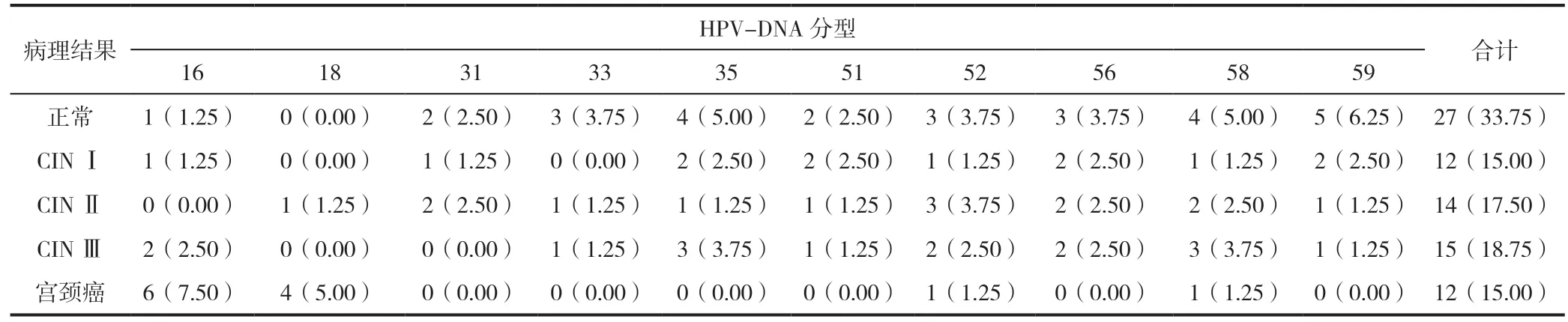
表3 80 例HPV 陽性感染者不同HPV-DNA 分型病理結果[n(%)]
3 討論
HPV 屬于一種乳多空病毒科的乳頭瘤空泡病毒,附屬A屬,能夠引起人體皮膚黏膜鱗狀上皮異常增殖。人體在生理狀態下很容易感染HPV,特別是活躍期女性,多數人在感染HPV 后未出現明顯癥狀,HPV病毒通過在受損的宮頸上皮處寄生,引發宮頸處于持續感染狀態,甚至導致不同程度癌前病變。但是HPV 引起宮頸癌的發病是一個漫長的過程,機體感染后從不典型增生發展到浸潤癌大約需要8~12 年過程,其中對于CIN Ⅱ及CIN Ⅲ的患者約5%~30%可發展為浸潤癌,但其中約10%~40%經早期干預后可發生逆轉[3-4]。因此,防治宮頸癌的關鍵在于早期篩查、早期確診、早期治療,能夠降低高級別CIN 或宮頸癌的發生,對于改善患者預后、提高其生存質量具有重要意義。我院婦科收治的HPV 陽性感染者主要集中在20~39 歲年齡段,提示臨床可將宮頸癌早期篩查的重點放在此年齡段的人群。
DNA 序列分析發現HPV 至少有200 個基因型,其中20 余種與子宮頸腫瘤相關。本研究80 例HPV 感染患者中,共檢出10 類HPV-DNA分型,包括58 型、16 型、18 型、52 型、56 型、59 型、51 型、35 型、31 型、33 型。HPV 感染后,可通過將自身基因整合至宿主細胞基因序列中,引起宿主細胞基因序列發生變化,從而發生癌變。本組研究資料顯示,發生HPV 感染的患者主要集中在20~39 歲年齡段,感染HPV 的高峰年齡與宮頸浸潤癌的自然發展時間一致。說明HPV 感染以性活躍的生育期年齡為主,年齡始終是HPV 感染、宮頸癌的相關因素。
HPV-DNA 作為篩查宮頸高危型病毒的重要指標,本研究結果顯示,不同病理組織分級中HR-HPV 感染率不同,隨病理組織學分級上升,HPV 感染率也逐漸上升,更好地說明了宮頸病變以及癌變的發生與HRHPV 有關,在高危型HPV 檢測組織病理學分級中,宮頸癌患者中主要感染HPV-DNA 分型為16 型和18 型。提示HPV 感染能夠通過整合宮頸柱狀上皮細胞核DNA促進宮頸細胞異常增殖、分化,最終形成CIN 或者宮頸癌的發生。在吳思等[5]研究顯示,HPV16-E6 蛋白可通過誘導宮頸上皮惡性轉化劑增殖失控導致血管內皮生長因子-C 異常高表達,從而增強宮頸癌浸潤轉移的惡性生物學行為。此外,陳宓[6]研究發現,HPV16-E6-DNA 病毒載量與宮頸癌的臨床分期存在明顯相關性,中晚期宮頸癌組織中HPV16-E6-DNA 病毒載量明顯高于早期宮頸癌。HPV18 的E6 蛋白可通過與p53 蛋白的C 端相結合將p53 滯留在胞漿內來阻止p53 蛋白功能的發揮,從而實現HPV18 致癌的作用[7-9]。此外HPV18 的E7 蛋白還可通過多種途徑破壞細胞周期,實現宿主細胞的永生化[10]。這也說明了在HPV 檢查下,能夠幫助醫護人員明確引發黏膜組織鱗狀上皮增殖的致病菌,多數分布于鱗狀上皮或宮頸鱗狀上皮交界處。而宮頸癌的重要病變部位即為HPV 高危感染處,經HPV 檢測顯示陽性的宮頸癌患者中,其病變區域率高達90%以上,即宮頸癌進展與高危型HPV 感染之間具有密不可分的關系。
綜上所述,HPV 病毒篩查是一種依據宮頸癌病理學致病因素研制出檢查方法,其陽性感染者主要集中于20~39 歲年齡段女性,宮頸癌患者感染的HPVDNA 分型主要為16 型和18 型,據此可通過亞臨床對20~39 歲年齡段、HPV-DNA 分型為16 型和18 型的女性患者進行重點篩查,有效判斷宮頸組織受感染程度以及患者病變嚴重程度,靈敏度較高,提高宮頸癌的早期檢出率,積極預防宮頸癌的發生、發展。

