神經內分泌瘤誤診為十二指腸球部潰瘍1例
孫 超 朱 瀅 柴海娜 王 璐 劉 軍 王維釗
江蘇省蘇北人民醫院內鏡中心(225001)
病例:患者女性,53歲,本次入院前4個月無明顯誘因出現上腹部脹痛,間斷發作,無惡心嘔吐,無畏寒發熱,無黑便,無心悸胸悶。以“間斷上腹部脹痛不適4月余”至江蘇省蘇北人民醫院門診就診,胃鏡檢查于十二指腸球部后壁見一大小約0.8 cm×1.2 cm的潰瘍,周圍黏膜充血水腫、稍隆起(圖1A)。胃鏡初步診斷:十二指腸球部潰瘍。予抑酸、保護胃黏膜等對癥治療4周,癥狀無明顯改善。復查胃鏡提示十二指腸球部隆起性病變,中央伴有糜爛(圖1B);內鏡超聲檢查提示十二指腸球部隆起處見中等偏低回聲團塊,起源于黏膜下層(圖1C)。活檢病理(十二指腸球部):送檢腸黏膜組織間質內可見小巢狀排列分布的瘤組織,瘤細胞大小較一致(圖2);免疫組化標記:異型腺樣細胞CKpan(+),Syn(+),CD56(+),CgA(+),Ki-67(約1%+),CK7(-),CK20(-),villin(+)。結合HE和免疫組化染色結果,最終診斷:神經內分泌腫瘤(neuroendocrine neoplasms, NEN),低級別[神經內分泌瘤(neuroendocrine tumors, NET), G1]。以“十二指腸神經內分泌瘤”收治入院。
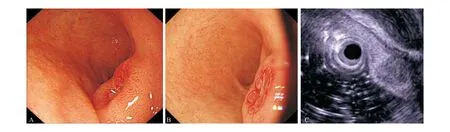
A:第一次胃鏡檢查白光模式觀察見十二指腸球部潰瘍;B:第二次胃鏡檢查白光模式觀察見十二指腸球部隆起性病變;C:內鏡超聲圖像提示病變起源于黏膜下層
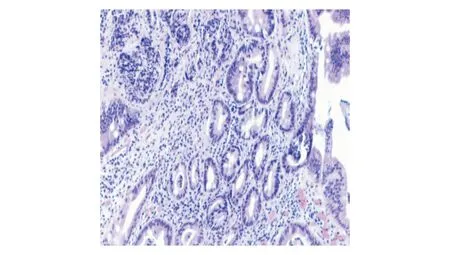
腸黏膜組織間質內可見小巢狀排列分布的瘤組織,瘤細胞大小較一致
入院體格檢查:體溫36.5 ℃,心率70次/min,呼吸16次/min,血壓120/80 mm Hg(1 mm Hg=0.133 kPa)。腹部CT檢查未見明顯異常。遂行十二指腸局部切除術,術后病理提示NEN。術后1個月復查胃鏡見術后瘢痕樣改變,余未見明顯異常。
討論:NENs是一類相對少見的起源于肽能神經元和神經內分泌細胞的異質性腫瘤。參照第5版世界衛生組織(WHO)消化系統NENs分類和分級標準,胃腸肝膽胰NENs可按分化程度分為分化好的NETs和分化差的神經內分泌癌(neuroendocrine carcinoma, NECs)。NETs根據核分裂象和Ki-67指數進一步分為G1(核分裂象<2/2 mm2, Ki-67<3%)、G2[核分裂象(2~20)/2 mm2, Ki-67: 3%~20%]、G3(核分裂象>20/2 mm2, Ki-67>20%)三級[1]。胃腸道和胰腺是NENs最常見的發生部位,胃腸胰NENs約占所有NENs的55%~70%[2]。胃腸道NENs包括胃、十二指腸、小腸、闌尾、結腸和直腸NENs,以回腸、直腸和闌尾NENs最為常見,但在我國和日本的報道中,最常見的胃腸道NENs是直腸NENs[3]。十二指腸NENs約占所有胃腸道NENs的2%~3%[4],約占所有十二指腸腫瘤的3%[5],相對而言更為少見。十二指腸NENs包括胃泌素瘤、生長抑素瘤、無功能性NENs(無臨床癥狀但免疫組化標記提示5-羥色胺或降鈣素等陽性)、節細胞性副神經節瘤以及NECs[3]。十二指腸NENs多見于男性,好發于十二指腸近段。
十二指腸NETs生長緩慢,臨床上主要表現為非特異性的消化系統癥狀,不易早期發現和診斷,除非出現上消化道出血、穿孔、梗阻等并發癥或類癌綜合征。因此,了解十二指腸NETs的內鏡下特點對于其早期診斷具有重要意義。十二指腸NETs多為單發,內鏡下主要表現為半球形、息肉樣或盤狀黏膜隆起,表面可有充血、糜爛或潰瘍,質韌或硬,可推動,病變累及固有肌層時則較為固定。病灶表現為息肉樣隆起時,應注意與十二指腸息肉鑒別;有黏膜糜爛等表現時,需與炎癥糜爛、早期腫瘤鑒別;如表現為黏膜下隆起,則需與間質瘤、平滑肌瘤等鑒別。十二指腸NETs的內鏡下表現雖有一定的特征性,但仍有部分病例表現不典型,因此發現病灶后應遠、中、近距離由整體至局部細致觀察,并取活檢行病理檢查,以提高診斷率。本例患者第一次胃鏡檢查見病灶表現為潰瘍周圍黏膜稍隆起,誤判為十二指腸球部潰瘍且未取活檢以獲得病理診斷。第二次胃鏡檢查見十二指腸球部黏膜隆起性病變,表面伴有糜爛,行內鏡超聲檢查并多點深挖取材,最終經由活檢病理確診NET,G1。內鏡超聲檢查可確定腫瘤的起源層次、大小和浸潤范圍;活檢組織檢出胞質顆粒內激素以及神經內分泌細胞標志物陽性可確診。特異性和敏感性較高的68Ga標記生長抑素PET-CT有助于定位原發病灶和轉移灶[6]。
對于胃腸道NENs的治療,目前外科手術仍是最主要的治療方式[7],特別是對于NET G1、G2 期患者,及時有效的外科手術干預能獲得滿意的預后和生存率。內鏡下切除術近年來發展迅速,但需嚴格掌握適應證并密切隨訪。對于十二指腸壺腹周圍和壺腹部NENs,一般仍推薦根治性外科手術,因為該部位的NENs往往有更強的侵襲性,不論原發腫瘤大小和核分裂象數,約50%會發生轉移[5,8]。有文獻報道1例直徑1 cm的十二指腸小乳頭部黏膜下NEN發生血管浸潤和局部淋巴結轉移[8]。對于中晚期廣泛轉移、不能手術治療的患者,可考慮聯合放化療,生物治療、免疫治療和分子靶向治療也顯示出良好的應用前景。由消化內科、普外科、腫瘤科、放療科、病理科等聯合進行多學科協作診治有利于提高十二指腸NENs的規范化診療水平。

