不同時機剖宮產時下推膀胱應用于兇險性前置胎盤手術中的效果對比
許蘭花 中國人民解放軍聯勤保障部隊第九〇〇醫院莆田醫療區產科,福建省莆田市 351100
兇險性前置胎盤(PPP)是指附于子宮下段既往剖宮產瘢痕處的前置胎盤,可伴有胎盤置入。流行病學顯示,近年來PPP的發生率呈上升趨勢[1]。臨床用剖宮產終止妊娠,降低對產婦的危害,但術后往往伴有產后大出血重者甚至切除子宮,嚴重危害產婦生命安全[2]。因此探求一種可降低剖宮產術中出血量及術后大出血發生率的方法對產婦極為重要。有研究證實下推膀胱法可以減少出血量[3],但下推膀胱的時機(胎兒娩出前和胎兒娩出后)對出血量的影響尚不完善,基于此,我院選取115例PPP產婦,進行不同時機剖宮產時下推膀胱應用于PPP手術中的研究,現將結果報道如下。
1 資料與方法
1.1 一般資料 經患者、家屬同意及醫院倫理委員會批準,將我院2017年4月—2019年10月收治的115例PPP行剖宮產術患者根據下推膀胱的時機分為對照組(n=57)和觀察組(n=58)。對照組;年齡25~34歲,平均年齡(28.13±4.01)歲。孕周29~36周,平均孕周(35.01±0.98)周;既往剖宮產史:1次48例,2次7次,3次2例;胎盤前置類型:完全性前置胎盤12例,部分性前置胎盤28例,邊緣性前置胎盤17例。觀察組:年齡28~35歲,平均年齡(28.93±4.23)歲。孕周29~38周,平均孕周(36.24±1.48)周;既往剖宮產史:1次47例,2次9次,3次2例;胎盤前置類型:完全性前置胎盤13例,部分性前置胎盤26例。邊緣性前置胎盤19例。上述資料兩組患者對比無統計學差異(P>0.05),具有可比性。納入標準:(1)經臨床診斷為兇險性前置胎盤;(2)有剖宮產手術史;(3)孕周>28周者。排除標準:(1)可經陰道分娩者;(2)有明顯手術禁證者;(3)子宮或其他生殖器有嚴重疾病者。
1.2 方法 均由同一醫護團隊進行手術。術前請其他科室會診且制定手術方案,做交叉配血實驗,備足血漿,建立靜脈通道數個,并告知產婦及其家屬術中可能發生的風險。術前手術室準備好自體輸血設備,病房給予產婦20ml的10%葡萄糖酸鈣。用下腹縱切口腹壁切開術進行手術,按常規手術方式進行術前消毒和無菌區域的準備,剖腹后進行探查。由于PPP自身的特點,子宮下段有不同程度的膨大以及張力變大的情況,同時還可伴有胎盤植入,子宮部分表面可有一定的血管增生。觀察組:打開宮腔后,在既往切口所形成的瘢痕下方,將血管鉗靠近膀胱底,緩慢的提拉已經反折了的膀胱子宮腹膜,尋找增生的血管并將其結扎,繼而將反折的膀胱子宮腹膜緩慢打開,利用血管鉗,將膀胱下推,直至推到子宮旁邊,完成膀胱下推后,取切口于子宮體部,娩出胎兒。如若在下推膀胱時感到困難,不能將其下推時,則用手指尋找到膀胱和宮頸之間的空隙,進而將膀胱向中心游離,下推膀胱。對照組:在胎兒娩出前,不進行增生血管結扎,不打開膀胱腹膜,亦不將膀胱下推,待胎兒娩出后采取同觀察組相同的方法下推膀胱。胎兒娩出后,夾緊子宮切口,減少出血量,進而探查子宮下段有無胎盤植入情況,判斷有無大出血的發生可能性,確定下一步的手術方式。若胎盤植入面積大且出血情況無法控制,則切除子宮,繼而逐層關腹。
1.3 觀察指標和評價標準 觀察兩組產婦出血量、胎兒情況、并發癥發生率。(1)出血情況:于術前及術后抽取產婦靜脈血,經檢測紅細胞計數(RBC)、血紅蛋白(Hb)、血細胞比容(HCT)、血小板計數。(2)新生兒情況:采用Apgar評分表評價新生兒情況,分為五項內容,每項2分,其中0~3分為重度窒息,4~7為輕度窒息,8~10為無窒息,總分越低,新生兒窒息越嚴重。(3)并發癥;觀察產婦術后尿潴留、膀胱損傷、子宮切除、大出血的發生率。

2 結果
2.1 兩組產婦出血情況對比 術后,觀察組RBC、Hb、HCT,血小板計數均高于對照組(P<0.05),見表1。
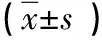
表1 兩組產婦出血情況對比
2.2 兩組新生兒窒息程度對比 觀察組新生兒Apgar評分優于對照組(P<0.05),見表2。
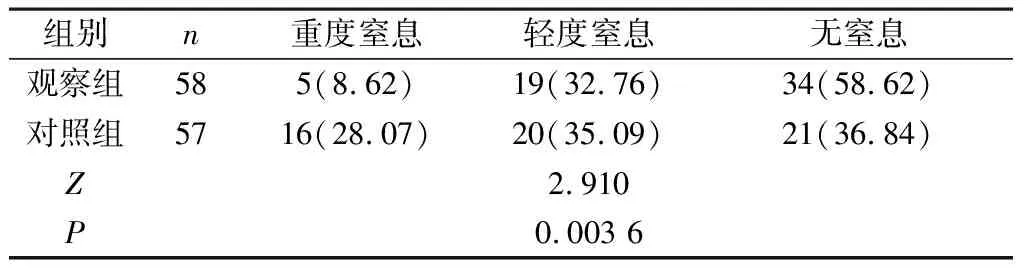
表2 兩組新生兒窒息程度對比[n(%)]
2.3 兩組產婦并發癥發生率對比 觀察組術后并發癥發生率低于對照組(P<0.05),見表3。
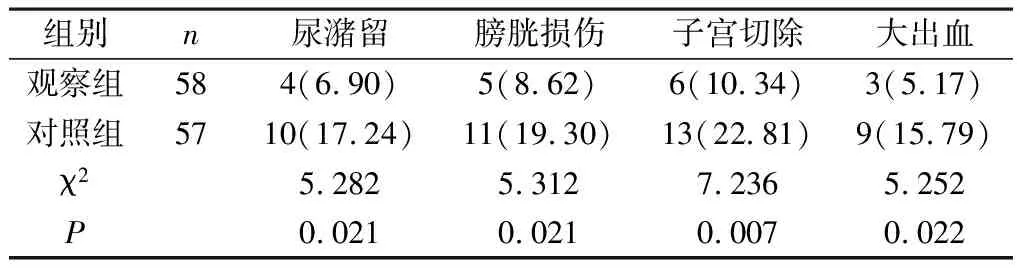
表3 兩組產婦并發癥發生率對比[n(%)]
3 討論
前置胎盤是胎盤下緣毗鄰或者覆蓋宮頸內口,是妊娠期嚴重的并反癥,因為胎盤附著于子宮下段,而其下段組織很薄弱,所以收縮能力較子宮其他部位差,因此不可有效的將附著部分的胎盤分離開來,同時前置胎盤還可造成妊娠晚期陰道流血,對產婦及胎兒造成嚴重威脅[4-6]。PPP則是之前有過剖宮產手術史者,且在此次妊娠中發生前置胎盤者,且PPP多合并胎盤置入,進而導致術中出血量大且術后產婦大出血等并發癥發生率也較高。因此尋找有效的方法來降低剖宮產術中出血及術后大出血等并發癥的發生率,于PPP產婦意義重大。膀胱下推法是近年來在剖宮產手術中用來止血的有效方法,但在何時進行下推膀胱尚缺少理論依據,因而我院對何時下推膀胱做一研究。
膀胱下推法為在剖宮產術時,通過將膀胱向下推,使膀胱底部游離,進而暴露出一個呈三角狀的組織薄弱區,該三角薄弱區由輸尿管分為三個面,內外側分別是子宮壁和其動靜脈,下側為主韌帶,該三角區的暴露可以擴大術者在術中的視野。在胎兒娩出前下推膀胱可以更早的使薄弱組織三角區形成,不僅可以減少出血量還可通過擴大手術視野和宮底與膀胱的接觸面積,縮短手術的時間。RBC、Hb、HCT,血小板計數是臨床檢測貧血的重要指標,低于正常值則為貧血[7]。本研究中觀察組RBC、Hb、HCT,血小板計數均高于對照組(P<0.05),說明在胎兒娩出前下推膀胱可以減少出血。可能的原因是在下推膀胱前,先對之前瘢痕處增生的血管進行結扎,可以減少一部分出血量,而在胎兒娩出之前下推膀胱,使三角組織薄弱區更早呈現在術者的視野中,進而有意的去避開薄弱區,與子宮動靜脈的接觸少,不會使其因手術導致破裂,進而可以達到減少出血的目的[8]。
Apgar評分是用來評價新生兒窒息情況的評分表。本研究中,觀察組新生兒Apgar評分高于對照組(P<0.05),說明在胎兒娩出前下推膀胱可以減少新生兒窒息的發生,提高新生兒的安全性。可能的原因是在胎兒娩出前下推膀胱,可以使子宮底的接觸面積更大,使宮腔面積得以擴大,術者手術范圍更廣闊,更有利于胎兒快速娩出,進而減少胎兒在已打開宮腔內的時間,避免因長時間滯留宮腔內而導致窒息。
術后大出血多為術后子宮收縮不良引起,因此需在胎兒娩出后要盡快促進子宮收縮,降低大出血的發生率[9];術后尿潴留多為機械性尿潴留,即在術中對膀胱的刺激致使膀胱平滑肌收縮,進而導致尿潴留[10];子宮切除的最主要原因則為在術后由于子宮收縮乏力致使出血量大,當出血量嚴重大到威脅產婦生命時則需要切除子宮,以保全性命。本研究中觀察組術后并發癥發生率低于對照組(P<0.05),說明在胎兒娩出前下推膀胱可以降低術后并發癥的發生率。可能的原因是在胎兒娩出前下推膀胱,可使膀胱位置降低,進而擴大子宮底的接觸面,手術醫生對膀胱的觸及會減少,減少因術中手術器械對膀胱的觸及而導致的膀胱損傷;剖宮產術后,產婦尿潴留多為機械性尿潴留,而造成的主要原因為術中對膀胱不同程度的刺激甚至是對膀胱的損傷而導致術后尿潴留,但下推膀胱使術者對膀胱的刺激減少,進而降低術后尿潴留的發生率;在胎兒娩出前下推膀胱,比在胎兒娩出后可以更早的實施促進子宮收縮的措施,進而使子宮更早的恢復收縮,降低大出血的發生率,進一步降低子宮切除率。同時在胎兒娩出前下推子宮,由于組織薄弱三角區的形成,可以避免對子宮動靜脈的觸及,減少手術器械刺破子宮動靜脈的風險,使術中止血時間減少,使胎兒更快的娩出,降低子宮收縮乏力的概率,為子宮盡快恢復打下良好的基礎[11]。
綜上所述, 對于行剖宮產術的PPP產婦,在胎兒娩出前下推膀胱,可減少出血量,降低新生兒窒息及術后并發癥發生率。

