游離趾腓側皮瓣修復手指指腹軟組織缺損
馬思成,譚瀟,黃茂,唐代武,吳昌磊,蔣建輝
(1.瀏陽市骨傷科醫院 創傷一科,湖南 長沙 410300;2.長沙市中醫醫院南院 關節外科,湖南 長沙 410000 3.長沙年輪骨科醫院 急診科,湖南 長沙 41000)
手指指腹是日常生活工作中接觸外界最多的部位,指腹的各種開放性損傷在臨床中發病率極高[1-3]。對于指腹的皮膚軟組織缺損,臨床較常用的方法是植皮修復,但因質地不耐磨,易破潰,后期常影響患者的正常工作生活。部分合并骨質外露的較嚴重的指腹部皮膚軟組織缺損,患者常面臨短縮指體、殘端修整以覆蓋創面,或采用鄰指皮瓣、指固有動脈島狀皮瓣移植修復,雖覆蓋了創面,但又造成了手部新的瘢痕,患者對手術效果常不滿意[4-6]。隨著手顯微外科技術的發展和患者對生活質量要求的提高,對于指腹皮膚軟組織缺損的修復,既需要覆蓋創面,還需要考慮后期患指的外形與功能恢復情況,同時還要盡量減小受區的損傷。2015年1月-2019年6月,我科對20例手指指腹皮膚軟組織缺損病例采用帶神經的趾腓側皮瓣進行游離移植修復,取得了良好的臨床效果,現報道如下。
1 資料與方法
1.1 一般資料
本組20例,男15例,女5例;年齡18~56歲,平均36.1歲,受傷手指:拇指10例,示指5例,中指3例,環指2例。致傷原因:機器絞軋傷12例,重物砸壓傷5例,擠壓傷3例。指腹皮膚軟組織缺損面積:2.0 cm×1.5 cm~4.0 cm×3.5 cm。
1.2 手術方法
本組均采用臂叢神經阻滯+腰硬聯合麻醉。患肢上臂上段及受區大腿上段上氣囊止血帶,先予受區手指傷口清創,顯露患指優勢側指固有動脈,顯露1~2支指背靜脈并標記。根據受區皮膚軟組織缺損面積設計樣布,將樣布覆蓋于對側或同側趾腓側(手指偏尺側缺損選用同側趾腓側皮瓣,手指偏橈側缺損選用對側趾腓側皮瓣),于樣布邊緣擴大2.0~3.0 mm標記切口。根據標記切口,逐層切開皮膚、皮下組織,鈍性銳性交替分離,首先解剖分離1~2條進入設計皮瓣的趾趾背靜脈,然后繼續向深部分離至第1跖背靜脈,暴露趾腓側趾底動脈及趾腓側固有神經,根據受區情況確定血管蒂長度,結扎離斷第1趾底動脈其他細小分支,完全游離蒂及神經,松開止血帶,觀察皮瓣血液循環,無血運障礙后,結扎趾腓側動脈及切斷趾腓側趾底固有神經,完全游離皮瓣。一組術者關閉供區,若皮瓣切取過大供區無法直接縫合,可徹底止血后取中厚皮瓣移植覆蓋供區。另一組術者于顯微鏡下修剪趾皮瓣多余脂肪組織,結扎血管蒂上的細小分支,開始移植皮瓣。先將皮瓣與指腹創面縫合固定,顯微鏡下將趾腓側趾底動脈與傷指優勢側指固有動脈行端端吻合,趾腓側固有神經與患指指固有神經行外膜縫合,趾趾背靜脈與患指指背靜脈或指掌側靜脈端端吻合,一般需吻合2~3條靜脈,完全縫合皮瓣后無菌敷料妥善包扎患肢。
1.3 術后處理
術后患者常規臥床1周,患肢制動,持續護架烤燈照射保溫,予抗感染、抗血管痙攣、抗血栓形成等對癥處理,術后密切觀察皮瓣血液循環。術后7 d皮瓣無血液循環障礙者,行主被動功能訓練,術后2周拆線。門診定期復查,觀察皮瓣的外觀、色澤、感覺恢復及供區愈合情況。
2 結果
本組20例皮瓣均成活,1例于術后24 h由于腫脹致縫線卡壓血管蒂出現靜脈血管危象,經拆線換藥后解除危象,皮瓣成活。術后16例獲得隨訪,隨訪2~12個月,平均8個月,所有術指外形接近正常手指,皮瓣不臃腫,均有指螺紋,感覺恢復良好,兩點辨別覺5~8 mm。所有術指功能恢復良好,根據中華醫學會手外科學會手功能評定標準[7]:優15例,良5例。趾供區創面均愈合良好,不影響足部功能。
典型病例:患者 男,32歲,因機器軋傷右手中環指致指體組織缺損入院。入院查體:右中指指端部分軟組織缺損,末節指骨部分缺損并指骨突出外露,指腹組織剝脫,右環指指腹大部分缺損,指骨粗隆及部分甲床缺損,創緣挫傷重,污染嚴重。X線片示:右手中環指末節指骨骨折并部分骨質缺損。入院后急診在臂叢神經阻滯麻醉下行右中指殘端修整術、撕脫皮膚回植術、右環指VSD負壓吸引術。術后7 d,在臂叢神經阻滯麻醉+腰硬聯合麻醉下行左足趾腓側皮瓣游離移植修復右環指創面術、術后供區直接閉合。術后3個月隨訪,皮瓣外形美觀,不臃腫,指體恢復飽滿,指腹有螺紋,皮瓣恢復保護性感覺(圖1-8)。
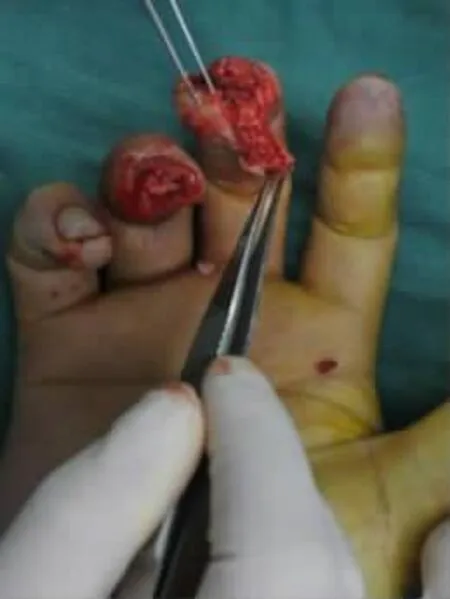
圖1 右手中環指缺損
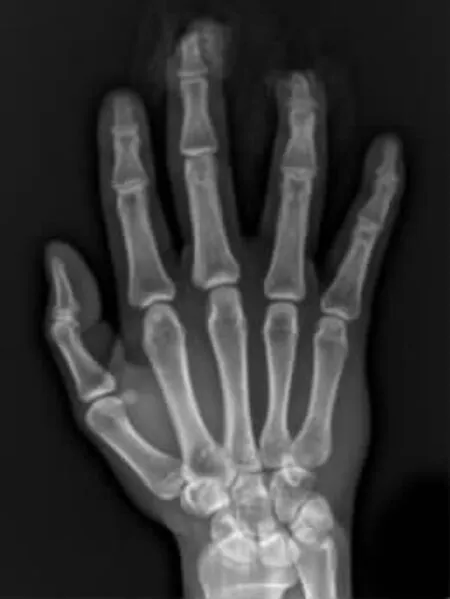
圖2 術前右手X線片
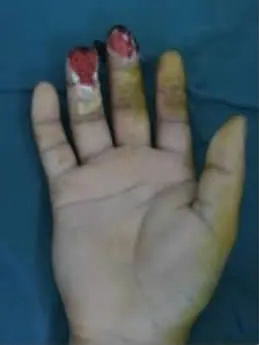
圖3 術后7 d外觀
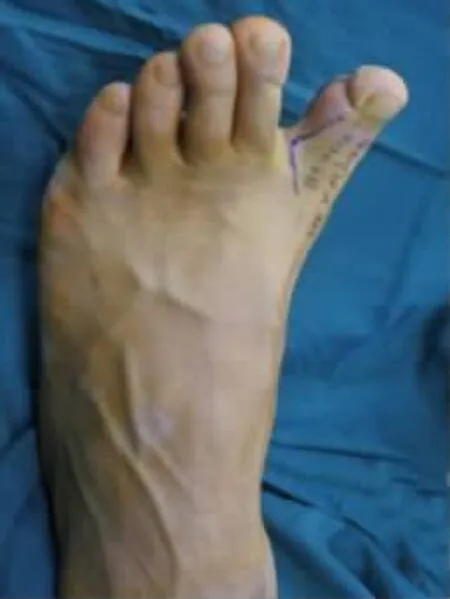
圖4 皮瓣設計
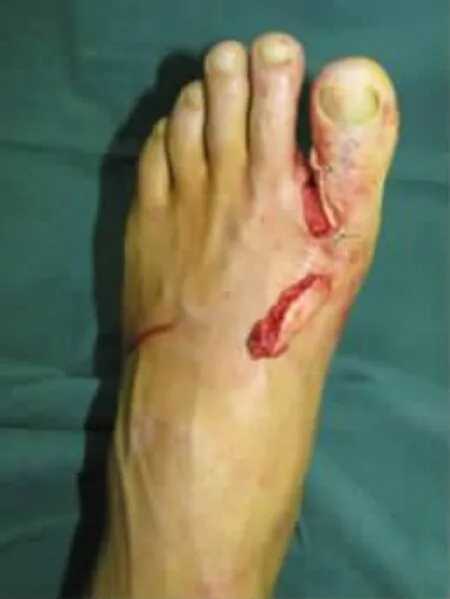
圖5 皮瓣切取
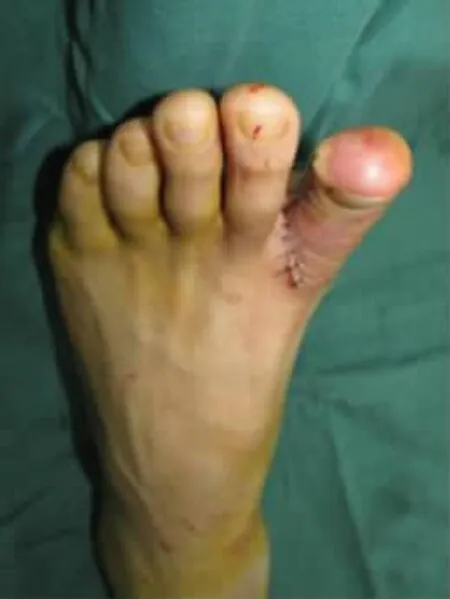
圖6 供區直接閉合
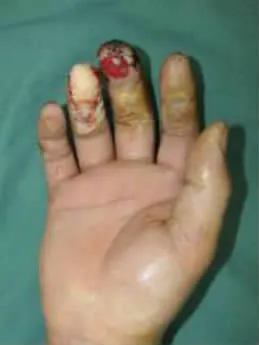
圖7 術畢外觀
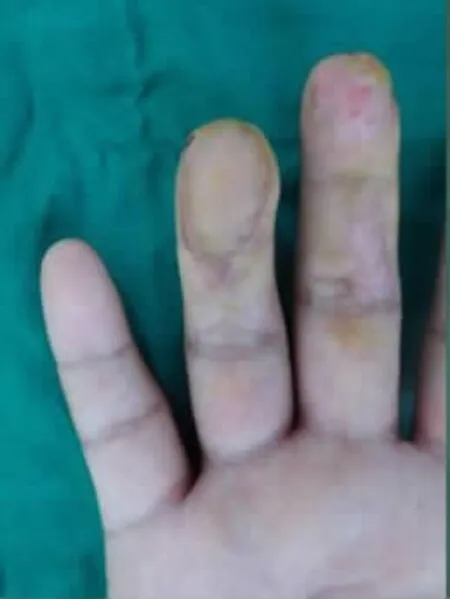
圖8 術后3個月隨訪
3 討論
3.1 指腹部皮膚軟組織缺損修復方法的選擇
手指指腹部皮膚軟組織缺損是手外科常見損傷,指腹皮膚有螺紋分布,神經末梢豐富,有非常靈敏的深、淺感覺,是接觸、抓捏物品的主要部位。因此,手指指腹皮膚軟組織缺損的修復,既要考慮外觀,也要注意感覺及功能的恢復[8]。隨著顯微外科技術的發展,對于指腹皮膚軟組織缺損,臨床最常見的修復方法有指體短縮后殘端修整、換藥后植皮、腹部帶蒂皮瓣、指動脈島狀皮瓣及皮支鏈島狀皮瓣等。殘端修整及植皮術后外觀功能恢復均較差,島狀帶蒂皮瓣可以實現對指腹皮膚軟組織創面的良好覆蓋,手術操作簡便,易于推廣,但其損傷較大,且常造成手部新的瘢痕,部分患者無法接受[9-11]。游離趾腓側皮瓣移植修復指腹部皮膚軟組織缺損的應用已有30余年歷史,因手足同源,趾腓側皮膚軟組織的質地、結構均與手指指腹相似,皮瓣切取后供區仍然可以一期閉合,皮瓣移植覆蓋后的手指外形、飽滿度、螺紋、感覺、功能恢復均與正常手指非常接近,目前被公認為是修復手指指腹皮膚軟組織缺損最理想的方法[12-14]。本組共20例,皮瓣移植術后均成活,遠期隨訪患指外形美觀,感覺功能恢復良好,臨床效果滿意。
3.2 游離趾腓側皮瓣的優勢
3.3 本術式的不足及注意事項
本術式也存在一定的不足:⑴游離皮瓣有手術失敗風險,對手術醫生的顯微外科操作技術要求較高,術者及助手需要具備嫻熟的顯微技術,需要對供受區的解剖有一定的了解;⑵本術式具有一定的手術適應證,趾腓側皮瓣適合修復拇指末節橈側半、尺側半或手指末節指甲較長的半側缺損,以及斷指并肌腱、骨外露和神經缺損的創面修復。若手指皮膚軟組織缺損面積較大,或合并較多骨質以及肌腱的缺損者,不適合采用本術式;⑶術后需有經驗的醫護人員嚴密觀察皮瓣血運情況,如出現血管危象,需早期發現及時處理,盡可能保證皮瓣成活。
術中需要注意:⑴手術醫生及助手需儲備充足的體力,一般可分兩組醫生同時操作,一組醫生切取皮瓣后閉合供區,另外一組醫生完成皮瓣的移植;⑵手術操作過程中,需要動作非常輕柔,避免過度牽拉血管蒂,以免造成血管蒂的損傷;⑶切取皮瓣時下肢可不驅血,以便更好地顯露趾背靜脈;⑷皮瓣切取后可于顯微鏡下一期削薄,去除多余脂肪,減少血管蒂部的壓力,也避免皮瓣臃腫及二期削薄。

