右美托咪定復合舒芬太尼用于子癇前期產婦剖宮產術后鎮痛效果觀察
姚漢青 錢興華 魏長娜
子癇前期產婦由于血管內皮細胞嚴重受損,血管舒張因子前列環素分泌減少,血小板分泌的血栓素A2增加,使前列環素與血栓素A2比例下降,血管緊張素Ⅱ的敏感性提高,從而導致血壓明顯增高,嚴重影響母嬰健康。臨床上子癇前期產婦多采取剖宮產終止妊娠,而剖宮產術后疼痛屬于急性疼痛。右美托咪定是一種高選擇性α2受體激動藥,有鎮靜、抗焦慮、催眠、鎮痛和交感神經阻滯作用,主要通過激動體內的a2受體產生鎮靜、鎮痛效應[1-4]。離體實驗證明,右美托咪定有增強子宮平滑肌收縮能力的作用[5],可以促進術后子宮收縮。因此,本研究對子癇前期產婦使用右美托咪定復合舒芬太尼,并與單純使用舒芬太尼比較,探討右美托咪定復合舒芬太尼的鎮痛和減少產后出血的效果,現將結果報道如下。
1 對象和方法
1.1 對象 選擇2018年1月至2019年7月嘉興市婦幼保健院行擇期剖宮產術的子癇前期產婦120例,年齡20~35歲,身高155~170cm,孕周36~39周,體重55~85 kg。排除標準:ASA分級Ⅲ級以上、心動過緩、慢性盆腔炎、瘢痕子宮、有椎管內阻滯禁忌證及胎盤植入的患者。子癇前期的診斷標準:妊娠20周后首次檢測發現高血壓伴蛋白尿;高血壓定義為收縮壓≥140 mmHg,或舒張壓≥90 mmHg;蛋白尿定義為24 h尿蛋白≥300 mg(或定性為“+”以上)。按照隨機數字表法分為A組和B組,每組60例。兩組產婦年齡、體重、身高、孕周、麻醉平面和手術時間比較差異均無統計學意義(均P>0.05)。見表1。本研究經本院醫學倫理委員會批準,產婦和家屬均簽署知情同意書。

表1 兩組產婦一般資料的比較
1.2 方法 所有產婦均無術前用藥,入手術室后開放靜脈通路,輸注乳酸林格液5~6 ml/kg,常規監測心電圖、血壓、脈搏血氧飽和度和心率。產婦取左側臥位,采用腰硬聯合麻醉。于L3-4間隙作硬膜外穿刺,穿刺成功后以硬膜外穿刺針為引導,置入腰麻針,刺破蛛網膜,待腦脊液自然流出后注入0.5%重比重布比卡因(上海朝輝藥業有限公司,批號:20170901)10 mg,拔出腰麻針置入硬膜外導管4 cm,固定后平臥,手術床左傾10°~15°。雙側麻醉平面至T6開始手術。當收縮壓<80 mmHg時,靜脈注射去氧腎上腺素50μg;心率<50次/min時,靜脈注射阿托品0.3~0.5 mg。手術結束時靜脈通路連接鎮痛泵(江蘇愛朋醫療器械公司生產,ZZB-1型)行患者自控鎮痛(patient controlled analgesia,PCA),先給予1次負荷量2 ml,并且指導產婦如何使用鎮痛泵。鎮痛泵內的鎮痛藥A組采用右美托咪定1μg/ml(江蘇恒瑞醫藥公司生產,批號:H20090248,規格:200μg/2ml)復合舒芬太尼1μg/ml,B組采用舒芬太尼1μg/ml,鎮痛泵參數設置如下:背景輸注劑量為2 ml/h,PCA 2 ml,鎖定時間15 min。
1.3 觀察指標 觀察并記錄兩組產婦術后2、4、8、12及24 h疼痛視覺模擬評分(visual analogue scale,VAS)、PCA次數和Ramsay鎮靜評分(Ramsay sedation scale,RSS),產后24 h出血量;記錄術后低血壓、心動過緩、瘙癢、惡心和嘔吐等并發癥的發生情況。VAS評分標準:0分為無痛,10分為劇烈痛。RSS評分標準:1分為患者焦慮、躁動不安,2分為患者配合,有定向力、安靜,3分為患者對指令有反應,4分為嗜睡,對輕叩眉間或大聲聽覺刺激反應敏捷,5分為嗜睡,對輕叩眉問或大聲聽覺刺激反應遲鈍,6分為嗜睡,無任何反應。RSS>4分為過度鎮靜。產后出血量采用棉墊稱重法計算(1 000 g≈1 000 ml)。術后低血壓定義為測得的收縮壓較手術結束時的收縮壓下降20%以上,心動過緩定義為心率<60次/min,高血壓定義為收縮壓>140 mmHg。
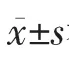
2 結果
2.1 兩組產婦VAS評分、PCA次數、24 h出血量的比較 A組產婦術后4~24 h的VAS評分及PCA次數明顯低于B組,差異均有統計學意義(均P<0.05);A組產后24 h出血量小于B組,差異有統計學意義(P<0.05),見表2。

表2 兩組產婦VAS評分、PCA次數、24 h出血量的比較
2.2 兩組產婦RSS的比較 A組產婦在4~24 h的RSS均高于B組,兩組比較差異均有統計學意義(均P<0.05)。見表3。

表3 兩組產婦RSS的比較(分)
2.3 兩組產婦不良反應的比較 A組高血壓和惡心、嘔吐發生率明顯低于B組,差異有統計學意義(P<0.05),但兩組產婦低血壓、心動過緩、過度鎮靜和瘙癢的發生率差異均無統計學意義(均P>0.05),見表4。

表4 兩組產婦不良反應的比較[例(%)]
3 討論
本研究將右美托咪定復合舒芬太尼用于子癇前期產婦剖宮產術后靜脈鎮痛,發現兩者聯用能增強術后鎮痛、鎮靜效果,減少產后24 h出血量,降低術后高血壓、惡心和嘔吐的發生率。
舒芬太尼主要通過激動μ1受體而發揮鎮痛作用,μ2受體激動與惡心嘔吐、瘙癢等并發癥有關[6]。右美托咪定的鎮痛機制主要是通過激動α2受體[2],與阿片類藥物相比較,右美托咪定無皮膚瘙癢的并發癥[7]。A組術后4~24 h的VAS評分、術后PCA次數明顯低于B組(均P<0.05),說明右美托咪定聯合舒芬太尼可以增強舒芬太尼的鎮痛效果,減少術后鎮痛需求。
本研究還發現,A組術后4~24 h的RSS高于B組(均P<0.05),說明右美托咪定復合舒芬太尼可以產生良好的鎮靜效果,但無一例出現過度鎮靜的現象。右美托咪定可以產生抗交感神經阻滯作用,降低子癇前期產后高血壓的發生率。術后惡心、嘔吐是最常見的麻醉并發癥,成年女性惡心、嘔吐的發生率是男性的2~4倍,在高風險的患者中惡心、嘔吐的發生率高達70%~80%[8]。本研究中A組產婦惡心、嘔吐發生率明顯低于B組。有研究表明右美托咪定可以減少惡心、嘔吐的發生率,可能與右美托咪定激活藍斑核的受體,阻止了部分激發惡心、嘔吐的相關遞質的釋放有關[9-10]。A組患者產后24 h出血量明顯減少,說明右美托咪定可以促進剖宮產術后產婦的子宮收縮,可能與α2受體激動,增強子宮平滑肌收縮的有關[5]。右美托咪定可以經過乳汁分泌,由于條件有限,對于新生兒的安全性沒有研究。文獻報道右美托咪定對胎兒無明顯影響[11]。
綜上所述,右美托咪定復合舒芬太尼能增強子癇前期產婦剖宮產術后鎮痛、鎮靜效果,減少產后24 h出血量及降低術后高血壓、惡心和嘔吐的發生率。

