氧化鋯全瓷冠修復聯合玻璃纖維樁對前牙缺損患者牙周組織、睡眠質量及口腔生物膜情況的影響
熊繼峰 李澤華
(廣東省佛山市南海區桂城醫院口腔科,佛山,528000)
前牙牙體缺損是指受外界沖擊力、齲齒等因素影響導致前牙出現不同程度破壞,缺損后會破壞牙體形態,咀嚼功能降低,且會導致牙周組織異常改變,影響患者發音及面容美觀性,因此需積極修復[1]。既往臨床產常用金屬樁鈷鉻烤瓷冠修復進行前牙牙體修復,但調查發現該修復方法因剛性太強,極易斷裂,使用壽命受限,且口腔中金屬結構體易腐蝕,美觀度降低[2]。玻璃纖維樁聯合氧化鋯全瓷冠在牙體美學修復中逐漸受到重視,且具強度高、美觀度高的優勢。因此本研究探究氧化鋯全瓷冠修復聯合玻璃纖維樁治療前牙缺損的價值,現將結果報道如下。
1 資料與方法
1.1 一般資料 選取2020年3月至2021年2月廣東省佛山市南海區桂城醫院口腔科收治的前牙修復患者84例作為研究對象,按照隨機數字表法分為對照組和觀察組,每組42例。對照組中男27例,女15例;年齡26~67歲,平均年齡(46.33±3.56)歲。觀察組中男26例,女16例;年齡24~69歲,平均年齡(46.55±3.71)歲。2組患者一般資料經比較,差異無統計學意義(均P>0.05),具有可比性。
1.2 方法
1.2.1 對照組以金屬樁鈷鉻烤瓷冠修復 通過烤瓷冠牙體制備方法制作前牙牙體,制作完成后由患者試戴,時間7 d,試戴滿意后,取適量玻璃離子黏固粉將烤瓷冠固定[3]。
1.2.2 觀察組以玻璃纖維樁聯合氧化鋯全瓷冠修復 手術材料:光固化粘結劑(北京梓銘佳業醫療器械有限公司)、硅橡膠(德國DMG公司)、玻璃纖維樁(瑞士康特公司)、VITA19牙色比色板。據患者前牙缺損粗細、長度選擇根管預備鉆針,在根尖處保留約5 mm填充物,以保證根尖密閉性。黏固纖維樁后,將黏結系統導入預備完成后的根管中,促樹脂核成形,在纖維樁、牙本質表層預涂處理劑后塑形。制作氧化鋯全瓷冠,使用硅橡膠取模已預備完成的樁核,于自然光下以比色板對比色度,明確色度后,行臨時冠修復。氧化鋯全瓷冠制備完畢后,將其置于患者口腔中試戴,調整佩戴舒適度后行拋光處理。患者滿意后以清水清洗全瓷冠,后吹干,并使用光固化樹脂將修復體黏于樁核,清除多余樹脂后拋光邊緣。
1.3 觀察指標
1.3.1 2組患者修復后牙周指標水平 以牙周袋深度(Periodontal-pocket Depth,PD)、牙齦出血指數(Bleeding Index,BI)及附著喪失量(Adhesion Loss,AL)評價牙周組織恢復情況。
1.3.2 2組患者睡眠質量評分 采用匹茲堡睡眠質量指數(Pittsburgh Sleep Quality Index,PSQI)量表評價,量表含18個條目,總分21分,評分越高睡眠質量越差,評分臨界值為7分。
1.3.3 2組患者口腔生物膜情況 分析口腔生物膜形成情況、牙齒修復前后pH值。1)口腔生物膜形成情況。構建口腔生物模型,滴入甲醇固定后等待,完全清除甲醇后沖洗干燥,結晶紫染色等待,后清洗至無色,采用顯微鏡觀察口腔生物膜形成情況。2)牙齒pH值。用拭子刮取生物膜,離心取上層清液,后用pH計測定上清液終pH。
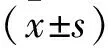
2 結果
2.1 2組患者修復后牙周指標水平 修復后觀察組牙周指標水平均低于對照組,差異有統計學意義(均P<0.05)。見表1。
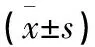
表1 2組患者修復后牙周指標水平比較
2.2 2組患者睡眠質量評分 修復后觀察組PSQI評分低于對照組,差異有統計學意義(P<0.05)。見表2。
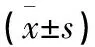
表2 2組患者睡眠質量評分比較
2.3 2組患者口腔生物膜情況 修復后觀察組口腔生物膜形成率、終pH值均高于對照組,差異有統計學意義(均P<0.05)。見表3。
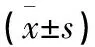
表3 2組患者口腔生物膜情況比較
3 討論
前牙缺損常使用核樁冠修復,可加強修復體固定,支持修復體,便于恢復前牙正常形態及功能。相關文獻報道以玻璃纖維樁聯合氧化鋯全瓷冠修復前牙牙體缺損,可顯著提升修復成功率,進一步保護牙周組織[4]。
本研究證實聯合修復方案可保護牙周組織,避免牙齦長期酸蝕,且能改善患者睡眠質量。玻璃纖維樁的成分為玻璃纖維,大量整齊排列黏固而形成,且張力相同,能滿足牙體修復物理性能上的高強度[5]。
綜上所述,前牙缺損以玻璃纖維樁聯合氧化鋯全瓷冠修復,可促進牙周組織恢復及pH值接近中性,避免牙齦酸蝕,輔助改善睡眠質量。

