基于IKAP理論的護理專案改善在胰島素強化治療患者低血糖分層優化管理中的應用
郭曉迪 曾詠梅 龔冬娥 溫春苗 朱延華 胡細玲
(中山大學附屬第三醫院 1.內分泌與代謝病科;2.內科,廣東 廣州 510630)
胰島素治療是實現良好血糖控制的重要手段之一,具有作用更快、效果更好、劑量調節更加精細的治療優勢,在符合胰島素治療適應癥的住院患者中應用廣泛。低血糖是糖尿病常見的急性并發癥,是血糖控制的主要障礙,尤其在患者住院胰島素強化治療期間,低血糖發生率普遍較高[1],可增加患者心腦血管疾病的發生率及神經功能失調,導致跌倒、骨折、抽搐、昏迷,甚至危及生命。因此,如何正確、盡快、有效地處置低血糖,縮短低血糖持續時間,從而減少對患者的損傷是護理工作的重點和難點。中國2型糖尿病防治指南中雖已列出明確的低血糖處理流程[2],但護士在實際處理低血糖過程中使用的方法和食物參差不齊,低血糖1次處置成功率差異較大。IKAP理論模式是以“信息(Information)-知識(Knowledge)-信念(Attitude)-行為(Practice)”理論為基礎的健康管理方式,是健康行為轉變理論的重要組成部分[3]。護理專案改善是臨床護理人員和護理管理人員以管理學理論為依據,以應用問題處理過程為方法,動員護理人員及相關人員的力量,對臨床護理工作中所面臨的人、事、物進行改善,以有效提高護理質量的活動[4]。2019年3月起,我科應用基于IKAP理論的護理專案改善進行“低血糖分層優化管理”,探討胰島素強化降糖患者的低血糖處置的標準化管理流程,取得良好效果,現報告如下。
1 資料與方法
1.1一般資料 采用便利抽樣法,選取2019年3-5月在我科住院進行胰島素強化治療的255例糖尿病患者為對照組;選取開展護理專案改善活動后2019年10-12月接受低血糖分層優化管理的247例糖尿病患者為觀察組。納入標準:符合糖尿病診斷標準[2];使用胰島素降糖治療;意識清楚,能以文字或語言與調查者溝通。排除標準:不配合治療和護理的患者。兩組患者在年齡、性別、病程、并發癥、胰島素治療時間、胰島素使用劑量方面,差異無統計學意義(P>0.05),具有可比性。見表1。
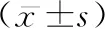
表1 兩組患者一般資料比較
1.2方法 成立低血糖管理專案改善小組 建立由1名組長,7名組員組成的低血糖管理專案改善小組。
調查我區2019年3月1日-5月15日住院進行胰島素強化治療的糖尿病患者255例,共發生低血糖151次,1次處置成功率為53.64%,2次處置成功率為43.05%,3次處置成功率為3.31%。導致低血糖1次處置不成功的主要原因如下:補充50%葡萄糖溶液過少(41.43%),進食糖果/餅干數量過少(21.43%),進食食物種類錯誤(11.43%)。以此為依據,分析并設立改善方案,應用于觀察組。
1.2.1原因分析 護理專案改善小組全體成員經過頭腦風暴,按照人、物、法、環4個方面對進行胰島素強化治療糖尿病患者低血糖1次處置不成功的原因進行分析,繪制魚骨圖后進行討論,最終確定4條主要原因:(1)患者缺乏胰島素強化治療容易導致低血糖不良反應的知識,處理低血糖的相關食物準備的量不足或種類不合適。(2)患者對低血糖的分類及相關癥狀了解不全面,對處理低血糖時各種食物的量不會計算,不了解無癥狀性低血糖的危害。(3)患者對糖尿病醫學營養治療存在認識上的誤區,缺乏科學的糖尿病飲食管理知識。(4)護士對2017年版《中國2型糖尿病防治指南》中的低血糖診治流程理解差異大,處理方法也參差不齊,未形成規范、細化的低血糖處置和管理流程。
1.2.2設立專案改善目標 經過小組討論設定小組改善能力為60%,根據目標值=現況值+(現況值×改善重點×改善能力),將本次專案的改善目標設定為低血糖1次處置成功率提高至80.3%。
1.2.3實施低血糖分層優化管理 護理專案活動專案小組成員在循證國內外文獻和指南的基礎上,結合臨床實際,通過6次的小組研討會議,針對以上4條要因制定了以下標準化的低血糖管理改善對策。
1.2.3.1護士培訓與考核 (1)培訓方式與內容:采用線上與線下相結合的方式,對全科護士進行低血糖處理業務能力的培訓,具體內容,見表2。我科搭建了“糖尿病患者的照護與管理”荔枝微課平臺,課件由內分泌科主任醫師審核通過后,由糖尿病專科護士和糖尿病教育者錄制了一系列課程,共12節,內容包括認識糖尿病、糖尿病的誘因及高危人群、糖尿病患者的飲食營養、舌尖上的糖尿病之科學吃水果、糖尿病患者的運動療法、糖尿病患者的藥物治療、糖尿病患者的胰島素治療、胰島素注射技術、糖尿病患者的血糖監測、低血糖的預防及處理、糖尿病患者的心理與情緒、老年糖尿病的照護。4周內完成課件學習,并打卡簽到。線下的學習內容是“中華醫學會糖尿病教育標準化項目”提供的的12套標準課件。(2)考核工具:全部護士完成線上與線下的學習后,以問卷星形式,利用丁飚等[5]編制的“臨床護士糖尿病知識評估量表”對全體護士進行考核,該量表由糖尿病基本知識、糖尿病并發癥、血糖監測、藥物治療、運動治療、飲食治療、注射技能7個維度100個條目組成,總量表的重測信度系數為0.898,各維度的重測信度系數為0.578~0.802;量表的Cronbach′s α系數為0.945,各維度的Cronbach′s α系數為0.727~0.890。考核結果 考核成績80分以上合格,90以上優秀,共考核16名護士,其中13名優秀,3名合格。

表2 低血糖處理業務能力培訓內容
1.2.3.2立足循證依據,制定低血糖分層優化管理流程 2017年版的中國2型糖尿病防治指南[2]和2021版ADA糖尿病診療標準[6]中關于低血糖的分層:血糖≤3.9 mmol/L為警惕值;血糖≤3.0 mmol/L為臨床顯著低血糖;伴有嚴重認知功能障礙且需要其他幫助措施恢復的為嚴重低血糖,沒有具體的血糖值的界定。而文獻[7-8]中規定嚴重低血糖是指伴有嚴重認知功能障礙且需要其他幫助措施恢復或者實驗室檢測血漿血糖值≤2.0 mmol/L。中國2型糖尿病防治指南中關于低血糖的處理如下:意識清楚者予口服15~20 g糖類食品(葡萄糖為佳);意識障礙者予50%葡萄糖(GS)溶液20~40 mL靜脈注射,15 min后血糖仍≤3.0 mmol/L,予50%GS 60 mL靜脈注射[2]。因此,立足循證依據,我科制定了低血糖分層優化管理流程,見圖1。

圖1 低血糖分層優化管理流程
1.2.3.3基于IKAP理論的回饋教育 實施健康教育者,在了解患者的全面信息后,制定糖尿病飲食知識宣教路徑單,通過向患者傳授糖尿病飲食和低血糖知識、強化健康信念來使患者建立正確的處理低血糖的方法從而達到防治低血糖的目的。基于回饋教育理論,利用自制的低血糖和飲食知識評估量表進行教育后評價,根據反饋結果進行再教育。設計并應用低血糖溫馨提示卡,使之圖文并茂、通俗易懂,患者人手一卡。
1.2.3.4制定低血糖標準食物進食卡,指導患者正確進食 購買各種常見的糖果、餅干和面包,逐一稱重,根據營養成分表計算含15~20 g碳水化合物的食物數量。然后制定低血糖標準食物進食卡,圖文并茂,作為入院宣教的常規內容并將卡片發放給患者,指導患者提前買好食物,發生低血糖時(血糖3.1~3.9 mmol/L)進食合適數量的食物。對于年輕、文化水平高、理解力強的患者,教會其根據營養成分表自行計算含15~20 g碳水化合物的食物量。
1.2.3.5設置“低血糖金字塔急救箱” 如患者年齡大且無家屬陪伴,無法外出購買,我科護士站設置了低血糖愛心金字塔,提供快速升糖食品給患者進食。金字塔外面貼有血糖的情況,分為3層,第1層血糖≤2.0 mmol/L,放置有50%GS溶液(規格:20 mL/支)及20 mL注射器;第2層血糖2.1~3.0 mmol/L,放置有50%GS溶液(規格:20 mL/支);第3層血糖3.1~3.9 mmol/L,放置有常見的餅干、面包和糖果。
1.3評價指標 研究者自行設計糖尿病患者低血糖發生情況登記表,內容包括低血糖發生時間及值、低血糖癥狀及可能誘因、上一次測血糖值及時間、第1次處置措施及復測血糖值、是否1次處置成功、第2次處置措施及復測血糖值、第2次是否處置成功、第2次處置措施及復測血糖值、低血糖持續時間、低血糖處置護理工時、低血糖處置醫療費用等(低血糖持續時間定義為從第1次測得血糖≤3.9 mmol/L至血糖升至3.9 mmol/L以上所經歷的時間。低血糖護理工時=每次復測血糖的工時+給予患者快速升糖碳水化合物的工時+書寫護理記錄的工時+與醫生溝通的工時。低血糖處置費用=每次復測血糖的費用+處理低血糖的快速升糖碳水化合物的費用+注射器費用)。
1.4收集資料 本研究由低血糖專案改善小組中2名內分泌科專業醫師收集患者的病程、并發癥、胰島素劑量等一般資料,由1名廣東省糖尿病專科護士對2名主管護師進行統一培訓,根據低血糖發生情況登記表采集患者的低血糖發生時間及值、具體處置措施及復測血糖值、低血糖持續時間等信息,并進行登記。護士長每天檢查登記表情況,信息不全者予以剔除。
2 結果
2.1兩組患者低血糖處置情況比較 見表3。

表3 兩組患者低血糖處置情況比較 例次(%)
2.2兩組患者其他低血糖處置結局比較 見表4。

表4 兩組患者其他低血糖處置結局比較 例次(%)
3 討論
3.1護理專案改善通過實施低血糖分層優化管理,提高低血糖1次處置成功率 在患者住院胰島素強化治療期間,低血糖發生率普遍較高,但1次嚴重的醫源性低血糖或由此引發的心血管事件,可能會抵消一生維持血糖在正常范圍所帶來的益處[9]。因此,應預防并及時、正確處理低血糖,提高低血糖1次處置成功率,幫助患者達到最適血糖水平,延緩并減少并發癥的發生。本研究結果顯示,實施護理專案改善活動后,低血糖1次處置成功率顯著提高(P<0.01),由53.64%提高到86%,高于蔣青等[10]研究中低血糖處置15 min 時所有低血糖事件糾正率73.3%。同時,2次處置成功率顯著降低(P<0.01),由43.05%降低到10.73%。目前,國內外相關指南建議初步處置低血糖時應進食15~20 g高升糖指數碳水化合物,其中葡萄糖是優先選擇的食物[2,5]。通過護理專案改善,結合指南實施低血糖分層優化管理后,處理低血糖路徑明確,劑量準確,可顯著提高胰島素強化治療患者低血糖1次處置成功率,盡快緩解低血糖給患者帶來的不適和損傷。
3.2護理專案改善可縮短低血糖護理工時,提高護士工作效率 輕度低血糖者自主神經癥狀明顯,在不適癥狀驅使下容易進食過多[10];而中度低血糖者攝入不足可能性較大,提示臨床應根據低血糖分級指導初步處置高升糖指數碳水化合物的攝入量,使患者血糖控制在更合理范圍。此次護理專案改善,利用線上線下相結合的方式對護士進行低血糖知識系統性培訓,提高了全科護士低血糖處理業務能力。通過制定低血糖分層優化管理流程及低血糖標準食物進食卡,統一了護士處理低血糖的方法,干預劑量精準性大大提高。本研究結果顯示,觀察組86%的低血糖患者能夠1次處置成功,干預后低血糖護理工時顯著縮短(P<0.01),從而提高了護士的工作效率,減輕護士工作負擔,使護理資源被有效利用。
3.3護理專案改善可減少低血糖持續時間和處置醫療費用 低血糖是糖尿病患者血糖調整過程中由于降糖藥物、飲食、運動等各因素之間不協調所帶來的并發癥[11],可導致急性和長期的認知變化、心律不齊和心肌梗死、嚴重跌倒事件、衰弱和死亡等,往往需要住院治療,產生很高的醫療費用[12]。國內一項多中心調查[13]顯示,47.5% 住院糖尿病患者至少經歷過一次低血糖事件,平均每人發生 1.2次低血糖事件。國外研究發現,嚴重低血糖(Severe hypoglycemia,SH)發生率在0.7~12/100人年[11],此類患者心血管事件和死亡的風險也相應的增加[14]。本研究結果顯示,干預前后患者的低血糖持續時間比較,差異有統計學意義(P<0.01)。干預后低血糖持續時間縮短,減少對患者各組織器官的損傷,從而減少并發癥的發生,保證了患者的安全與護理安全。研究[15]發現,2型糖尿病患者中低血糖事件的發生率為2.5%,與同期非低血糖組患者相比,低血糖組患者承受著巨大的經濟負擔,每人每年額外支付1 353元的醫療費用。本研究結果顯示,干預后患者的低血糖處置醫療費用顯著低于干預前(P<0.01),減輕了患者的經濟負擔。

