疑似碘普羅胺注射液致剝脫性皮炎1例
曹利波,宋麗倩,王天珩,韓歡歡(.邯鄲市第一醫院藥學部,河北 邯鄲 05600;.邯鄲市第一醫院神經內科,河北 邯鄲 05600)
碘普羅胺是一種低滲透壓單聚體非離子碘造影劑,廣泛適用于血管造影、腦和腹部CT 掃描及尿路造影。低滲性非離子型碘造影劑引起過敏反應的總發生率為1%~3%,其中嚴重過敏反應的發生率為0.03%[1]。碘普羅胺注射液不良反應(ADR)主要表現為過敏性休克或皮膚及附件、精神神經系統、泌尿系統、心血管系統、呼吸系統等方面[2]。本文通過對1 例患者使用碘普羅胺注射液和注射用賴氨酸后出現剝脫性皮炎的病例進行分析,為臨床安全用藥提供參考。
1 臨床資料
患者,女,59 歲,2020年4月14日因“頭暈伴雙下肢乏力2 個月”入神經內科治療,查體:體溫37℃,脈搏94 次·min-1,呼吸頻率18 次·min-1,血壓142/71 mmHg(1 mmHg=133.3 Pa),神經系統查體未見明顯異常,心、肺、腹未見明顯異常。既往高血壓病史10 余年,血壓最高達160/110 mmHg,口服依那普利片10 mg qd,平時血壓控制在120~130/80~90 mmHg;甲狀腺多發結節病史3年;頸椎病病史3年;慢性非萎縮性胃炎病史9 個月。否認其他疾病史,否認藥物食物過敏史。4月14日給予倍他司汀片、依那普利片、注射用賴氨酸進行治療。4月20日10 點患者行頭頸CTA 檢查,給予碘普羅胺注射液300(拜耳醫藥保健有限公司廣州分公司,批號:KT03TB3)60 mL 靜脈注射(5 mL·s-1),4月20日21 點患者雙上肢內側出現散在丘疹伴瘙癢,未予處理,隨后患者皮疹逐漸蔓延至全身。4月21日8 點患者全身已出現紅色密集的斑丘疹,面部、胸部出現散在片狀紅斑,并伴有瘙癢疼痛。請皮膚科會診,考慮藥物性皮疹,建議停用可疑藥物,給予激素抗過敏治療。臨床藥師分析過敏反應與碘普羅胺可能性大,但仍需要停用其他可疑致敏藥物,注意激素藥物引起的ADR,加強體溫監測,注意營養支持及維持水、電解質平衡。醫師采納建議,立即停用注射用賴氨酸,考慮疾病治療因素未停用依那普利片和倍他司汀片,給予苯海拉明注射液(20 mg qd im)、左西替利嗪片(5 mg qd po)、氫化可的松注射液(200 mg qd ivgtt)進行抗過敏治療。4月22日,患者體溫最高37.9 ℃,全身出現紅斑,部分融合成片。4月23日,患者體溫最高38.3℃,精神可,口舌干燥,面部全身皮疹、紅斑較前略減輕,局部可見皮屑。再次請皮膚科會診,考慮為藥物所致剝脫性皮炎,建議給予賴氨匹林(0.9 g st iv)對癥治療。4月26日,患者精神可,眼瞼處紅斑較前加重,伴眼部腫脹感,全身皮膚紅斑較前消退,部分可見皮屑。患者近5日體溫升高,最高達38.7℃,尿常規提示白細胞98.01·μL-1↑、細菌639.54·μL-1↑,血常規提示白細胞13.1×109·L-1↑、中性粒細胞相對值76.7%↑、C 反應蛋白49.26 mg·L-1↑,并訴小便有不適感,考慮為泌尿系統感染,臨床藥師建議給予左氧氟沙星片(0.2 g bid po)治療,醫師采納藥師建議。患者口腔內可見少量米粒樣潰瘍,牙齦腫脹,考慮為口腔潰瘍,給予復方氯已定含漱液漱口、外用重組人表皮生長因子噴患處。4月28日患者體溫36.9 ℃,小便不適感較前減輕,皮疹較前好轉,口腔、牙齦腫痛較前減輕,顏面部、手足腫脹較前減輕,局部可見皮屑。患者過敏情況明顯減輕,將氫化可的松注射液(100 mg qd ivgtt)減量治療。4月30日停用氫化可的松注射液,給予甲潑尼龍片(20 mg bid po)治療,5月1日患者體溫37.1 ℃,頭暈好轉,雙下肢乏力較前無明顯變化。顏面部、全身皮疹紅斑消退,無明顯瘙癢,全身可見脫屑。患者病情好轉,予以出院。5月1日出院時停用倍他司汀片、左氧氟沙星片、左西替利嗪片,繼續口服依那普利片(10 mg qd po)、甲潑尼龍片(20 mg qd po)治療。臨床藥師告知患者激素停藥方法及ADR,甲潑尼龍片需要逐漸減量,如病情無反復,每3日減量4 mg 直至停藥,每日一次,8 點服用。出院后患者皮膚逐漸脫屑,5月15日停用激素治療,5月20日全身皮膚完成脫屑,脫屑下皮膚正常,癥狀完全好轉。
2 討論
2.1 不良反應相關性分析
本例患者出現過敏癥狀時同時使用碘普羅胺注射液、注射用賴氨酸、依那普利片、倍他司汀片4 種藥物,但是住院期間未停用依那普利片和倍他司汀片,因此考慮ADR 與后兩種藥物無關。采用Naranjo 評分對前兩種藥物與ADR 的關聯性進行分析,見表1。碘普羅胺注射液得分為6 分,判定為“很可能相關”,注射用賴氨酸得分為3 分,評判結果為“可能相關”。碘普羅胺注射液說明書中提到皮膚過敏反應包括大皰性疾病(如Stevens-Johnson 或Lyell 綜合征)、皮疹、紅斑、多汗。黃琳等[3]利用真實世界數據對碘普羅胺ADR 進行信號挖掘,發現其皮膚及其附件損害包括蕁麻疹、紅斑性皮疹、瘙癢、多汗癥、膿皰性皮疹、水皰疹、皮炎、耳瘙癢、蟻走感、網狀青斑、斑丘疹、劃痕、皮膚病、黃斑皮疹。檢索文獻,未發現國內外有碘普羅胺致剝脫性皮炎的報道。2012年國家食品藥品監督管理總局發布第52 期ADR 通報提醒醫務人員關注碘普羅胺注射液的嚴重過敏反應。通報中共報道179 例嚴重ADR,其中嚴重過敏樣反應發生率為4.72%[4]。國內外曾有碘克沙醇致剝脫性皮炎的報道[5-6]。趙亮等[7]報道1 例碘普羅胺致多型紅斑型皮疹遲發性過敏反應的案例,與本例患者發病過程相似。而賴氨酸注射液說明書提到的ADR 有輕度胃腸不適,相關報道較少,僅國內有1 例注射用賴氨酸致急性蕁麻疹的報道[8],未曾報道嚴重過敏反應。因此,分析Naranjo 評估量表中第5 項碘普羅胺能單獨引起該ADR,而沒有充分證據證明注射用賴氨酸能夠單獨引起。綜合考慮碘普羅胺引起剝脫性皮炎的可能性更大,但不能完全排除與注射用賴氨酸無關。
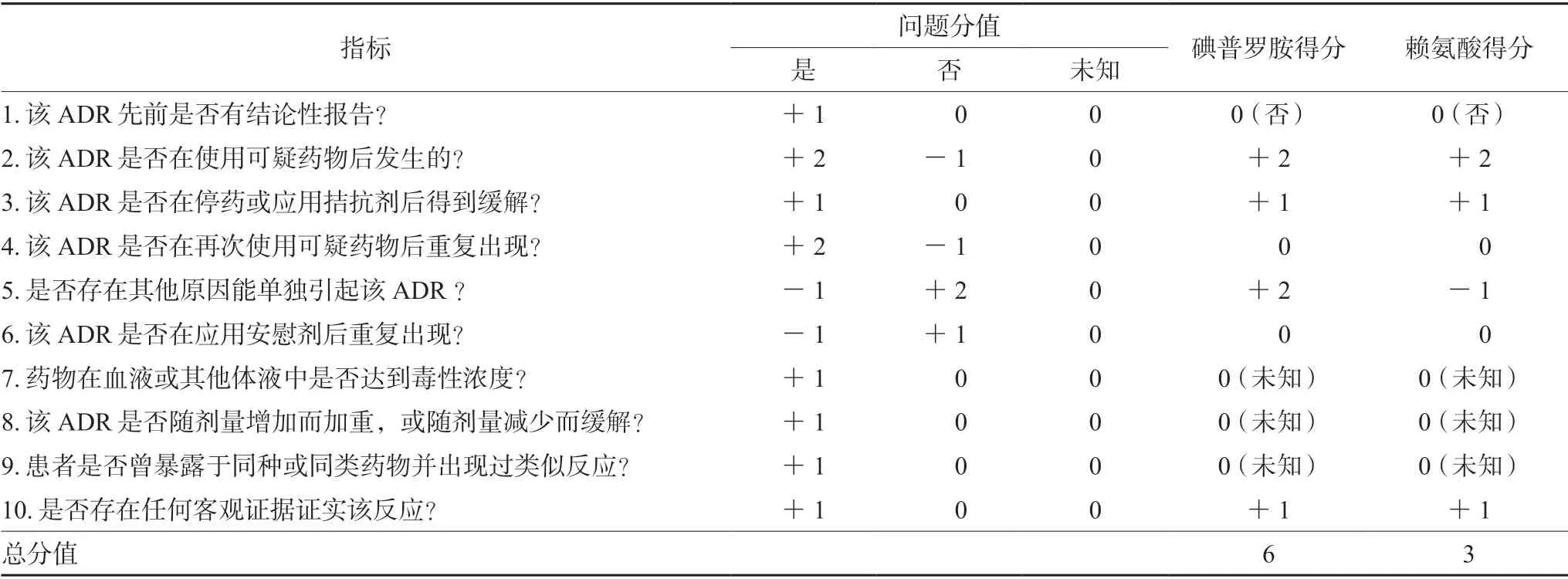
表1 Naranjo 評估量表得分情況
2.2 碘造影劑引起過敏反應的發病機制、高危因素
碘造影劑急性ADR 在給藥后1 h 內出現,遲發性反應在給藥后1 h 至1 周內發生[9]。此案例屬于遲發性過敏樣反應,發病機制考慮由T 細胞介導[10],但是關于T 細胞參與過敏反應的過程,目前仍不明確。碘造影劑過敏反應或過敏樣反應是不可預測的,碘普羅胺說明書中不推薦使用小劑量對比劑做過敏試驗。有文獻表明,皮膚試驗假陰性率高,沒有必要推廣造影前皮試[11]。但在用藥前,應詢問患者病史及過敏史。西班牙過敏與臨床免疫學學會發布的《碘造影劑過敏反應臨床診斷指南》[12]中提到碘造影劑過敏反應發生的危險因素包括:反復使用碘造影劑,急性或慢性腎衰竭,既往對碘造影劑過敏,既往藥物過敏史,特應性皮炎,女性,使用白介素-2 治療,其他與腎血管有關的疾病(如糖尿病、骨髓瘤、脫水)心肺疾病史,使用血管緊張素轉換酶抑制劑、β受體阻滯劑或質子泵抑制劑治療。此外,碘元素并不是過敏原,既往對海鮮過敏和是否對碘造影劑過敏無相關性[13]。分析該患者存在兩項危險因素:女性和使用血管緊張素轉化酶抑制劑,在使用造影劑時ADR 發生的風險明顯增加。
2.3 碘造影劑ADR 的預防措施
碘造影劑ADR 的有效預防措施包括:① 使用造影劑前后進行充足的水化,建議在使用前6~12 h 至使用后24 h 內對患者進行水化[14];② 使用前將造影劑加熱至37℃,可以降低其黏度,減少ADR 的發生;③ 過度興奮、焦慮和疼痛會增加ADR 的發生,必要時給予鎮靜劑;④ 檢查結束后密切觀察患者,尤其是檢查結束后20 min 內。目前美國放射學會對于碘對比劑過敏的高危患者進行冠脈造影和介入手術前給予預防給藥均有推薦方案[15],但是對于CT 增強掃描前是否使用糖皮質激素進行預防仍存在爭議,對于是否使用、使用品種及使用劑量尚未形成規范或指南。
2.4 剝脫性皮炎的治療建議
剝脫性皮炎屬于重型藥疹的一種,應緊急處理,停用一切可疑致敏藥物,同時應早期足量應用糖皮質激素,必要時可靜脈給予大劑量丙種球蛋白,并處理相關并發癥[16]。《糖皮質激素類藥物臨床應用指導原則》中推薦:剝脫性皮炎的治療一般需中大劑量糖皮質激素,一般使用相當于潑尼松40~60 mg·d-1的劑量,癥狀控制之后逐漸減量。病情發展急劇者可選用甲潑尼龍、地塞米松或氫化可的松等靜脈滴注[17]。本例患者出現皮疹時病情發展迅速,給予200 mg 氫化可的松靜脈滴注進行治療,按照激素換算公式,氫化可的松∶潑尼松=4∶1,200 mg 氫化可的松相當于50 mg 潑尼松。治療上還應密切關注激素可能發生的ADR,注意維持水、電解質平衡,定期復查血壓、血糖、肝腎功能及大便潛血。此外,該患者在住院期間出現發熱癥狀,剝脫性皮炎也可引起發熱,應注意與感染性疾病相鑒別。
3 小結
本例患者使用碘普羅胺注射液、注射用賴氨酸后引發剝脫性皮炎,綜合各因素分析考慮該ADR 很可能由碘普羅胺引起,但不能最終排除注射用賴氨酸與該不良反應關系。通過本案例,提示臨床醫護人員在使用碘造影劑前,應仔細詢問患者過敏史和病史,對患者采取有效的預防措施,同時用藥后應加強對患者的觀察。此外,臨床藥師應加強對使用碘造影劑患者的藥學監護,保證患者的用藥安全。

