超聲引導下連續收肌管阻滯聯合膝關節后囊間隙阻滯在老年患者全膝關節置換術中應用價值
徐 露,胡 玲,魏 昕,邵春曉,汪雪鋒,王 勝
中國科學技術大學附屬第一醫院(安徽省立醫院) 麻醉科,安徽 合肥 230001
全膝關節置換術(total knee arthroplasty,TKA)創面大,術后疼痛劇烈,神經阻滯是常用的鎮痛方法。坐骨神經和股神經阻滯可為TKA提供較好的鎮痛效果,但對肌力影響較大,不利于術后早期活動;收肌管阻滯(adductor canal block,ACB)對肌力影響較小,但鎮痛效果不完全[1-3]。膝關節后囊間隙(interspace between the popliteal artery and posterior capsule of the knee,IPACK)阻滯可彌補ACB的不足[4]。本研究旨在探討超聲引導下連續ACB聯合IPACK阻滯在老年患者TKA中的應用價值。現報道如下。
1 資料與方法
1.1 一般資料 選取中國科學技術大學附屬第一醫院自2020年1月至2021年1月收治的行擇期單側TKA的90例老年患者為研究對象。排除標準:局部麻醉藥物過敏;穿刺部位感染;凝血功能異常;合并嚴重的心腦血管疾病、肺功能障礙或神經系統疾病。采用隨機數字表法將患者分入3組,分別為單純連續股神經阻滯組(F組)、單純連續ACB組(A組)、超聲引導下連續ACB聯合IPACK阻滯組(I組),每組各30例。F組中,男性19例,女性11例;平均年齡(71.3±5.2)歲;美國麻醉醫師協會(American Society of Anesthesiologists,ASA)分級Ⅱ級17例,Ⅲ級13例;平均體質量指數(20.9±1.3)kg/m2。A組中,男性20例,女性10例;平均年齡(70.6±4.6)歲;ASA分級Ⅱ級18例,Ⅲ級12例;平均體質量指數(20.1±2.3)kg/m2。I組中,男性18例,女性12例;平均年齡(71.4±4.4)歲;ASA分級Ⅱ級19例,Ⅲ級11例;平均體質量指數(20.3±2.1)kg/m2。3組患者一般資料比較,差異無統計學意義(P>0.05),具有可比性。患者及其家屬均簽署知情同意書。本研究經醫院倫理委員會批準。
1.2 麻醉方法 常規術前準備,入室后心電監護,局部麻醉下橈動脈穿刺置管測壓。常規全身麻醉誘導,咪達唑侖0.01 mg/kg、依托咪酯0.20 mg/kg、舒芬太尼0.30 μg/kg、羅庫溴銨0.80 mg/kg,喉罩置入后行機械通氣,丙泊酚3~5 mg/(kg·h)、瑞芬太尼10~15 μg/(kg·h)、七氟醚1 MAC維持麻醉。手術均由高年資手術醫師完成,術畢根據分組分別行單純連續股神經阻滯并置管(F組)、單純連續ACB并置管(A組)、超聲引導下連續ACB聯合IPACK阻滯(I組),所有操作均由同一高年資麻醉醫師完成。F組:患者仰臥位,消毒鋪巾,沿腹股溝韌帶橫軸放置超聲探頭,于腹股溝韌帶中外1/3位置下方1 cm位置,以平面內進針,于股神經處注入0.2%羅哌卡因20 ml,經神經阻滯針中置進3 cm導管并固定。A組:患者仰臥位,患肢輕度外旋,將高頻線陣探頭放在髂前上棘和髕骨連線之中點偏內側,以平面內進針,22 G神經阻滯針到達收肌管內股動脈旁,回抽無血,注入0.2%羅哌卡因20 ml,經神經阻滯針中置進3cm導管并固定經神經阻滯針中置進3 cm導管并固定。I組:患者仰臥位,屈曲膝關節至90°左右,將高頻線陣探頭放置腘窩處,向股骨干近端移動,找到腘動脈與股骨干的囊狀間隙,以平面內進針,22 G神經阻滯針自膝關節前內側對后外側進針,回抽無血,注入0.2%羅哌卡因20 ml,經神經阻滯針中置進3cm導管并固定經神經阻滯針中置進3 cm導管并固定。3組均在留置導管處連接電子鎮痛泵:0.2%羅哌卡因5 ml/h背景劑量,追加劑量5 ml/次,30 min鎖定時間。術畢當疼痛數字評分法(numeric rating scale,NRS)[5]評分>5分時,帕瑞昔布鈉20~40 mg靜脈注射補救鎮痛。
1.3 觀察指標 比較3組術后4 h(T1)、6 h(T2)、12 h(T3)、24 h(T4)、48 h(T5)的NRS評分、股四頭肌肌力[6]、膝關節活動度[7]、舒適度評分,以及圍術期相關指標、不良反應發生情況。

2 結果
2.1 3組術后各時間點NRS評分比較 F組、A組術后各時間點靜息狀態NRS評分、運動狀態NRS評分均高于I組,差異有統計學意義(P<0.05);A組T1、T2、T3、T4時的運動狀態NRS評分均高于T5時,差異有統計學意義(P<0.05)。見表1。
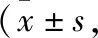
表1 3組術后各時間點NRS評分比較分)
2.2 3組術后各時間點股四頭肌肌力、膝關節活動度、舒適度評分比較 F組、A組、I組T2、T3、T4、T5時的股四頭肌肌力均高于T1時,差異有統計學意義(P<0.05);F組T1、T2、T3、T4、T5時的股四頭肌肌力均低于I組,差異有統計學意義(P<0.05)。F組T1、T2、T3、T4、T5時的膝關節活動度均低于I組,差異有統計學意義(P<0.05)。A組T4、T5時的舒適度評分高于T1、T2、T3時,I組T3、T4、T5時的舒適度評分高于T1、T2時,差異有統計學意義(P<0.05);F組、A組T1、T2、T3、T4、T5時的舒適度評分均低于I組,差異有統計學意義(P<0.05)。見表2。

表2 3組術后各時間點股四頭肌肌力、膝關節活動度、舒適度評分比較
2.3 3組不良反應發生率比較 F組發生惡心1例(3.3%)、嘔吐1例(3.3%)、譫妄0例(0)、感染0例(0),A組發生惡心2例(6.7%)、嘔吐1例(3.3%)、譫妄0例(0)、感染0例(0),I組發生惡心3例(10.0%)、嘔吐2例(6.7%)、譫妄1例(3.3%)、感染1例(3.3%)。3組惡心、嘔吐、譫妄、感染發生率比較,差異均無統計學意義(P>0.05)。
2.4 3組圍術期相關指標比較 3組手術時間、麻醉時間差異均無統計學意義(P>0.05)。I組術后首次下床活動時間早于F組和A組,術后住院時間短于F組和A組,差異有統計學意義(P<0.05)。見表3。

表3 3組圍術期相關指標比較
3 討論
理想的TKA鎮痛不僅能夠減少患者靜息和運動時的疼痛感,還應避免運動神經阻滯,減少術后制動對遠期關節活動的影響。本研究采用超聲引導下的平面內進針,可實時觀察穿刺針的進針動態,有效避免神經損傷,同時確保留置管的正確放置;采用0.2%羅哌卡因可實現較好的感覺運動分離,并可提供滿意的鎮痛效果[8]。本研究結果顯示:F組、A組術后各時間點靜息狀態NRS評分、運動狀態NRS評分均高于I組,差異有統計學意義(P<0.05);F組、A組術后各時間點舒適度評分均低于I組,差異有統計學意義(P<0.05);I組術后首次下床活動時間早于F組和A組,術后住院時間短于F組和A組,差異有統計學意義(P<0.05)。這提示,超聲引導下連續ACB聯合IPACK阻滯可改善老年患者TKA后疼痛,促進快速康復。膝關節的神經支配主要來源于股、腓、隱神經的前外側、脛前外側及后外側。股神經和坐骨神經阻滯雖可提供良好的鎮痛效果,但會使肌力下降,傾倒風險升高,不利于膝關節早期康復活動[9-10]。ACB最早由Lundblad等[11]提出,其主要阻滯隱神經,對內下行的神經發揮作用,不能解決膝關節后方的疼痛問題,影響膝關節完全伸展,導致患者早期下床活動時間延遲,不利于康復。IPACK阻滯是指在超聲引導下阻滯膝關節后囊與腘動脈之間的間隙,可阻斷膝關節后方的終末感覺支,緩解膝關節后方疼痛,且不涉及脛骨和腓神經的運動分支,不影響肌力[12]。目前,超聲可視化手段在圍術期的使用愈來愈廣泛,超聲引導下神經阻滯的成功概率高,可減少阿片類藥物的使用量,對呼吸、循環影響較小,術后鎮痛作用明確,不良反應少[13-15]。
綜上所述,超聲引導下連續ACB聯合IPACK阻滯可有效減輕老年患者TKA后的疼痛感,提高肌力,增加關節活動度,縮短住院周期,促進早期康復,且不良反應少,安全可靠。

