腹腔鏡宮頸癌根治術治療早期宮頸癌的效果分析
田 野
(鐵嶺縣中心醫院,遼寧 鐵嶺 112000)
宮頸癌是一種較為常見、患病率較高的婦科疾病,發病多與吸煙、性生活過早(小于16歲)、性伴侶不固定、HPV感染(人乳頭瘤病毒)、性傳播疾病、免疫抑制、經濟狀況差等因素有關[1]。宮頸癌早期沒有明顯癥狀,所以導致了很多患者沒有及時發現、從而耽誤治療,影響治療效果。一般治療宮頸癌采用手術治療和放療為主,輔助使用化療。宮頸癌如果發展至中晚期,其治療效果往往都不理想。所以,廣大女性應該注意個人衛生、定時進行婦科檢查,便于盡早發現疾病、治療疾病。現階段,腹腔鏡手術被應用都很多疾病的治療當中,是一種非常重要的手術方式,取得了非常好的效果[2]。基于此,本文就我院腹腔鏡宮頸癌根治術治療早期宮頸癌效果為例,進行試驗研究。
1 資料與方法
1.1 一般資料 選擇我院2016年1月至2019年1月收治的40例早期宮頸癌患者,隨機將其分為試驗1組和試驗2組,每組20例患者。納入標準:①所以患者均被診斷為早期宮頸癌患者。②患者可以進行腹腔鏡手術或開腹手術。③所有患者均自愿參加本次試驗研究。排除標準:①患有精神以及免疫等系統重大系統疾病的患者。②心、肝、腎功能不全的患者。③排妊娠、哺乳期患者。試驗1組:最小年齡29歲,最大患者51歲,平均年齡(38.21±3.76)歲,平均孕次為(3.1±1.68)次,平均產次(2.3±0.12)次;試驗2組:最小年齡28歲,最大年齡52歲,平均年齡(37.86±2.93)歲,平均孕次為(3.3±1.17)次,平均產次(2.2±0.86)次。對患者的基本資料進行比較和分析,P>0.05,差異不具有統計學意義,具有可比性。
1.2 方法 兩組患者均在手術前使用靜脈復合麻醉,實時監測患者的生命體征并進行心電監護,同時,在手術前對患者進行陰道沖洗、腸道準備工作。試驗1組采取平臥位姿勢進行開腹手術治療宮頸癌以及盆腔淋巴結切除術。手術后需要放置盆腔引流管4~5 d,并留置尿管15 d左右[3]。根據患者實際恢復情況由醫護人員調節天數。試驗2組患者采用腹腔鏡手術方法,手術過程中保持臀部較高、頭部較低的姿勢,用氣腹針在患者臍孔部位注入二氧化碳,建立氣腹,置入腹腔鏡,于患者左側髂前上棘、右側麥氏點、腹直肌外緣處做切口,使用專業穿刺器進入患者腹腔,進行手術。以由淺入深為原則割離或切斷圓韌帶、盆腔韌帶、闊韌帶、骼髂骨間韌帶以及主韌帶。環形切開患者陰道壁,經由陰道摘除子宮或保留宮體切除宮頸,中央處預留2 cm小孔,放置陰道引流管。通過腹腔鏡檢查有無出血點及出血情況,有無內臟損傷情況,在處理好出血點、控制了出血量后,用溫鹽水沖洗患者腹腔,停止向臍孔部位注入氧氣,沖洗陰道并縫合陰道切口,排除腹部多余氣體后,縫合腹部傷口。盆腔淋巴結清掃需要沿著髂外動脈側進行,以骼總動脈中部為起點向兩側分離,使用超聲以刀由上至下、由外至內的方式分離或切除骼總動脈外側方向、骼總動靜脈內側、前方的淋巴,并切除相關部位的淋巴組織[4]。
1.3 觀察指標 觀察、對比兩組患者手術過程中的出血量、住院時間、手術時間、留置尿管時間、清除淋巴數量、術后進食時間、排氣時間以及術后1 d、1個月、3個月的疼痛感。對比兩組患者術后并發癥發病概率。
1.4 統計學方法 基于SPSS19.0版本統計學軟件進行統計和分析,計數指標以例與率[n(%)]表示、行χ2檢驗,計量指標以()描述、行t檢驗。P<0.05,表示差異有統計學意義。
2 結果
2.1 對比兩組患者術中、術后的疾病臨床指標 試驗2組患者術中出血量、手術時間、住院時間、排氣時間、術后進食時間均少于試驗1組,術后1個月、3個月疼痛感低于試驗1組,經統計學計算試驗2組多項臨床指標均優于試驗1組,P<0.05,有統計學意義。另外,兩組患者留置尿管時間、清除淋巴數量及術后1 d疼痛感,P>0.05,差異不具有統計學意義。見表1。
表1 對比兩組患者術中、術后的臨床指標()
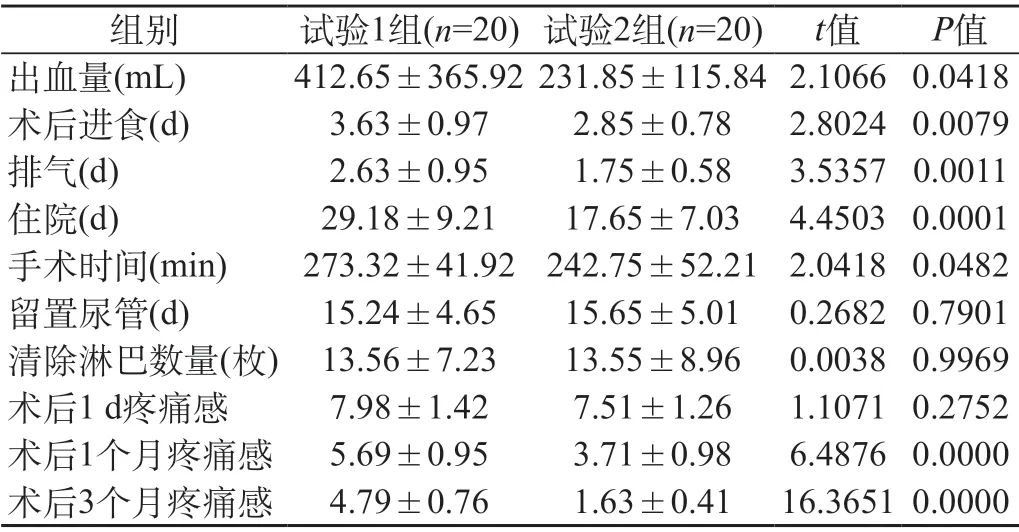
表1 對比兩組患者術中、術后的臨床指標()
注:疼痛感依據VAS評分得出。
2.2 術后并發癥對比 通過術后隨訪可以得出試驗1組出現尿潴留4例,發生率為20%,淋巴囊腫5例,發生率為25%,切口感染2例,發生率為10%,臟器損傷1例,發生率為5%,并發癥總發生率為60%;試驗2組出現尿潴留3例,發生率為15%,淋巴囊腫2例,發生率為10%,并發癥總發生率為25%。試驗2組患者術后并發癥發生概率較低,χ2值為5.0128,P<0.05,有統計學意義。
3 討 論
手術治療宮頸癌等婦科惡性腫瘤疾病是現階段最有效的治療方法。但是,傳統的開腹手術不僅創傷面大、切口大、患者需要較長時間恢復,影響正常的工作、生活,而且感染并發癥的概率較高,增加患者痛苦[5]。近年來,很多臨床開腹手術都在革新手術方式,利用微創手術取代開腹手術,腹腔鏡宮頸癌根治術就是非常成功的例子。隨著醫療事業的不斷進步,腹腔鏡等相關醫療設備在不斷提高,各大醫院使用腹腔鏡進行手術的技術也在不斷提高。目前,我國腹腔鏡宮頸癌根治術、盆腔淋巴結切除術已經被廣泛應用,而且有很多研究表明,利用腹腔鏡手術來治療早期宮頸癌或子宮的惡性腫瘤更加安全、有效,具有很好的治療效果,得到了國內外專家的肯定[6]。
與傳統的開腹手術相比,腹腔鏡宮頸癌根治術具有以下幾點優勢:①腹腔鏡的靈活性很高,可以不斷的變換鏡頭角度,將較為難觀察的部位、隱藏區域非常清晰的通過鏡頭呈現在顯示屏上[7]。②腹腔鏡設備上自帶專業的照明系統,可以滿足手術過程中的照明需要,為手術提供更為清晰、開闊的視野,在處理宮頸韌帶、膀胱韌帶、陰道周圍間隙組織的時候,可以通過充足的照明提高操作準確性。③腹腔鏡可以放大細致結構,在手術過程中,醫師可以利用這一功能放大血管或盆腔細小神經,更簡單、快速地分辨出血管和神經,可以全面的檢測出腹腔臟器、盆腔臟器是否出血腫瘤轉移狀況,利于盡早發現腫瘤轉移,盡早治療,提高治愈率[8]。④腹腔鏡手術的創傷面小,對內臟其他器官的干擾也小于傳統的開腹手術。雖然腹腔鏡手術的優點頗多,但是還是存在著一定的局限性:①腹腔鏡手術的操作難度較大,手術醫師需要具有更好的專業水平,且手術醫師必須非常清楚、熟悉宮頸部位的解剖及各個結構。同時,還需要具備熟練操作腹腔鏡的技術。②由于腹腔鏡手術更加精細,如果患者病情較為復雜,腫瘤轉移部位較多,則需要延長麻醉的劑量與時間,就導致了在麻醉蘇醒期發生并發癥的概率更高[9]。
與傳統的開腹手術相比,試驗2組使用腹腔鏡手術的患者在術中出血量、手術時間、住院時間、排氣時間、術后進食時間均少于傳統開腹手術的試驗1組,術后1個月、3個月疼痛感低于試驗1組,經統計學計算試驗2組多項臨床指標均優于試驗1組,P<0.05,有統計學意義。通過術后隨訪可以得出試驗2組患者術后并發癥發生概率較低,P<0.05,有統計學意義。試驗2組患者排氣時間較短,說明腹腔鏡手術沒有對腸胃及其他消化器官造成很大干擾,術后腸胃的蠕動恢復速度較快。兩組患者術后留置尿管的時間沒有統計學差異,證明了兩種手術方式沒有對膀胱功能造成過多的影響。術后1~3個月的隨訪中,試驗2組患者VAS評分較低,疼痛感較低是因為腹腔鏡手術設備都很先進,如使用超聲刀進行手術,手術過程中熱損傷較小,傷口愈合的速度快。如果術中發生大出血情況,也可以使用雙極電凝迅速止血,減少了手術過程中的出血量,又由于腹腔鏡手術切口小,所以患者術后恢復較快,疼痛感在較短的時間內消失,從而使疼痛感較低。通過隨訪還可以得出,試驗1組并發癥總發生率為60%,試驗2組并發癥總發生率為25%,試驗2組患者發生并發癥的情況較少,證明了腹腔鏡手術更為安全。
綜上所述,應用腹腔鏡根治術治療早期宮頸癌具有很好的療效,而且手術的創傷面較小、對內臟其他器官的干擾較小、并發癥發生概率低,通過科學技術的不斷進步,醫療設備的不斷進步,未來應該腹腔鏡進行臨床手術會有更廣闊的發展空間,值得在臨床中推廣使用。

