應用腹腔鏡子宮肌瘤剔除術治療子宮肌瘤的安全性
高盈 朱彥紅
摘 ?要:目的 ?探討腹腔鏡子宮肌瘤剔除術治療子宮肌瘤的安全性。方法 ?筆者按照隨機原則選擇2019年1月~2020年1月期間在山東省平原縣第一人民醫院確診治療的100例子宮肌瘤患者為研究對象,按隨機數字表法分為對照組(50例,開腹子宮肌瘤剔除術治療)和實驗組(50例,腹腔鏡子宮肌瘤剔除術治療),對比兩組患者臨床治療效果。結果 ?實驗組患者手術時間、首次肛門排氣時間以及住院時間等均短于對照組,術中出血量明顯少于對照組(P<0.05)。同時,實驗組不良反應發生率明顯低于對照組,兩組差異明顯(P<0.05)。實驗組患者術后子宮體積和肌瘤體積均明顯小于對照組,血紅蛋白水平明顯高于對照組(P<0.05)。結論 ?子宮肌瘤觀察對象利用腹腔鏡子宮肌瘤剔除術方案實施臨床治療,具有更加顯著的治療有效性與安全性,并能夠促進患者的快速回復,具有較高的應用價值。
關鍵詞:腹腔鏡;子宮肌瘤剔除術;子宮肌瘤;安全性
中圖分類號:R737.33 ? ?文獻標識碼:A ? ?文章編號:1009-8011(2021)-4-0005-03
Abstract: Objective ?to investigate the safety of laparoscopic myomectomy in the treatment of uterine leiomyoma. Methods ?According to the random principle, 100 cases of patients with uterine fibroids diagnosed and treated in our hospital from January 2019 to January 2020 were selected as the research objects. According to the random number table method, they were divided into the control group(50 cases, openmyomectomy treatment) and the experimental group(50 cases, laparoscopic myomectomy treatment). The clinical therapeutic effects of the two groups were compared. Results ?The operation time, first anal exhaust time and hospitalization time of the experimental group were shorter than those of the control group, and the intraoperative blood loss was significantly less than that of the control group(P <0.05). At thesame time, the incidence of adverse reactions in the experimental group was significantly lower than control group(P<0.05). The uterine volumeand leiomyoma volume of the experimental group were significantly smaller than those of the control group, and the hemoglobin level was significantly higher than that of the control group(P<0.05). Conclusion ?The observation object of uterine leiomyoma using laparoscopic?myomectomy scheme to implement clinical treatment, has more significant treatment effectiveness and safety, and can promote the rapid recovery of patients, with high promotion and application value.
Keywords: Laparoscopy;myomectomy;hysteromyoma;safety
子宮肌瘤是一種婦科臨床常見的生殖系統良性腫瘤疾病,也是一種發生率較高的婦科疾病類型,中年女性的子宮肌瘤發病率相對較高,其患病后常會出現腹腹部明顯疼痛、腹部程度不同的包塊、不孕癥、流產、月經量增加等臨床癥狀,因而會對患者正常的生活和身心健康造成嚴重不良影響,嚴重者還會誘發不孕不育等惡性后果[1]。子宮肌瘤患者最常接受手術方法治療,有助于患者臨床癥狀的控制,降低肌瘤惡變風險,也有利于患者預后改善。當前,臨床認可的手術方案誰開腹手術和腹腔鏡手術兩種,隨著臨床醫療技術水平的發展完善,腹腔鏡子宮肌瘤剔除術逐漸成為了首選的微創治療技術,這一治療方法能夠最大限度保留患者的子宮體,術后恢復速度快、效果好,因而整體治療效果較好。
1 ?資料與方法
1.1 ?一般資料
按照隨機原則選擇2019年1月~2020年1月期間在山東省平原縣第一人民醫院確診治療的100例子宮肌瘤患者為研究對象,年齡24~40歲,平均(3.20±5.33)歲;其中20例患者有人工流產史,60例未生育,40例有生育史;24例肌壁間肌瘤,32例黏膜下肌瘤,44例漿膜下肌瘤。按照隨機數字表法分為對照組和實驗組,其中,對照組50例;年齡24~38歲,平均(32.41±4.20)歲;10例患者有人工流產史,30例患者未生育,20例患者有生育史;12例肌壁間肌瘤患者,16例黏膜下肌瘤患者,22例漿膜下肌瘤患者。實驗組50例;年齡25~40歲,平均(34.31±4.83)歲;10例患者有人工流產史,30例患者未生育,20例患者有生育史;12例肌壁間肌瘤患者,16例黏膜下肌瘤患者,22例漿膜下肌瘤患者。由此可見,兩組差異較小(P>0.05)。
1.2 ?納排標準
納入標準:①宮頸細胞學聯合B超檢查共同確診的子宮肌瘤患者;②臨床資料完整且能夠配合隨訪觀察;③患者及其家屬均對研究過程和意義知情同意,經醫院倫理委員會批準。
排除標準:①手術禁忌證者;②合并黏膜下肌瘤和惡性腫瘤患者;③合并心功能障礙患者;④嚴重腹腔黏連和子宮脫垂者。
1.3 ?方法
對照組觀察對象實施開腹子宮肌瘤剔除術治療,具體操作:患者保持平臥位接受腰硬聯合麻醉,打開常規開腹手術切口,將子宮肌瘤剔除后,對其出血情況進行觀察,若未見異常可常規縫合切口。
實驗組觀察對象實施腹腔鏡子宮肌瘤剔除術治療,具體操作:患者保持膀胱結石位,全身麻醉后建立二氧化碳氣腹,在臍孔右側打開一個10 mm長度的手術切口,將腹腔鏡置入后對盆腹腔情況進行觀察,確定子宮肌瘤的位置,準確劃定病變部位后實施子宮肌瘤剔除術治療,在瘤體部注射10 mL生理鹽水+6單位垂體后葉素(生產企業:南京新百藥業有限公司,國藥準字:H32026637),對子宮肌瘤周圍情況進行觀察,確定其發白后可以剔除,術后對盆腔進行全面沖洗,確定子宮切口部位無出血征象后排空氣腹,若未見異常可常規縫合切口。
1.4 ?觀察指標
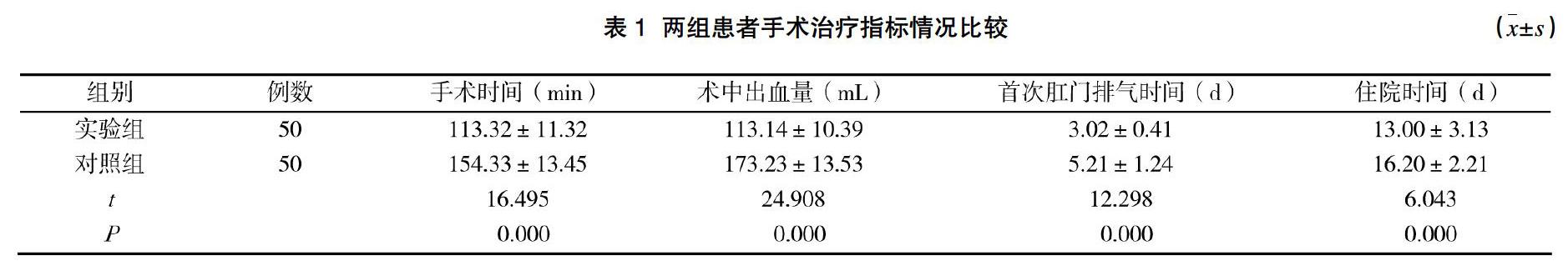
①手術治療指標。對比分析兩組觀察對象手術時間、術中出血量、首次肛門排氣時間以及住院時間等手術治療指標情況。②不良反應。統計分析兩組觀察對象手術治療后肉芽增生、宮口狹窄、陰道出血等不良反應癥狀發生情況。③手術效果。對比兩組患者治療1周后子宮體積、肌瘤體積、血紅蛋白水平等指標情況。
1.5 ?統計學分析
文中數據借助版本為SPSS22.0 的軟件包處理,其中,計數資料用[n(%)]表示,并實施 χ2檢驗;計量資料使用(x±s)表示,t檢驗,P<0.05 表示差異具有統計學意義。
2 ?結果
2.1 ?兩組患者手術治療指標情況比較
實驗組患者手術時間、術中出血量、首次肛門排氣時間以及住院時間等均短于對照組,兩組數據差異對比存在統計學意義(P<0.05)。見表1。
2.2 ?兩組患者術后不良反應情況比較
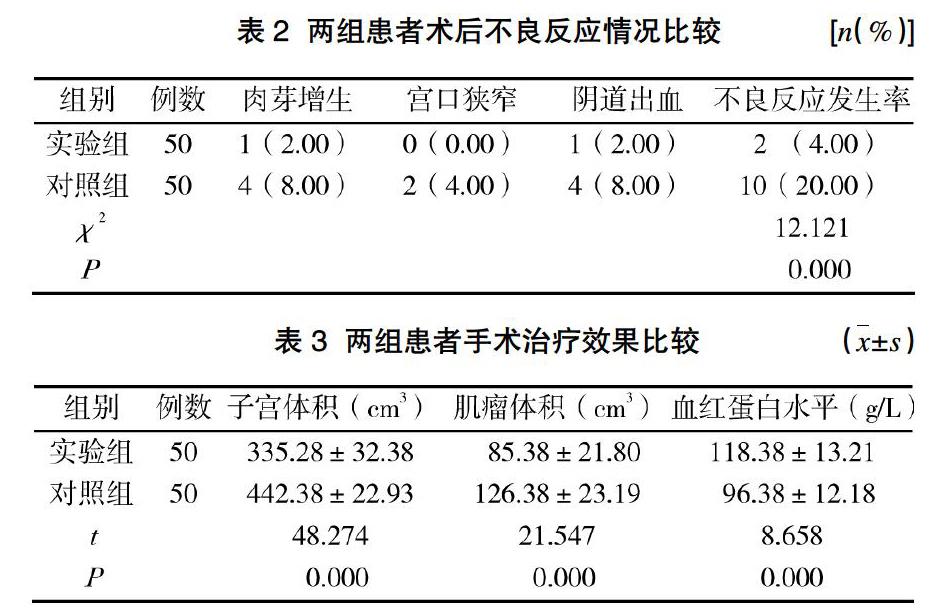
實驗組不良反應風險率為4.00%,明顯低于對照組的20.00%,兩組數據差異對比存在統計學意義(P<0.05)。見表2。
2.3 ?兩組患者手術治療效果比較
實驗組50例觀察對象手術治療1周后效果:子宮體積(335.28±32.38)cm3,肌瘤體積(85.38±21.80)cm3,血紅蛋白水平(118.38±13.21)g/L,對照組50例觀察對象手術治療1周后效果:子宮體積(702.38±42.93)cm3,肌瘤體積(206.38±33.19)cm3,血紅蛋白水平(96.38±12.18)g/L,由此可見,兩組數據差異對比存在統計學意義(P<0.05)。見表3。
3 ?討論
隨著女性自身醫療保健意識的發展,子宮肌瘤的臨床檢出率也逐漸升高,該疾病的主要誘發原因在于子宮平滑肌細胞增生所致的盆腔壓迫,患者發病后會出現經期改變等問題,甚至會誘發不孕癥等惡心后果,因而需要及時采取積極有效的治療措施,減輕疾病的不良影響,改善患者預后情況[2]。因子宮肌瘤的疾病誘發機制較為復雜,當前臨床上通常認為該疾病的發生于性激素改變、細胞突變以及生長因子等因素有關,并容易受到生長激素、雌激素和人胎盤催乳素等因素的協同影響[3-4]。
盡管子宮肌瘤屬于良性婦科腫瘤疾病的一種,其癌變風險相對較低,但是,患者確診后也需要及時采取有效的治療措施,臨床醫師需要從患者的實際情況出發,制定針對性的治療方案,若患者有生育要求,則需要最大限度保留子宮體,確保女性身體的完整性,實現其生活質量的改善。子宮肌瘤剔除術是一種育齡期子宮肌瘤患者常用的治療方法,能夠取得較為理想的治療效果,且能夠最大限度保留盆底解剖結構的完整性,保留女性生育能力,減輕對下丘腦-垂體-卵巢-子宮軸的影響[5-6]。子宮肌瘤患者接受手術治療能夠獲得更好的治療效果,但是,常規開腹手術治療會對患者機體造成較為嚴重的損傷,且術后恢復速度較慢,手術后患者也面臨較高的尿潴留、感染等并發癥風險,而腹腔鏡手術則具有較高的安全性,手術切口較小,因而恢復速度較快,患者接受度更好,因而更加適合推廣應用[7-8]。
本次醫學研究結果證實,實驗組患者手術時間、術中出血量、首次肛門排氣時間以及住院時間等均短于對照組(P<0.05)。同時,實驗組不良反應發生率,明顯低于對照組,兩組差異明顯(P<0.05),實驗組患者術后子宮體積和肌瘤體積均明顯小于對照組,血紅蛋白水平明顯高于對照組(P<0.05),由此可見,腹腔鏡子宮肌瘤剔除術治療的效果和安全性更好。
綜上所述,子宮肌瘤觀察對象利用腹腔鏡子宮肌瘤剔除術方案實施臨床治療,具有更加顯著的治療有效性與安全性,并能夠促進患者的快速回復,具有較高的應用價值。
參考文獻
[1]李衛翀.比較腹腔鏡子宮肌瘤剔除術與傳統開腹子宮肌瘤術治療子宮肌瘤的臨床療效[J].實用婦科內分泌雜志(電子版),2017,4(4):38-39.
[2]劉建平,王云.用腹腔鏡子宮肌瘤剔除術與開腹子宮肌瘤剔除術治療子宮肌瘤的療效對比[J].當代醫藥論叢,2018,16(14):72-73.
[3]楊曉麗,海蓮.腹腔鏡子宮肌瘤剔除術與傳統開腹手術治療子宮肌瘤的臨床療效比較[J].中外女性健康研究,2017,7(9):100-101.
[4]王金霞.腹腔鏡子宮肌瘤剔除術與傳統開腹手術治療子宮肌瘤臨床療效比較[J].淮海醫藥,2017,35(5):570-572.
[5]李平,李向華.子宮肌瘤腹腔鏡子宮肌瘤剔除術與傳統開腹手術治療的臨床效果對比分析[J].中國醫療器械信息,2017,23(22):26.
[6]姜麗.開腹手術和腹腔鏡子宮肌瘤剔除術治療子宮肌瘤的療效和康復分析[J].中國傷殘醫學,2017,25(1):46-47.
[7]曲首輝,鮑志敏,劉榮欣.腹腔鏡較傳統開腹子宮肌瘤剔除術治療子宮肌瘤的臨床效果及安全性分析[J].實用癌癥雜志,2018,33(11):80-82.
[8]孫穎.腹腔鏡與傳統開腹子宮肌瘤剔除術的臨床療效對比分析[J].中國醫藥指南,2017,15(7):24-25.

