LncRNA PCAT19調控miR-137影響前列腺癌細胞增殖、細胞周期、遷移及侵襲
申大年 咸文娟
1.青海省第五人民醫院(青海省腫瘤醫院)泌尿外科(青海西寧 810007)
2.青海省人民醫院 遺傳研究室(青海西寧810007)
前列腺癌是臨床常見的一種惡性腫瘤,近年來,我國前列腺癌發病率逐年上升,已嚴重威脅人類生命安全,臨床常采用手術、放化療等方式進行治療,但大部分患者確診時已處于中晚期,目前前列腺癌發病機制尚未闡明,因而積極探尋新型基因對前列腺癌診斷及治療均具有重要意義[1]。長鏈非編碼RNA(LncRNA)在前列腺癌發生及發展過程可發揮癌基因或抑癌基因作用,并可調控細胞增殖、凋亡等生物學過程[2-4]。長鏈非編碼RNA PCAT19(LncRNA PCAT19)在喉癌細胞中表達水平升高,并可通過調節miR-182/PDK4分子軸從而促進細胞增殖[5]。但PCAT19在前列腺癌發生及發展過程中的作用機制尚未闡明。靶基因預測顯示為微小RNA-137(miR-137)與PCAT19存在結合位點,研究表明miR-137在乳腺癌細胞中表達水平降低,并可通過靶向突觸細胞黏附分子(DUSP4)抑制乳腺癌發展進程[6]。但PCAT19是否可通過調控miR-137表達影響前列腺癌細胞生物學過程尚未可知。因此,本研究主要探討PCAT19對前列腺癌細胞增殖、細胞周期、遷移及侵襲的影響,探究其對miR-137的調控作用。
材料與方法
一、材料與試劑
(一)一般資料
前列腺癌組織與癌旁組織:選取2018年3月至2019年2月本院收治的29例前列腺癌患者為研究對象,所有患者均經病理診斷為前列腺癌,年齡50~70歲,平均年齡(65.32±10.63)歲。納入標準:臨床資料完整患者。排除標準:合并其他惡性腫瘤;繼發性前列腺癌患者;術前1月內接受放療或化療患者。術中切除前列腺癌組織與癌旁組織,置于-80℃超低溫冰箱內保存。本研究經本院倫理委員會批準,所有患者知情且簽署同意書。
(二)細胞與試劑
人前列腺癌細胞DU145購自上海冠導生物工程有限公司;DMEM、胰蛋白酶、胎牛血清、Lipofectamine2000、Trizol、反轉錄與qRT-PCR試劑均購自美國Thermo Fisher公 司;si-NC、si-PCAT19、miR-NC、miR-137 mimics、anti-miR-NC、anti-miR-137購自廣州銳博生物科技有限公司;MTT試劑購自上海信帆生物科技有限公司;Transwell小室與Mgtrigel基質膠均購自美國Corning公司;兔抗人E-cadherin、N-cadherin抗體購自美國Santa Cruz公司;HRP標記的山羊抗兔IgG二抗購自武漢艾美捷科技有限公司。
二、方法
(一)實驗分組
DU145細胞中加入0.25%胰蛋白酶消化,加入培養基制備細胞懸液(2.5×105個/mL)接種于6孔板(200 μL/孔),待細胞生長融合至70%時進行轉染,分別將si-NC、si-PCAT19、si-PCAT19與anti-miR-NC、si-PCAT19與anti-miR-137轉染至DU145細胞,分別記作si-NC組、si-PCAT19組、si-PCAT19+anti-miR-NC組、si-PCAT 19+anti-miR-137組。
(二)qRT-PCR檢測PCAT19、miR-137的表達水平
采用Trizol法提取前列腺癌組織、癌旁組織及各組DU145細胞中的總RNA,參照反轉錄試劑盒合成cDNA。以cDNA為模板進行qRT-PCR反應,反應體系:10×PCR Buffer 2.5μL,MgSO4 2.5μL,dNTPs 2.5μL,正反向引物各0.5μL,cDNA 2μL,RNase-Free ddH2O補足體系至25μL;反應條件:95℃預變性60 s,95℃變性60 s,58℃退火30 s,72℃延伸30 s,共36次循環。PCAT19以GAPDH為內參,miR-137以U6為內參,采用2-ΔΔCt法計算PCAT19、miR-137相對表達量。
(三)MTT檢測細胞增殖
取各組DU145細胞(2.5×105個/mL)接種于96孔板(100μL/孔),加入MTT溶液(20μL/孔),繼續培養4 h,棄上清,加入DMSO(150μL/孔),避光振蕩孵育5 min,應用酶標儀檢測各孔光密度值(OD值),以OD值大小表示細胞活力大小。。
(四)檢測細胞周期
取各組DU145細胞(1×106個/mL)接種于96孔板(100μL/孔),離心后(3000 r/min轉速,5 min)加入預冷PBS,再次離心(3000 r/min轉速,5 min),加入預冷PBS(500μL)重懸細胞,加入預冷70%乙醇(3.5 mL),充分混勻后置于4℃冰箱內孵育24 h,3000 r/min轉速離心5 min,棄上清,向細胞沉淀中加入RNaseA(50μL),水浴30 min,加入PI染色液(450μL)染色30 min,應用流式細胞儀檢測各組細胞周期。
(五)Transwell實驗檢測細胞遷移與侵襲
取各組DU145細胞加入0.25%胰蛋白酶消化,加入不含血清的DMEM培養液制備單細胞懸液(5×104個/mL),將細胞懸液加入上室(200μL/孔),下室加入培養液(600μL/孔),繼續培養24 h,使用多聚甲醛固定(20 min),采用0.1%結晶紫染液染色(15 min),觀察遷移細胞數。使用培養液稀釋Matrigel基質膠后加入上室(40μL/孔),培養箱孵育5 h后加入DU145細胞懸液,后續步驟同細胞遷移實驗,觀察侵襲細胞數。
(六)雙熒光素酶報告基因檢測PCAT19和miR-137的靶向關系
LncBase v.2預測顯示PCAT19和miR-137存在結合位點,分別構建野生型載體WT-PCAT19與突變型載體MUT-PCAT19,分別將miR-NC、miR-137 mimics與WT-PCAT19、MUT-PCAT19共轉染至DU145細胞,繼續培養24 h,檢測各組熒光素酶活性。
(七)Western blot檢測E-cadherin、N-cadherin蛋白表達
DU145細胞加入蛋白裂解液提取細胞總蛋白,采用BCA法測定蛋白濃度,取50μg變性蛋白進行SDS-PAGE,轉移至PVDF膜,室溫封閉2 h后分別孵育一抗稀釋液(1:1000)與二抗稀釋液(1:5000),室溫孵育1 h,曝光,顯影,應用ImageJ軟件分析各條帶灰度值。
(三)統計學處理
結 果
一、PCAT19和miR-137在前列腺癌組織中的表達
與癌旁組織比較,前列腺癌組織PCAT19的表達水平顯著升高(P<0.05),miR-137的表達水平顯著降低(P<0.05),見表1。

表1 PCAT19和miR-137的表達
二、干擾PCAT19對DU145增殖的影響
與si-NC組比較,si-PCAT19組OD值顯著降低(P<0.05),G0-G1期細胞比例顯著升高(P<0.05),S期細胞比例顯著降低(P<0.05),G2-M期細胞比例相比差異無統計學意義(P>0.05),見圖1、表2。

圖1 干擾PCAT19對DU145周期的影響
表2 干擾PCAT19對DU145細胞活性及周期的影響(±s,n=3)
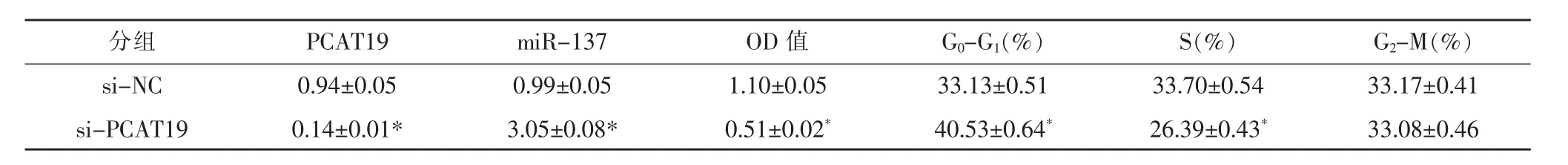
表2 干擾PCAT19對DU145細胞活性及周期的影響(±s,n=3)
注:與si-NC組相比,*P<0.05(t=27.175、37.821、18.976、15.662、18.342、0.253,P<0.05)。
分組 PCAT19 miR-137 OD值 G0-G1(%) S(%) G2-M(%)si-NC 0.94±0.05 0.99±0.05 1.10±0.05 33.13±0.51 33.70±0.54 33.17±0.41 si-PCAT19 0.14±0.01* 3.05±0.08* 0.51±0.02* 40.53±0.64* 26.39±0.43* 33.08±0.46
三、干擾PCAT19對DU145遷移侵襲的影響
與si-NC組比較,si-PCAT19組遷移及侵襲細胞數顯著減少 (P<0.05),E-cadherin蛋白水平顯著升高(P<0.05)見表3,N-cadherin蛋白水平顯著降低(P<0.05),見圖2。
表3 干擾PCAT19對DU145遷移侵襲的影響(±s,n=3)
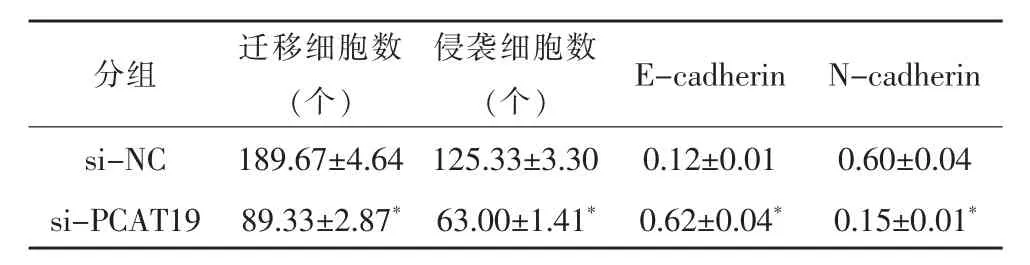
表3 干擾PCAT19對DU145遷移侵襲的影響(±s,n=3)
注:與si-NC組相比,*P<0.05(t=31.855、30.084、21.004、18.904,P<0.05)。
分組 遷移細胞數(個)侵襲細胞數(個) E-cadherin N-cadherin si-NC 189.67±4.64 125.33±3.30 0.12±0.01 0.60±0.04 si-PCAT19 89.33±2.87*63.00±1.41*0.62±0.04* 0.15±0.01*

圖2 干擾PCAT19對DU145中E-cadherin、N-cadherin蛋白表達的影響
四、PCAT19和miR-137靶向關系
LncBase v.2預測顯示PCAT19與miR-137存在結合位點,見圖3。miR-137過表達可明顯降低野生型載體WT-PCAT19的熒光素酶活性(P<0.05),而對突變型載體MUT-PCAT19的熒光素酶活性無明顯影響(P>0.05),見表4。
表4 雙熒光素酶報告實驗(±s,n=3)

表4 雙熒光素酶報告實驗(±s,n=3)
注:與miR-NC組 相 比,*P<0.05(t=28.273,P<0.05;t=0.665,P=0.542)。
分組 WT-PCAT19 MUT-PCAT19 miR-NC 0.96±0.04 0.97±0.06 miR-137 0.23±0.02* 1.00±0.05

圖3 PCAT19靶向miR-137
五、干擾miR-137和PCAT19對DU145增殖、遷移、侵襲的影響
與si-PCAT19+anti-miR-NC組比較,si-PCAT19+anti-miR-137組OD值顯著升高(P<0.05),G0-G1期細胞比例顯著降低(P<0.05),S期細胞比例顯著升高(P<0.05),G2-M期細胞比例相比差異無統計學意義(P>0.05),見圖4,遷移及侵襲細胞數顯著增多(P<0.05),見表6,E-cadherin蛋白水平顯著降低(P<0.05),N-cadherin蛋白水平顯著升高(P<0.05),見圖5、表5。
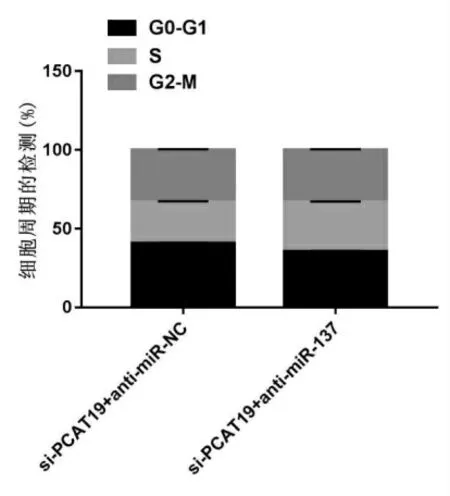
圖4 干擾miR-137和PCAT19對DU145周期的影響
表5 干擾miR-137和PCAT19對DU145細胞活性及周期的影響(±s,n=3)
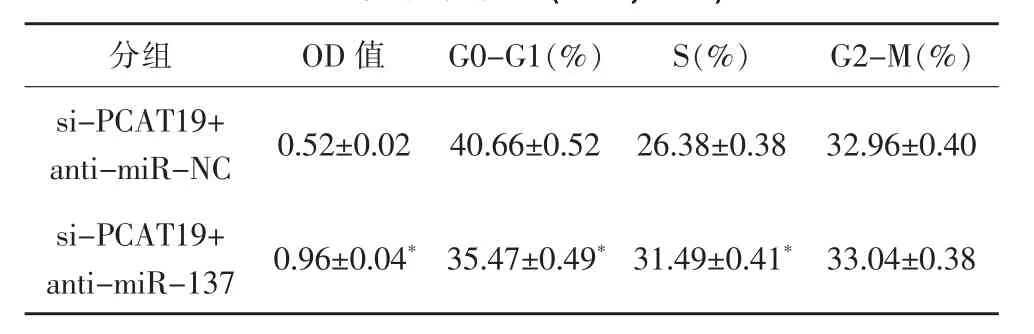
表5 干擾miR-137和PCAT19對DU145細胞活性及周期的影響(±s,n=3)
注:與si-PCAT19+anti-miR-NC組相比,*P<0.05(t=17.041、12.581、15.151,P<0.05;t=0.251,P=0.814)。
分組 OD值 G0-G1(%) S(%) G2-M(%)si-PCAT19+anti-miR-NC 0.52±0.02 40.66±0.52 26.38±0.38 32.96±0.40 si-PCAT19+anti-miR-137 0.96±0.04*35.47±0.49*31.49±0.41*33.04±0.38

圖5 干擾miR-137和PCAT19對DU145中E-cadherin、N-cadherin蛋白表達的影響
表6 干擾miR-137和PCAT19對DU145遷移侵襲的影響(±s,n=3)

表6 干擾miR-137和PCAT19對DU145遷移侵襲的影響(±s,n=3)
注:與si-PCAT19+anti-miR-NC組 相 比,*P<0.05(t=31.647、21.118、11.579、18.075,P<0.05)。
分組 遷移細胞數(個)侵襲細胞數(個) E-cadherin N-cadherin si-PCAT19+anti-miR-NC 90.33±2.49 63.67±1.70 0.62±0.05 0.16±0.01 si-PCAT19+anti-miR-137 167.33±3.40*106.67±3.09*0.26±0.02*0.49±0.03*
討 論
前列腺癌發病原因尚未闡明,目前尚缺乏特異性治療靶點,因而探究前列腺癌發病機制對提高前列腺癌治療效果及改善患者預后均具有重要意義,近年來,LncRNA可競爭性結合miRNA從而調控前列腺癌細胞增殖、凋亡等生物學過程,并可能作為前列腺癌分子治療的潛在靶點[7-10]。
非小細胞肺癌組織中PCAT19的表達水平升高,PCAT19負調節p53而促進非小細胞肺癌細胞增殖[11]。PCAT19在前列腺癌中呈高表達,并可能參與前列腺癌發生及發展過程[12]。但PCAT19在前列腺癌發生及發展過程中的作用機制尚未闡明。本研究結果顯示,前列腺癌組織PCAT19的表達水平明顯升高,干擾PCAT19表達可明顯降低OD值及S期細胞比例,并可提高G0-G1期細胞比例,提示干擾PCAT19表達可抑制前列腺癌細胞增殖及誘導細胞周期阻滯于G0-G1期細胞比例。E-cadherin表達上調可抑制上皮-間質轉化(EMT)從而抑制細胞轉移,N-cadherin表達上調可促進EMT從而促進細胞轉移[13-14]。本研究結果顯示,干擾PCAT19表達可明顯減少遷移及侵襲細胞數,促進E-cadherin表達及抑制N-cadherin表達,提示干擾PCAT19表達可抑制前列腺癌細胞遷移及侵襲。
本研究結果證實PCAT19可靶向結合miR-137。研究表明miR-137可抑制三陰性乳腺癌細胞增殖[15]。miR-137通過靶向調控TCF4而抑制結腸癌細胞增殖、遷移及侵襲[16]。miR-137通過靶向調控SRC3而抑制人非小細胞肺癌細胞的增殖[17]。本研究結果顯示前列腺癌組織中miR-137的表達水平降低,提示miR-137在前列腺癌發生及發展過程中可能發揮抑癌基因作用。本研究結果顯示,共轉染si-PCAT19與anti-miR-137可明顯提高細胞增殖能力,降低G0-G1期細胞比例,降低S期細胞比例,并可促進細胞遷移及侵襲,還可降低E-cadherin的表達水平及提高N-cadherin的表達水平,提示干擾miR-137可明顯逆轉干擾PCAT19表達對前列腺癌細胞增殖、細胞周期、遷移及侵襲的作用。
綜上所述,PCAT19在前列腺癌中表達水平升高,而miR-137的表達水平降低,干擾PCAT19表達可通過上調miR-137的表達從而抑制前列腺癌細胞增殖、遷移及侵襲,并可誘導細胞周期阻滯于G0-G1期,其可能作為前列腺癌分子治療的潛在靶點。

