陰莖多發性神經鞘瘤1例并文獻復習
周 檳 龍 智 陽建福 賀 思 蔣志強
中南大學附屬湘雅三醫院泌尿外科(湖南長沙 410000)
神經鞘瘤常見于顱神經,其次可發生于頭面部、舌部的周圍神經[1]。極少發生于泌尿生殖系統,陰莖多發性神經鞘瘤更為少見,臨床診斷一般較困難,通常依據術后病檢及免疫組化結果明確診斷。我院近期收治1例陰莖根部多發性結節患者,通過手術及病理診斷為陰莖神經鞘瘤。現報告如下:
一般資料
患者,男,33歲,因發現陰莖根部結節5年于2020年8月28日入院,患者自訴5年前可觸及左側陰莖根部結節,5年來結節逐漸增大,約豌豆大小,3月前于陰莖根部近尿道處發現一新發綠豆大小結節,兩個結節均無觸痛,勃起時陰莖無彎曲,無性交及勃起疼痛。既往體健,無陰莖手術及外傷病史,無神經鞘瘤遺傳家族病史。查體:陰莖根部左側可觸及一結節,約豌豆大小,正中近尿道處觸及一結節,約綠豆大小,質地較硬,光滑,固定,無壓痛,與白膜界限不清。B超示:尿道海綿體旁可見一大小約8×4mm低回聲為主的混合回聲結節,界清;左側陰莖海綿體旁可見一個大小約18×10mm的混合回聲結節,界清(圖1a)。CT提示:平掃及動脈期可見恥骨前彎處陰莖海綿體左緣見一11×9×13mm稍低密度結節,稍突出于陰莖輪廓外,邊界較清,延遲期與海綿體分界不清(圖1b)。評估患者勃起功能,勃起功能正常(圖1c)。于2020年8月31日擬行陰莖硬結切除+補片修補術,術中于陰莖根部左側硬結上方弧形切開皮膚,逐層分離,于左側陰莖海綿體近恥骨處外側可見一灰白色結節、約蠶豆大小,質韌,緊貼結節邊緣小心分離,見結節與陰莖海綿體無粘連,遂放棄補片修補,同法切除尿道海綿體旁結節,術后病檢結果提示:尿道海綿體旁結節組織2塊,似有包膜,灰白,實性,質中,梭形細胞腫瘤(圖2a),免疫組化:CK(-),GFAP(-),CD117(-),CD34(-),SMA(-),S100(++),Vimentin(+),SOX-10(+),EMA(-),Ki67(10%),病理結合免疫組化符合神經鞘瘤。
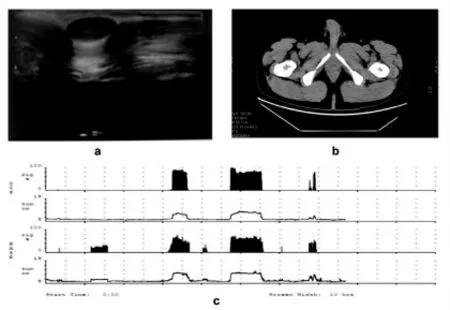
圖1 為本例陰莖神經鞘瘤影像學特點及勃起功能評估
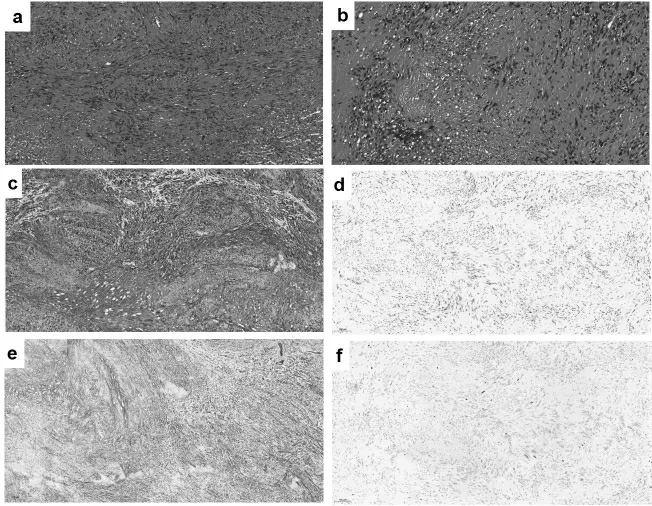
圖2 神經鞘瘤的病理
討 論
神經鞘瘤病因暫不明確,其來源可能為schwann細胞或神經鞘的神經纖維細胞,大部分腫瘤為良性,呈單個、緩慢生長。對于其發病機制暫未找到明確的病因,有學者通過對39例散發性脊髓神經鞘瘤患者的基因研究,認為神經鞘瘤與NF2基因的突變或缺失有關[2]。NF2基因位于22ql2.2,其包含了17個外顯子,Merlin蛋白是其編碼產物,Merlin蛋白是一種腫瘤抑制蛋白。有研究表明敲除小鼠NF2基因可導致Merlin蛋白的失活[3],減少神經鞘瘤的發生。有學者對人神經鞘瘤細胞的檢測顯示,其細胞膜上的Rac通路及其效應器PAK活性明顯升高,抑制Merlin蛋白的產生,從而引起腫瘤細胞對細胞外信號應答,導致腫瘤細胞的增殖[4]。同時也有研究發現神經鞘瘤的發生可能與其他基因(例如:SMARCB1、LZTR1、PRKARla等)有關,但目前大多數學者認為主要是NF2基因突變或缺失及其編碼蛋白Merlin蛋白降低導致神經鞘瘤的發生,雖然有許多文章表明,陰莖神經鞘瘤的發病機制與基因有關,但患者拒絕完善基因檢測,因此該患者的發病是否與NF2基因或其他基因有關,暫不明確。
陰莖神經鞘瘤常表現為逐漸增大的無痛性結節,多發生在陰莖背側和陰莖體,患者常以性功能障礙(如勃起功能障礙、陰莖彎曲異常、射精疼痛和性交疼痛等)就診[1],臨床上容易誤診為陰莖硬結、脂肪瘤及纖維瘤等。目前已報道的陰莖神經鞘瘤大多位于陰莖背部[1],有學者研究發現陰莖神經鞘瘤引起性功能障礙,主要取決于其生長部位,位于Buck筋膜及白膜之間的陰莖神經鞘瘤,會引起勃起時疼痛,位于皮膚及皮下組織者則不會引起勃起或性交疼痛,同時位于陰莖根部的神經鞘瘤比發生于陰莖頭及陰莖體的神經鞘瘤,更少出現性功能障礙[5]。本例患者以陰莖根部逐漸增大、增多的無痛結節就診,符合陰莖神經鞘瘤的臨床特點,術中發現腫塊未侵犯白膜,未影響患者的性功能,結節的發生部位與常見的陰莖神經鞘瘤的發生部位有差異,多發的陰莖根部神經鞘瘤,且陰莖腹側及背側同時存在,在臨床上極為罕見,目前暫未發現文章報道。
影像學檢查在一定程度上可以輔助神經鞘瘤的診斷[6],但特異性不高,其臨床價值主要在于一定程度上反映腫瘤的良惡性。目前大多神經鞘瘤超聲表現為低回聲包塊,有完整包膜[1,7],本例彩超表現為混合回聲結節,進一步說明彩超對于診斷陰莖神經鞘瘤無明顯特異性。外周神經鞘瘤CT檢查的典型特征為低密度結節,邊界清晰,光滑,外周包繞密度稍高的完整包膜。MRI檢查典型特征為沿神經干走行生長的橢圓形腫瘤,可出現各種特征性磁共振征象(靶征、脂肪分離征、神經出入征等)[6]。本例患者術前考慮良性結節,未完善核磁共振檢查,CT平掃時呈低密度、邊界清晰的外突結節,但延遲相與陰莖海綿體分界不清,與陰莖硬結癥難以鑒別。目前主要根據術后病理學檢查及免疫組化來診斷陰莖神經鞘瘤。
神經鞘瘤的病理學特點為瘤體有完整的包膜,其切面可呈淡紅、灰白或黃色,有時可見囊腫,其內含有血性液體,通常由變性引起。本例病例瘤體呈灰白色、質硬、有完整的包膜,與周圍組織邊界清晰,符合神經鞘瘤的病理組織學表現。陰莖神經鞘瘤的免疫組化以S100蛋白陽性作為特異性診斷指標,同時在對其良惡性區分上也有診斷意義,S100作為分子標記物在鑒別診斷神經系統腫瘤方面研究較為成熟,通常用于檢測在神經系統腫瘤中神經嵴的分化[8],在良性病變中,通常表現為彌漫分布強陽性表達(如圖2c所示),而在惡性神經鞘瘤中S100表達微弱且集中,這也能對腫瘤的良惡性及其預后有一定指導意義。本例病例中免疫組化 提 示S100(++),Vimentin(+),SOX-10(+),S100及SOX-10陽性均提示患者腫瘤良性,且與神經系統相關[9],Vimentin蛋白陽性通常提示腫瘤惡變可能,在國內已報道的陰莖惡性神經鞘瘤中發現有病例表現為Vimentin蛋白陽性,在國內已報道的良性病例,暫未發現Vimentin蛋白陽性病例,本例患者Vimentin蛋白陽性,同時S100強陽性符合良性腫瘤的診斷,暫不能提示Vimentin蛋白在診斷陰莖神經鞘瘤良惡性上存在意義,但其一般提示惡性腫瘤,本例仍然需長期隨訪。
神經鞘瘤目前主要的治療方式為手術治療及放射治療,顱內神經鞘瘤病變,因手術操作難度大,且部位特殊,有采用立體放射治療,預后較手術治療無明顯差異,但在陰莖神經鞘瘤已報道的病例中,暫未發現采用放射治療病例,本例患者采用手術治療,于結節上方皮膚做小切口,術中盡量避免損傷白膜,盡可能減少對手術患者性功能的影響,有利于預后。目前手術切除仍是陰莖神經鞘瘤最佳的治療方式,術后預后較好,但仍有復發及惡變的風險[1]。

