DCE-MRI技術在肛瘺患者術前瘺管和瘺口評估中的應用
洪志友,陳燕新,江河利
(1.安徽省寧國市人民醫院影像科,安徽 寧國 242300;2.安徽省寧國市人民醫院普外肛腸科,安徽 寧國 242300)
肛瘺是我國肛門直腸疾病中最常見的疾病之一,而復雜型肛瘺占所有肛瘺的12%~15%,外科手術是其主要治療方法,但因肛周盆腔解剖結構復雜,且瘺管走行復雜,導致復雜型肛瘺影像學診斷易遺漏隱匿性膿腫、分支瘺管等,致使術后復發率高達10%[1-4]。目前術前準確定位內口位置,明確瘺管數目、走行及與肛門括約肌的關系,已成為了臨床正確規劃手術治療方式、改善預后的關鍵。以往臨床肛瘺診斷多采用瘺管造影,但其對部分復雜型肛瘺某些細小內瘺口的顯影效果欠佳,且存在一定電離輻射,故檢測方式有待進一步優化。近年來,磁共振成像(magnetic resonance imaging,MRI)已成為了肛瘺術前評估及術后復發監測的金標準,但常規MRI主要依賴病灶形態學和信號特點來評估病變活動性,判斷結果受制于各個操作者的臨床經驗及診斷水平,客觀統一的量化標準缺乏,精確度及特異度欠佳[5-6]。而動態增強磁共振成像(dynamic contrast-enhanced magnetic resonance imaging,DCE-MRI)可有效彌補常規MRI的不足,通過清晰顯示微結構信息,全面反映病變解剖形態學改變和功能活動性,已被證實在直腸肛管疾病診斷中具有重要作用,但目前鮮有報道分析其聯合MRI釓劑瘺管造影診斷高位復雜型肛瘺患者細小內瘺口、分支瘺管與手術結果的一致性[7]。為此,本研究通過分析90例高位復雜型肛瘺患者DCE-MRI及MRI釓劑瘺管造影+DCE-MRI診斷的影像學資料并與手術診斷結果進行比較,從而判斷二者診斷高位復雜型肛瘺患者主瘺管、分支瘺管、主內瘺口、細小內瘺口與手術結果的一致性,現報告如下。
1 資料與方法
1.1一般資料 選取2017年10月—2020年10月安徽省寧國市人民醫院收治的高位復雜型肛瘺患者90例,男性46例,女性44例,年齡18~65歲,平均(38.45±5.92)歲。納入標準:①MRI平掃及直腸指檢確診為高位復雜型肛瘺(MRI分型為Ⅵ級,經肛提肌或肛提肌上瘺,伴膿腫或繼發瘺管),細小內瘺口及細小分支瘺管顯示不清;②年齡≥18歲,術前均順利完成常規MRI及DCE-MRI、MRI釓劑瘺管造影+DCE-MRI檢查;③臨床病歷資料完整。排除標準:①低位肛瘺或單純性肛周膿腫;②惡性腫瘤;③MRI檢查禁忌證,如患有幽閉恐懼癥、體內有金屬植入物、安裝有心臟起搏器等;④對比劑釓噴酸葡胺過敏;⑤因運動偽影或其他因素致使MRI圖像不清晰。 本研究經醫院醫學倫理委員會審批通過。
1.2方法
1.2.1MRI釓劑瘺管造影+DCE-MRI掃描方法 ①儀器及掃描方法:使用EZZENZA 1.5T MRI,采用8通道相控陣盆腔線圈,患者選擇仰臥位、頭先進的掃描方式,以恥骨聯合處為磁場中心,先行矢狀位掃描,根據矢狀位T2加權圖像(T2 weighted images,T2WI)判斷肛管走向,后行平行和垂直于肛管長軸的冠狀位、橫軸位掃描。高位復雜型肛瘺先行MRI平掃,再采用高壓注射器(美國MEDRAD公司)經上肢靜脈注射氯化鈉溶液20 mL+釓噴酸葡胺注射液(北京北陸藥業股份有限公司,國藥準字H10960045,劑量0.2 mmol/kg,注射流率2 mL/s)行MRI掃描。30 min后向肛瘺瘺管注入氯化鈉溶液16 mL+釓噴酸葡胺注射液0.2 mmol/kg,同時行DCE-MRI掃描。②掃描序列:平掃序列包括T1加權圖像(T1 weighted images,T1WI)橫斷位、T2WI冠狀位抑脂、T2WI橫斷抑脂和T2WI矢狀位;DCE-MRI掃描序列包括T1WI-Vibe序列橫斷位[橫軸位動態增強掃描10期,每期掃描時間30 s,共300 s,掃描視野(field of view,FOV)38 cm×30 cm,層厚1.2 mm],結束動態掃描后再行橫軸位、冠狀位抑脂增強;MRI釓劑瘺管造影+DCE-MRI序列包括T1WI軸位、T1WI抑脂、冠狀位Vibe序列、矢狀位抑脂。③圖像分析:由2名經驗豐富的影像科副主任醫師以雙盲法閱片,分別描述主瘺管和分支瘺管走行方向并測量瘺管直徑,根據截石位時鐘定位法判斷內瘺口和細小內瘺口位置,分析DCE-MRI、MRI釓劑瘺管造影+DCE-MRI對高位復雜型肛瘺患者主瘺管、>5 mm分支瘺管、<5 mm分支瘺管、主內瘺口和細小內瘺口的顯示情況。
1.2.2手術病理診斷 90例患者在MRI釓劑瘺管造影+DCE-MRI檢查7 d內接受手術治療,手術時醫師根據MRI釓劑瘺管造影+DCE-MRI圖像結果,綜合探針檢查及亞甲藍染色等方法探查瘺管、瘺口等情況,并以此為最終病理診斷結果。
1.3統計學方法 應用SPSS 22.0統計軟件分析數據。在術后病理結果為金標準,采用四格表的診斷性試驗分析法計算敏感度、特異度、準確度、陽性預測值、陰性預測值,一致性分析采用Kappa檢驗,Kappa指數>0.74為一致性好,0.4~0.75為一致性較好,<0.4為一致性差。P<0.05為差異有統計學意義。
2 結 果
2.1高位復雜型肛瘺DCE-MRI、MRI釓劑瘺管造影+DCE-MRI診斷結果與手術病理診斷結果比較 手術病理診斷結果顯示,高位復雜型肛瘺患者主瘺管95個,>5 mm分支瘺管162個,<5 mm分支瘺管229個,主內瘺口99個,細小內瘺口181個。DCE-MRI診斷結果顯示,高位復雜型肛瘺患者主瘺管91個,>5 mm分支瘺管135個,<5 mm分支瘺管121個,主內瘺口81個,細小內瘺口27個。MRI釓劑瘺管造影+DCE-MRI診斷結果顯示,高位復雜型肛瘺患者主瘺管92個,>5 mm分支瘺管137個,<5 mm分支瘺管154個,主內瘺口87個,細小內瘺口103個。
2.2診斷結果的一致性分析 DCE-MRI診斷高位復雜型肛瘺患者主瘺管、>5 mm分支瘺管、<5 mm分支瘺管和主內瘺口的準確率分別為97.89%、88.27%、71.62%、85.86%,與手術病理診斷一致性檢驗的Kappa值分別為0.657、0.436、0.422、0.454(P<0.05);DCE-MRI診斷高位復雜型肛瘺患者細小內瘺口的準確率為29.83%,與手術病理診斷一致性檢驗的Kappa值為0.040(P>0.05),見表1。聯合診斷高位復雜型肛瘺患者主瘺管、>5 mm分支瘺管、<5 mm分支瘺管、主內瘺口和細小內瘺口的準確率分別為98.95%、89.51%、75.55%、89.90%、71.82%,與手術病理診斷一致性檢驗的Kappa值分別為0.795、0.467、0.433、0.446、0.380(P<0.05),見表2。
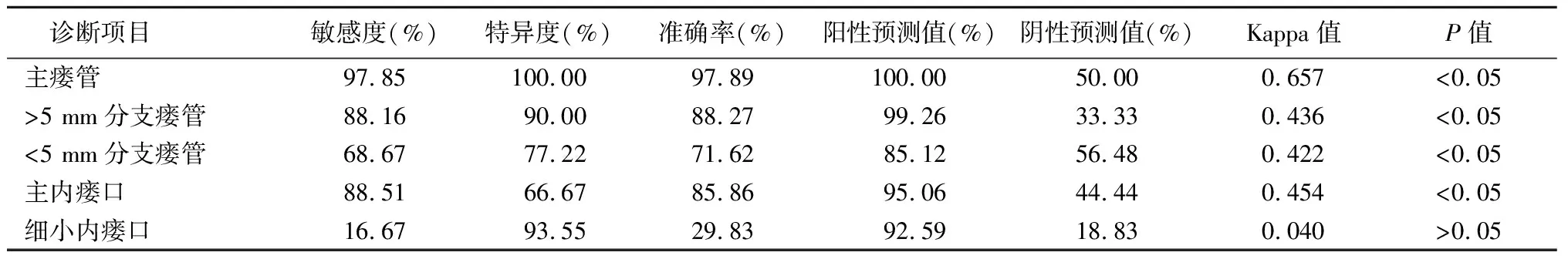
表1 高位復雜型肛瘺DCE-MRI診斷結果與手術病理診斷結果的一致性分析Table 1 Consistency analysis of DCE-MRI diagnosis results and surgical pathological diagnosis results of high complex anal fistula
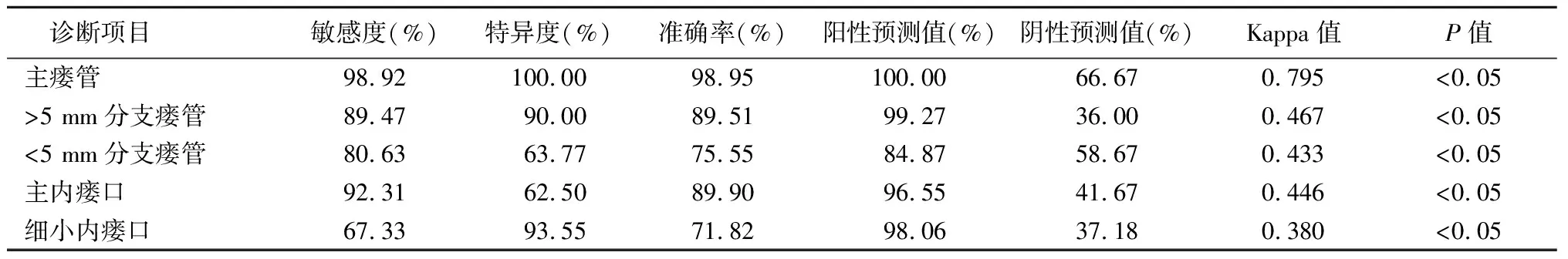
表2 MRI釓劑瘺管造影+DCE-MRI診斷結果與手術病理診斷結果的一致性分析Table 2 Consistency analysis of MRI gadolinium fistulography+DCE-MRI diagnosis results and surgical results
3 討 論
高位復雜型肛瘺是肛瘺中最嚴重棘手的情況,常須通過手術治療,但因存在瘺管和支管多、瘺道行走迂曲、存在繼發性和假性閉合的內口等問題致使手術治療也難以徹底治愈,術后復發率偏高,故術前準確鑒別肛瘺類型、明確瘺道走行與肛門括約肌的位置關系、正確規劃手術治療方式尤為重要[8-11]。目前肛瘺影像學檢查以X線瘺管造影、電子計算機斷層掃描、肛管內超聲、MRI等技術為主,而X線瘺管造影、電子計算機斷層掃描等對細小瘺管及周圍組織解剖結構顯影欠佳;直腸肛管腔內超聲屬侵入性檢查,顯示復雜性肛瘺的能力欠缺,無法準確分辨瘢痕與瘺管,尤其針對曾行肛瘺手術的患者,該檢查往往會將肛瘺愈合后的瘢痕誤診為瘺管,故臨床推廣受限[12-14]。
目前MRI已成為高位復雜型肛瘺術前檢查的重要手段,具有無輻射損傷、軟組織分辨力高、可多參數多方位成像等優勢,可綜合評估主瘺管、分支瘺管及內瘺口、細小內瘺口、分隔膿腫,在高位復雜型肛瘺術前診斷中意義重大[15]。但以往報道表明,對于高位復雜型肛瘺患者,細小分支瘺管、瘺口漏診情況時有發生[16-18]。另外,不同患者肛管黏膜層厚度不同,部分黏膜層增厚的肛管肌層內存在細小血管,掃描呈T2抑脂和T1增強點狀、條狀高信號,類似于肛瘺內口信號,易引起細小瘺管和內瘺口漏診;此外,復發肛瘺相比新發肛瘺在內口解剖結構方面更加復雜,評估難度高。Waheed等[19]報道MRI瘺管造影聯合DCE-MRI診斷可有效提高高位復雜型肛瘺患者瘺管、內口檢出率。另有報道也證實MRI釓劑瘺管造影+DCE-MRI在高位復雜型肛瘺患者術前細小分支瘺管及瘺口評估中具有重要指導意義[20-21]。本研究結果顯示,MRI釓劑瘺管造影+DCE-MRI診斷的準確率分別為98.95%、89.51%、75.55%、89.90%、71.82%,與手術病理診斷一致性檢驗的Kappa值分別為0.795、0.467、0.433、0.446、0.380,均明顯高于單純DCE-MRI診斷,證實MRI釓劑瘺管造影聯合DCE-MRI技術在高位復雜型肛瘺術前評估中具有重要應用價值,與上述報道相似。分析原因,通過MRI釓劑瘺管造影+DCE-MRI掃描能清晰顯示瘺管與肛門周圍肌肉、肛管周圍組織結構、肛周間隙的關系,直觀反映瘺管走行,全面評估主瘺管與括約肌間的關系、內瘺口位置、主內瘺口對側象限情況及膿腫周圍細小結構,準確診斷主瘺管、分支瘺管、主內瘺口和細小內瘺口,與臨床術后結果高度一致。對于MRI釓劑瘺管造影+DCE-MRI掃描,可先行冠狀位掃描探查主瘺管與括約肌之間的關系,若主瘺管走行于內外括約肌外,需注意主瘺管穿通內括約肌具體位置;再行橫斷位掃描探查內瘺口位置,通常主瘺管穿通內括約肌后會順著肛管直腸周圍間隙走行一段距離后形成多個內瘺口,須注意主內瘺口對側象限具體情況,主要因復雜性肛瘺內口形成后細小分支瘺管會向6點位置延伸,后在對側象限形成細小分支內瘺口;其次,詳細觀察膿腫周圍細小結構,多因膿腫反復發作后周圍會形成多個細小分支瘺管;針對術后復發的高位復雜型肛瘺,須仔細探查DCE-MRI信號改變情況,準確區分新生瘺口與原有瘺口。
綜上所述,MRI釓劑瘺管造影聯合DCE-MRI技術在高位復雜型肛瘺術前評估中價值高,對主瘺管、分支瘺管、主內瘺口和細小內瘺口的診斷準確率優于單純DCE-MRI診斷,臨床應引起足夠重視。

