不同嚴重程度糖尿病足細菌感染特征與下肢血管病變及病情結局的關系
林 楊,楊偉光,張 濱,王麗麗,李婷婷,王旭紅
(黑龍江省齊齊哈爾市第一醫院內分泌科,黑龍江 齊齊哈爾 161000)
糖尿病足潰瘍(diabetic foot ulcers,DFU)是糖尿病患者常見的一種慢性并發癥,如情況嚴重將可能截肢。臨床發現,糖尿病足的預后較差且影響因素較多,其中以年齡、病程、合并疾病等因素較為重要[1-2]。也有觀點認為,目前糖尿病足缺乏具有特征的臨床癥狀,導致該病無法在早期檢出,進而影響治療及預后[3]。目前,國內外已經就糖尿病足形成了一套快速、完善的評定體系,可以在短時間內判斷出糖尿病足的危險程度,為治療醫師提供有效的干預方案提供有效依據以改善預后。當前大多數學者對于糖尿病足的關注仍在于患病后創面的處理與治療,鮮少對患肢的細菌感染程度特征與下肢血管病變及預后的關系進行研究。通過研究糖尿病足的發病機制可發現,血管病變的程度是其潰瘍形成、程度及預后效果的重要影響因素[4]。為了解不同嚴重程度糖尿病足細菌感染特征與血管病變程度及病情結局之間的關系,為臨床提升糖尿病足治療及預后提供參考,故進行此項研究。現總結報告如下。
1 資料與方法
1.1一般資料 選取2018年3月—2020年3月我院收治的糖尿病伴有足部感染患者113例,按照大西洋學會聯盟(Trans Atlantic Inter Society Consensus,TASC)分級標準(A級:僅有單處發生病變,單發狹窄低于10 cm且閉塞低于5 cm,膝下目標血管存在閉塞或存在相似甚至更嚴重狹窄/閉塞;B級:出現多處病變且每處低于5 cm,或單處病變低于15 cm且不累及膝下腘動脈,或單發/多發病變伴有脛動脈閉塞,膝下目標血管存在閉塞或存在相似甚至更嚴重狹窄/閉塞;C級:多處出現狹窄或閉塞且累及長度低于15 cm,或患者經過兩次腔內治療后復發下狹窄或閉塞情況,膝下目標血管多發狹窄病變,和/或存在單一閉塞,總程度>10 cm;D級:慢性股總動脈或股淺動脈閉塞且閉塞長度高于20 cm并累及腘動脈,或為慢性腘動脈且三分叉近端完全閉塞,膝下目標血管存在多階段閉塞,總長度>10 cm,或血管壁嚴重鈣化,無可見側支循環)[5]足部嚴重由輕到重分為A組25例,B組18例,C組41例,D組29例。納入標準:①確診為糖尿病或有糖尿病史者;②之前未接受過任何抗生素治療或對細菌感染部分進行清創或清洗者;③接受下肢踝肱指數(ankle brachial index,ABI)、趾肱指數(toe brachial index,TBI)和雙下肢動脈計算機斷層造影(computed tomography angiography,CTA)。排除標準:①糖尿病伴有足潰瘍,但局部分泌物無細菌生長者;②接受下肢動脈CTA未檢查出下肢有明顯狹窄或閉塞者;③自身免疫性皮膚病變及因靜脈曲張引起潰瘍者;④合并其他感染者;⑤資料不全、中途退出或失聯者。
本研究經醫院醫學倫理委員會批準通過,患者及家屬均知情同意并簽署知情同意書。
1.2方法 所有患者入院后進行首次潰瘍創口清洗和清創,醫護人員在此時采用無菌棉拭子采集足部潰瘍處深部分泌物并進行培養,并且為避免其他細菌的污染,每個患者均行3次細菌培養:①使用無菌器械切除患處深部感染組織并放置在滅菌加蓋的容器內并在1 h內送檢;②嚴格按照《全國臨床檢驗操作規程》[6]進行病原學培養,采用劃線分離法將標本中的細菌直接接種在血瓊脂平板上,溫度設定37 ℃,行24~48 h孵育,隨后用微量生化稀釋法鑒定細菌類型并做好相關記錄。
所有患者在入院后3 d內完成ABI和TBI檢測,由同一位具有豐富經驗的專業技師進行測量,取患肢的數值即可。ABI=踝部動脈收縮壓/肱部動脈收縮壓,TBI=足趾部收縮壓/肱部動脈收縮壓。對于局部感染患者而言,在測量TBI時需避開感染區域,必要時可用紗布包扎。每3個月對患者進行電話隨訪,為期1年。
1.3感染程度分級[7]①輕度感染:出現化膿、紅腫、疼痛、觸痛、局部發熱、硬結等情況中的2個或以上情況;或出現蜂窩組織直徑/潰瘍邊緣紅腫<2 cm,且未出現局部或全身并發癥;②中度感染:未出現糖代謝不穩定癥狀,但出現蜂窩組織發炎面積>2 cm,或出現淋巴管炎、筋膜下感染并擴散,深部組織出現膿腫或壞疽,并累及肌肉、肌腱、關節等;③重度感染:出現全身毒血癥狀且代謝不穩定。
1.4病情結局[8]①愈合:潰瘍創面皮膚完全恢復正常或已經形成痂皮;②復發:潰瘍愈合后再次出現潰瘍;③小截肢:經跗跖關節或跗跖關節以下進行截肢;④大截肢:跗跖關節以上進行截肢;⑤心臟事件:如急性心力衰竭、心源性猝死、急性冠狀動脈綜合征等;⑥腦血管事件:致命或非致命性腦卒中。
1.5統計學方法 應用SPSS 22.0統計軟件分析數據。計量資料比較采用單因素方差分析和SNK-q檢驗;計數資料比較采用χ2檢驗,相關性分析采用Spearman相關分析。P<0.05為差異有統計學意義。
2 結 果
2.14組臨床資料比較 4組年齡、糖尿病病程、ABI、TBI、中性粒細胞差異有統計學意義(P<0.05),隨下肢病變程度加重,年齡、糖尿病病程、中性粒細胞水平升高,ABI、TBI水平降低。見表1。相關性分析顯示,下肢病變程度與年齡、糖尿病病程、中性粒細胞呈正相關,與ABI、TBI呈負相關。見表2。
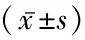
表1 4組臨床資料比較Table 1 Comparison of clinical data of patients in four groups

表2 下肢病變程度的相關性分析Table 2 Correlation analysis of the degree of lower extremity lesions
2.24組患者細菌感染特征比較 4組患者的革蘭陰性菌感染情況比較,差異有統計學意義(P<0.05)。C組和D組的革蘭陰性菌感染情況明顯多于A組和B組,A組感染主要以非革蘭陰性菌為主,B組感染仍以非革蘭陰性菌較多,C組和D組感染的革蘭陰性菌和非革蘭陰性菌基本差異無統計學意義,說明隨著病情的加重,感染革蘭陰性菌情況加重。見表3。

表3 4組患者細菌感染特征比較Table 3 Comparison of the characteristics of bacterial infection in four groups (株數)
2.34組患者細菌感染程度比較 4組患者細菌感染程度中輕度感染率和重度感染率差異有統計學意義(P<0.05)。A組輕度感染率明顯高于B組、C組和D組,B組和D組重度感染率明顯多于A組。見表4。

表4 4組患者細菌感染程度比較Table 4 Comparison of the degree of bacterial infection in four groups (例數,%)
2.44組患者細菌感染情況比較 4組患者混合感染情況差異有統計學意義(P<0.05)。A組的混合感染率明顯低于C組和D組,B組混合感染率明顯低于D組。見表5。

表5 4組患者細菌感染情況比較Table 5 Comparison of bacterial infection in four groups (例數,%)
2.54組患者病情結局情況比較 4組患者愈合、小截肢、大截肢和死亡結局差異有統計學意義(P<0.05)。A組患者愈合例數明顯高于B組、C組和D組,A組小截肢例數明顯低于C組和D組。見表6。

表6 4組患者的病情結局情況比較Table 6 Comparison of disease outcome in four groups (例數,%)
3 討 論
DFU的形成主要是由于糖尿病患者的血管或神經病變導致關節變形、肌肉性能改變,其發展程度則主要受到糖尿病患者運動有限性的影響[9]。臨床上發現,影響DFU發展的因素較多,主要與血糖、血脂等表現水平有關。研究證明,與正常人相比,糖尿病患者存在免疫系統紊亂的情況,而這被認為是導致其容易感染的重要原因。而隨著患者的年齡加大,其出現全身心血管粥樣硬化的危險性也會增加,加上機體免疫力的下降,將進一步加劇血管內皮受損和再生修復能力降低,加重機體內炎癥反應和血管病變。本研究結果顯示,患者下肢病變程度與年齡、糖尿病病程、中性粒細胞呈正相關,與ABI、TBI呈負相關。說明,當患者的下肢血管病變程度加深,下肢運動能力也將進一步削弱,如此形成惡性循環。而且患者年齡和病程增加,機體的自身免疫能力和抗感染能力也會隨之下降,感染情況將進一步加重,繼而引發中性粒細胞百分比升高。
國內既往研究發現,在糖尿病足患者中,以革蘭陽性球菌的患者占大多數,并隨著瓦格納分級的升高而增加,且革蘭陽性菌會慢慢發展轉化成為革蘭陰性菌,如為混合感染,該情況出現的概率會明顯增加[10]。國外有研究發現,糖尿病足患者的感染程度加深,其對于青霉素和頭孢類抗生素的耐藥性將提升,混合感染的情況會進一步加劇,進而影響到干預效果及預后[11-12]。本研究結果顯示,隨糖尿病足患者下肢病變程度加重,革蘭陰性菌感染增加,此現象在輕度感染和重度感染中更為顯著。而且,混合感染時該情況會進一步加劇。可見,隨著糖尿病足患者的下肢血管病變程度不斷加深,革蘭陰性菌和混合感染率提升,患者的治療效果將大大降低。國內相關研究發現,糖尿病足的瓦格納分級越輕,患者的預后結局就越理想[13]。國外也有學者研究證實,糖尿病足瓦格納分級越高,其愈合情況就越不理想[14]。本研究結果顯示,隨著患者的下肢病變程度加深,其愈合率降低,且復發、小截肢、大截肢和死亡概率升高。但也有學者發現,糖尿病足患者下肢病變程度加深,其出現心腦血管事件發生率越高[15]。可能是有由于本研究隨訪時間僅為1年,無法就患者下肢病變程度與其病情結局進行更深入的研究。
綜上所述,隨著糖尿病足患者下肢血管病變程度增加,足部細菌感染革蘭陰性菌情況和混合感染情況加重,愈合率降低,而小截肢、大截肢和死亡概率增加。影響糖尿病足病情結局的因素眾多且復雜,由于本研究樣本有限且隨訪時間較短,無法就糖尿病足下肢病變與病情結局之間的關系進行更深入、全面的研究分析。

