涎腺上皮-肌上皮癌的影像與病理特征分析
李 帥 蔣 慧 彭雯佳
上皮-肌上皮癌是一種罕見的低度惡性腫瘤,在所有涎腺惡性腫瘤中所占比例不到2%。1972年Donath等[1]首次報道該病,至今有關的文獻記錄大多以個案報道為主,普遍缺乏較為詳細的影像資料和形態特征描述。筆者回顧性收集發生在涎腺的上皮-肌上皮癌患者,詳細分析其影像學表現和病理學特征,以增強對此類腫瘤的認識。
方 法
1.臨床資料
回顧性收集2014年1月至2019年12月期間在我院手術治療、病理診斷為涎腺上皮-肌上皮癌的患者,且患者術前在我院行病灶部位(頸部)的CT或MRI增強檢查。共收集到5例,均為中老年人[年齡53~84歲,平均(64.4±11.8)歲],男女比例4∶1,均為無意中發現單側耳后或頜下或頸部的無痛性腫塊就診,發現至就診的時間差異較大,最長者達18年,最短者僅1周,就診的主要原因是發現腫物近期生長較快。查體共性特征:腫塊表面皮膚無破潰,無壓痛,質地中等或偏硬。實驗室檢查均無特殊。電話隨訪患者近況,其中1例失訪(電話有誤),其余4例患者手術至隨訪的間隔時間分別為62、46、20、11個月。其中1例術后曾行6次化療,另1例術后3個月曾行1個療程的放療,余2例術后未行特殊治療。目前,4例接受隨訪的患者一般情況良好,無特殊不適,未報告局部復發或遠處轉移情況。
2.影像檢查
CT檢查:采用320排動態容積CT(Aquilion ONE;東芝醫療,日本東京),掃描范圍從眶上至胸廓入口,掃描電壓120 kV,電流300 mA,橫軸位掃描3期(平掃1期,增強2期),層厚3 mm。增強掃描自雙筒高壓注射器經肘靜脈依次注射非離子型對比劑碘帕醇注射液(碘比樂,含碘370 mg/ml;上海博萊科信誼,中國上海),劑量1.2 ml/kg,速率2.5~3.5 ml/s,之后以同速率注射0.9%NaCl含量的30 ml生理鹽水沖管,采用實時監測觸發模式進行增強掃描,監測層面位于氣管分叉水平的降主動脈,觸發閾值200~220 HU,觸發后延遲4~6 s掃描動脈期,動脈期結束后約25~45 s掃描延遲期。圖像顯示窗寬300 HU、窗位45 HU。
MRI檢查:采用德國Siemens Avanto 1.5T或Siemens MAGNETOM_ESSENZA 1.5T磁共振儀,掃描范圍從顱底至頸根部。平掃序列:冠狀位脂肪抑制T2WI序列[重復時間(TR)4 000.0~6 300.0 ms,回波時間(TE)61.0~81.0 ms],橫軸位自旋回波或快速自旋回波(TSE)T1WI序列(TR 500.0~653.0 ms,TE 11.0~17.0 ms),橫軸位脂肪抑制T2WI序列(TR 4 000.0~6 300.0 ms,TE 62.0~81.0 ms) 或橫軸位DIXON TSE T2WI序列的水相及脂相(TR 3 800.0 ms,TE 102.0 ms)。對比劑釓噴酸葡胺(Gd-DTPA;北陸藥業,中國北京)經高壓注射器給藥(0.2 ml/kg,2 ml/s,12~15 ml生理鹽水沖管)。注射完成后即刻開始增強掃描:橫軸位脂肪抑制TSE T1WI序列(TR 605.0~768.0 ms,TE 11.0 ms) 或 橫 軸 位DIXON TSE T1WI序列的水相及脂相(TR 517.0 ms,TE 13.0 ms),冠狀位脂肪抑制TSE T1WI序列(TR 497.0~828.0 ms,TE 11.0 ms) 或 冠 狀 位DIXON TSE T1WI序列的水相及脂相(TR 800.0 ms,TE 11.0 ms);上述序列層厚4~4.5 mm,層間距為4.4~4.95 mm。
3.影像與病理分析
由2名經驗豐富的影像診斷醫生評估腫瘤的CT或MRI征象,包括部位、大小、形狀、邊界、是否囊變、信號/密度特征及增強表現等,意見分歧時經共同討論后達成一致。由1名高年資的病理科醫師回顧性分析腫瘤HE染色切片和免疫組織化學(免疫組化)染色表達情況。該病理科醫師與1名高年資影像診斷醫師共同對照分析影像和病理表現。
結 果
1.影像學特征
本組患者的影像學特征總結見表1。患者的影像學表現如圖1、2A、3A和4A所示,主要為單側大涎腺(腮腺、頜下腺)的類圓形、橢圓形、分葉團塊狀占位,邊界較清晰,MRI的T1WI呈等信號,T2WI多呈不均勻稍高信號(圖1),CT呈等密度(圖2A),增強后腫瘤的實性部分均有較明顯的強化。
表1 5例涎腺上皮-肌上皮癌的影像表現特征
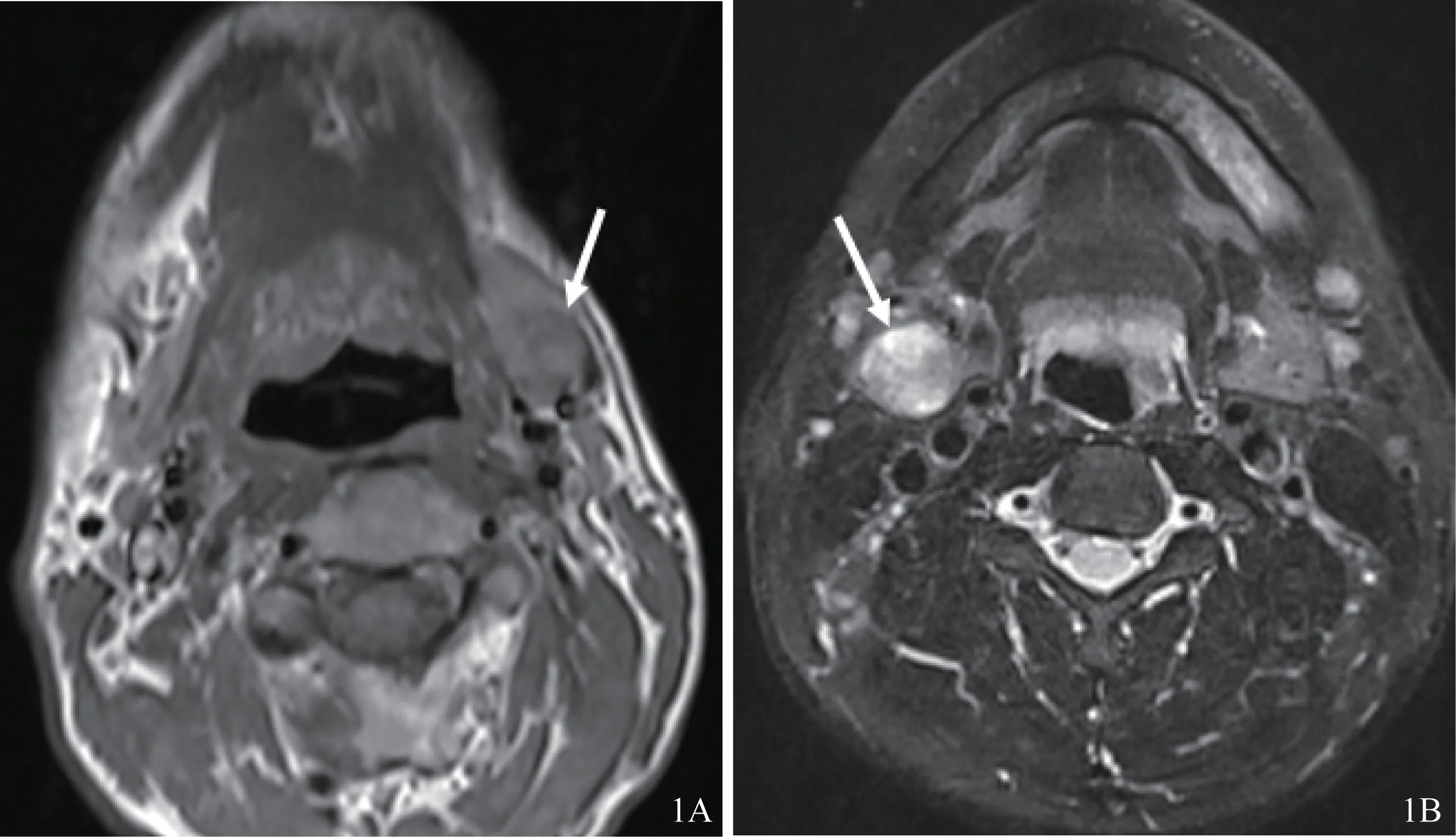
圖1 病例1(A)和病例2(B)MRI影像
2.病理特征
與影像表現相關的大體病理特征和重要的免疫組織化學染色結果見表2,典型的鏡檢表現見圖2B、2C、3B、4B。5例病例均未報告脈管瘤栓和神經侵犯。其中1例患者(病例2)在術中行區域淋巴結清掃,送檢的右頜下淋巴結(0/2)和右肩胛舌骨上淋巴結(0/15)均未發現癌轉移;另有1例患者(病例5)在術中行區域組織及淋巴結清掃,送檢的“右頸清組織”、涎腺組織及淋巴結(0/5)均未見腫瘤組織。
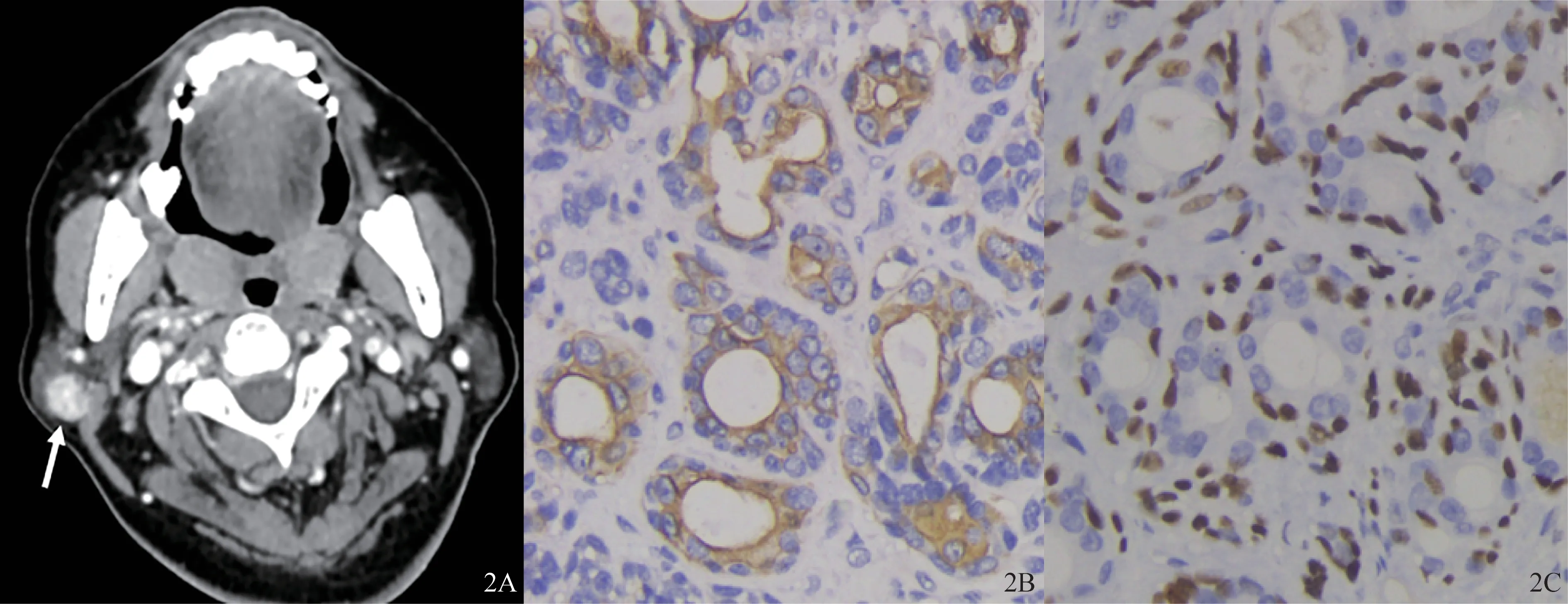
圖2 病例3(62歲女性,右側腮腺上皮-肌上皮癌)CT影像和免疫組化染色結果

表2 5例涎腺上皮-肌上皮癌的病理表現特征
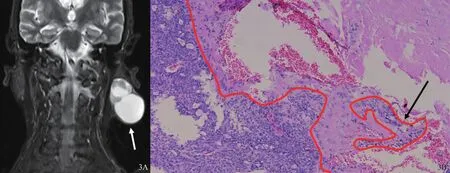
圖3 病例4(84歲男性,左側腮腺上皮-肌上皮癌)MRI影像和HE染色結果
3.影像與病理對比分析
本組病例中有3例(病例1~3)為實性,1例(病例4)囊性為主,1例(病例5)表現為以病理上可見多發小囊為特征的囊實性病變,其囊性部分影像學不可見,但增強后的小斑點狀弱強化影,可能與小囊變有關。有2例(病例4、5)在病理上明確表現為侵襲性生長方式,而這2例腫塊在影像上均與周圍組織分界清晰,說明影像學上的邊界清晰不能等同于病理中的無浸潤性;影像上可能提示侵襲性的特征是腫瘤較大(這2例的影像測量短徑均超過3 cm),腫瘤明顯突出于涎腺本身的輪廓(病例4向皮膚表面明顯突起,病例5向深部突破腮腺深葉輪廓)。
討 論
上皮-肌上皮癌最常見于腮腺,其次是下頜下腺,偶見于口腔和鼻腔的小唾液腺,罕見于涎腺以外的組織器官。該腫瘤在性別方面無明顯差異,好發于老年人(60~70歲)[2]。如果發生在大唾液腺通常是單側,罕有雙側的病例報道。臨床上,與常見的涎腺惡性腫瘤的臨床表現(生長較快、多有疼痛癥狀,侵犯神經可有神經功能障礙)不同,該腫瘤通常表現為緩慢生長的無癥狀性腫塊,直徑一般約2~3 cm,也可更大;偶見被覆黏膜的潰瘍;很少出現局部疼痛或面神經麻痹。本文的5例患者均為中老年(>50歲),腫瘤初始大多生長緩慢,均無面神經功能損傷表現。
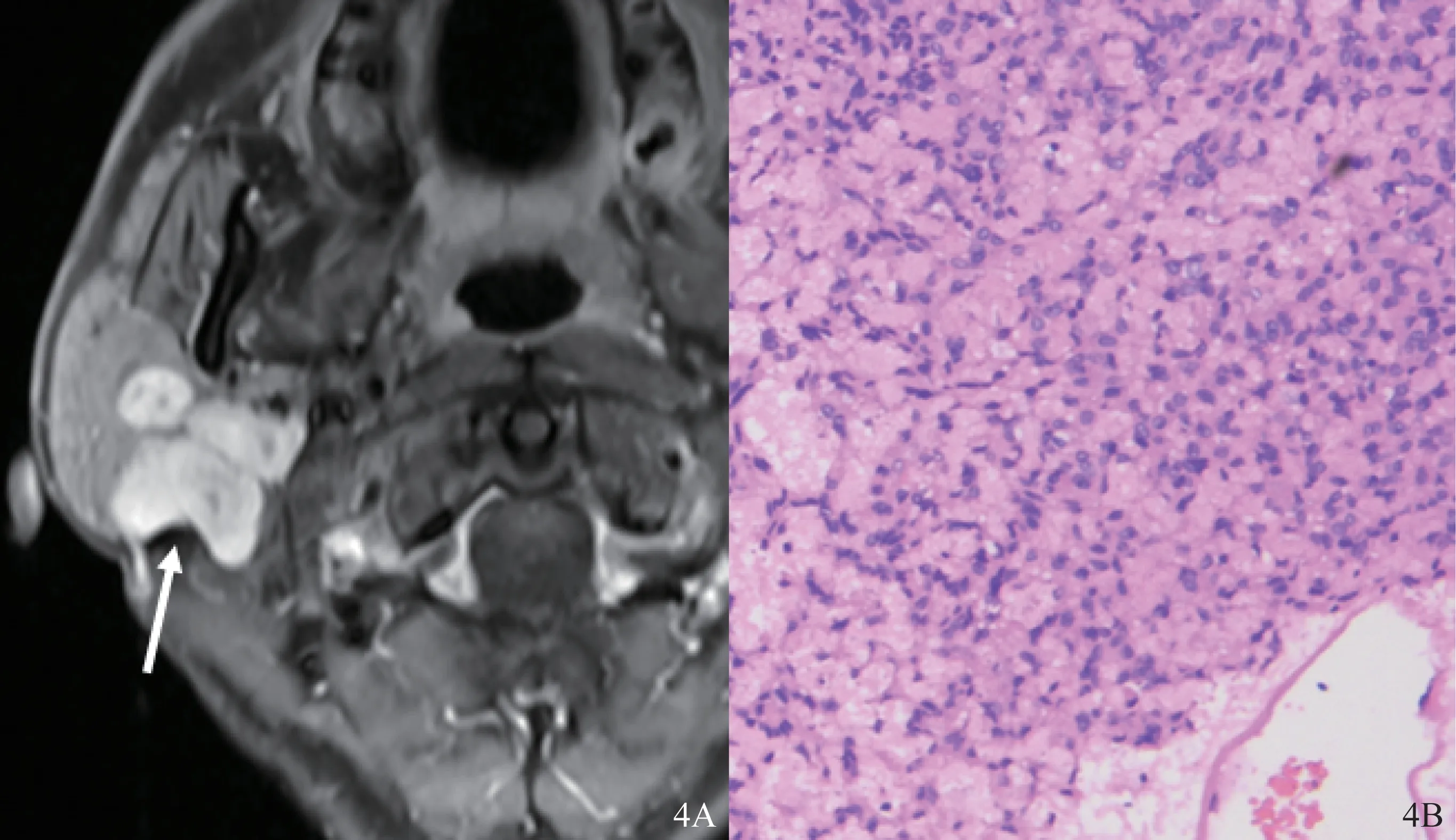
圖4 病例5(65歲男性,右側腮腺上皮-肌上皮癌)MRI影像和HE染色結果
該腫瘤的影像表現在既往文獻中僅少數個案報道中有描述。胡勝利等[3]報道1例左側腮腺上皮-肌上皮癌的CT表現,腫瘤與肌肉密度一致(47~50 HU),增強后呈明顯持續強化(74~104 HU),內見小圓形低密度無強化區。杜奕等[4]報道左側腮腺上皮-肌上皮癌1例,CT平掃呈類圓形不均勻高低密度,增強后邊緣環形強化,內部可見多房分隔。劉灶松等[5]報道1例發生于肺部的上皮-肌上皮癌,在CT上呈軟組織腫塊,內部可見點狀鈣化灶,腫塊呈不均勻強化。最近,Inan等[6]報道的1例左側腮腺上皮-肌上皮癌,表現為邊界清晰的分葉狀腫塊,T1WI低信號、T2WI高信號。本組影像學征象:發生于單側大涎腺的類圓形/分葉狀占位,邊界較清晰,CT呈軟組織密度(高于正常唾液腺密度),MRI的T2WI多呈不均勻稍高信號、T1WI呈等信號,增強后腫瘤的實性部分均有較明顯的強化。
上皮-肌上皮癌的準確診斷須依靠病理檢查,相關報道在病理學方面的研究較多、也較深入。在大體病理上,腫瘤呈邊界清楚的、多結節狀的白色腫塊,多數邊界清楚,少數邊界模糊,浸潤性生長模式僅占12%,且肉眼很難識別腫瘤浸潤。絕大多數呈實性,少數呈囊性伴內生的乳頭狀突起。鏡下,腫瘤呈多小腺管的生長模式,小腺管間為透明基質分隔。小腺管顯示典型的雙層細胞排列,內層為導管上皮細胞,外層為肌上皮細胞,兩者的比例可有不同。導管的腔隙中含有嗜酸性、過碘酸-希夫(PAS)染色陽性和黏蛋白胭脂紅染色陰性的物質。導管上皮細胞呈立方形或圓柱形,胞質呈淡嗜酸性;肌上皮細胞呈多邊形或梭形,胞質透明、富含糖原。通常腫瘤細胞的細胞學異型性較輕,核分裂少見。免疫組織化學染色可進一步明確上皮-肌上皮癌的雙相模式。導管上皮細胞的上皮膜抗原和細胞角蛋白(CAM5.2)染色強陽性。肌上皮細胞對肌上皮標志物呈不同程度的陽性,包括波形蛋白、平滑肌肌動蛋白(SMA)、肌肉特異性肌動蛋白(MSA)、S100、平滑肌肌球蛋白重鏈、鈣調節蛋白和p63[7]。本組在病理表現方面,4例腫瘤的實性部分質中/硬、切面呈灰白色,與既往文獻報道相似;1例(病例5)腫瘤質軟、呈灰紅色,可能與其多發小囊變和間質大量玻璃樣變有關。另外,病例5鏡下未見經典的雙層腺管樣結構,其免疫組化染色出現腺上皮和肌上皮同時表達,可說明是上皮-肌上皮腫瘤,至于良惡性,單從形態無法區分,而要根據生長方式,這例有浸潤生長,故考慮是癌。
涎腺上皮-肌上皮癌通常預后較其他常見的涎腺惡性腫瘤好,淋巴結和遠處轉移率低[8],有研究[9]報道其5年、10年和20年的總體生存率分別為72.7%、59.5%和38.3%,平均生存時間為165.5個月。起源于小涎腺的肌上皮癌和Ki-67標記的低增殖指數提示患者預后良好[10]。與高復發率相關的病理特征有手術切緣陽性、小葉內壞死、無包膜(浸潤性邊緣)、細胞間變>20%、血管淋巴管浸潤和神經周圍浸潤。其他與預后不良相關的形態學特征還包括體積較大(>4 cm)、實性生長模式、有絲分裂指數高、DNA異倍性。目前,對于涎腺上皮-肌上皮癌的完全性手術切除(切緣陰性)是首選的治療方式,但對其最佳治療方案尚無共識,輔助放療和/或化療的療效尚不清楚。
綜上,涎腺上皮-肌上皮癌的影像學表現有一定特點、但不特異,術前診斷困難,確診需要病理檢查(尤其是免疫組化檢測),能完整手術切除的病例預后較好。未來需要進一步積累病例和獲取長期、規范的隨訪資料以及開展深入的基因研究[11]來闡明其病理生理學的發生、發展和預后。

