ADC值與rADC值在不同病理類型子宮平滑肌瘤中的診斷價值
鄭曉婷 孫 莉 孫 昂 何光武
子宮平滑肌瘤是平滑肌細胞增生而形成的實性腫塊,其發病率較高,約占育齡婦女的20%~25%,其中40~50歲婦女高達60.0%[1]。MRI在盆腔腫瘤性病變診斷中的應用逐漸增加,然而對不同病理類型平滑肌瘤的鑒別存在一定的局限性[2],彌散加權成像(diffusion weighted imaging,DWI)是建立在水分子布朗運動理論基礎之上的MRI技術,可以反映組織內水分子的彌散運動,基于DWI獲得的表觀彌散系數(apparent diffusion coefficient,ADC)通過對水分子彌散的定量分析間接反映組織的變化和內部特征[3],能更準確評價病變的彌散受限程度。DWI已在子宮及卵巢良惡性病變的鑒別中獲得較為理想的診斷效果[4-7],但在不同病理類型子宮平滑肌瘤的鑒別中研究較少。本研究通過分析子宮平滑肌瘤相比于閉孔內肌的相對表觀彌散系數(rADC)值,比較其與ADC值鑒別不同病理類型子宮平滑肌瘤的診斷效能,旨在為進一步鑒別不同病理類型子宮平滑肌瘤提供參考依據。
方 法
1.研究對象
回顧分析2018年4月至2020年4月在我院經手術病理證實的60例子宮平滑肌瘤,按不同病理類型分為普通組(37例)、富細胞組(8例)、變性組(15例,包括間質水腫、囊變3例,玻璃樣變3例,出血壞死9例)。患者年齡35~58歲,平均 (44.7±5.8)歲。納入標準:①病灶直徑>1 cm;②病理組織學證實子宮平滑肌瘤類型;③在術前行MRI及DWI掃描。排除標準:①病灶直徑<1 cm;②患者術前行高強度超聲聚焦等相關治療;③無病理結果者。
2.掃描方法
采用德國Siemens Skyra 3.0T MR掃描儀,腹部相控陣線圈,頭先進仰臥位掃描。常規MRI序列:T1加權成像(WI)軸位,重復時間(TR)600 ms,回波時間(TE)12 ms,矩陣346×384,視野360 mm×360 mm,層厚6 mm,層間距1.8 mm;T2WI壓脂軸位,TR 3 400 ms,TE 86 ms,矩陣180×320,視野380 mm×285 mm,層厚6 mm,層間距1.8 mm;T2WI壓脂矢狀位,TR 4 000 ms,TE 67 ms,矩陣256×320,視野260 mm×260 mm,層厚5 mm,層間距1.5 mm。RESOLVE-DWI序列,TR 5 700 ms,TE 55 ms,矩陣88×134,視野420 mm×275 mm,層厚5 mm,層間距1.0 mm,b=0、800 s/mm2,分段讀出次數4,RESOLVE序列采集時間129 s。
3.圖像分析
利用SYNGO.VIA VB10B后處理軟件生成的ADC圖勾畫病灶范圍獲得ADC值。取b值為800 s/mm2,結合T2WI壓脂序列進行定位,在病灶信號均勻的區域手工繪制圓形感興趣區(ROI),范圍略小于病灶以減少鄰近組織對ADC值的影響,測量時盡量避開囊變、壞死、出血及偽影干擾區域,測量3次并取平均值;同時選擇兩側閉孔內肌面積最大的區域測量ADC值,同樣測量3次并取平均值。rADC計算公式:rADC=ADC病灶/ADC閉孔內肌。對不同病理類型子宮平滑肌瘤之間的ADC值和rADC值進行比較和分析。
4.統計學分析
采用SPSS 24.0軟件進行統計分析,所得ADC值及rADC值進行正態檢驗,計量資料采用均數±標準差(xˉ±s)表示,多組間ADC值及rADC值比較采用單因素方差分析(one-way ANOVA),組間兩兩比較采用LSD檢驗,以P<0.05為差異有統計學意義。繪制受試者操作特征(ROC)曲線,計算ADC值及rADC值在診斷不同病理類型子宮平滑肌瘤的靈敏度、特異度,根據ROC曲線下面積(AUC)評價ADC值及rADC值鑒別不同病理類型子宮平滑肌瘤的診斷效能。
結 果
1.ADC值與r ADC值分析
不同病理類型子宮平滑肌瘤ADC值與rADC值組間比較差異具有統計學意義(P<0.05),詳見表1。其中變性組ADC值分別為:間質水腫、囊變(1.343±0.077) ×10-3mm2/s, 玻璃樣變 (1.176±0.076) ×10-3mm2/s, 出 血 壞 死 (1.185±0.089) ×10-3mm2/s;變性組rADC值分別為:間質水腫、囊變0.873±0.047, 玻 璃 樣 變0.817±0.035, 出 血 壞 死0.784±0.104。富細胞組子宮平滑肌瘤的ADC值與rADC值均低于變性組子宮平滑肌瘤,差異均具有統計學意義(P<0.05),而與普通組子宮平滑肌瘤的ADC值、rADC值差異均無統計學意義(P>0.05)。普通組子宮平滑肌瘤的ADC值與rADC值均低于變性組子宮平滑肌瘤,差異均具有統計學意義(P<0.05)。3種病理類型子宮平滑肌瘤的DWI和ADC圖見圖1。
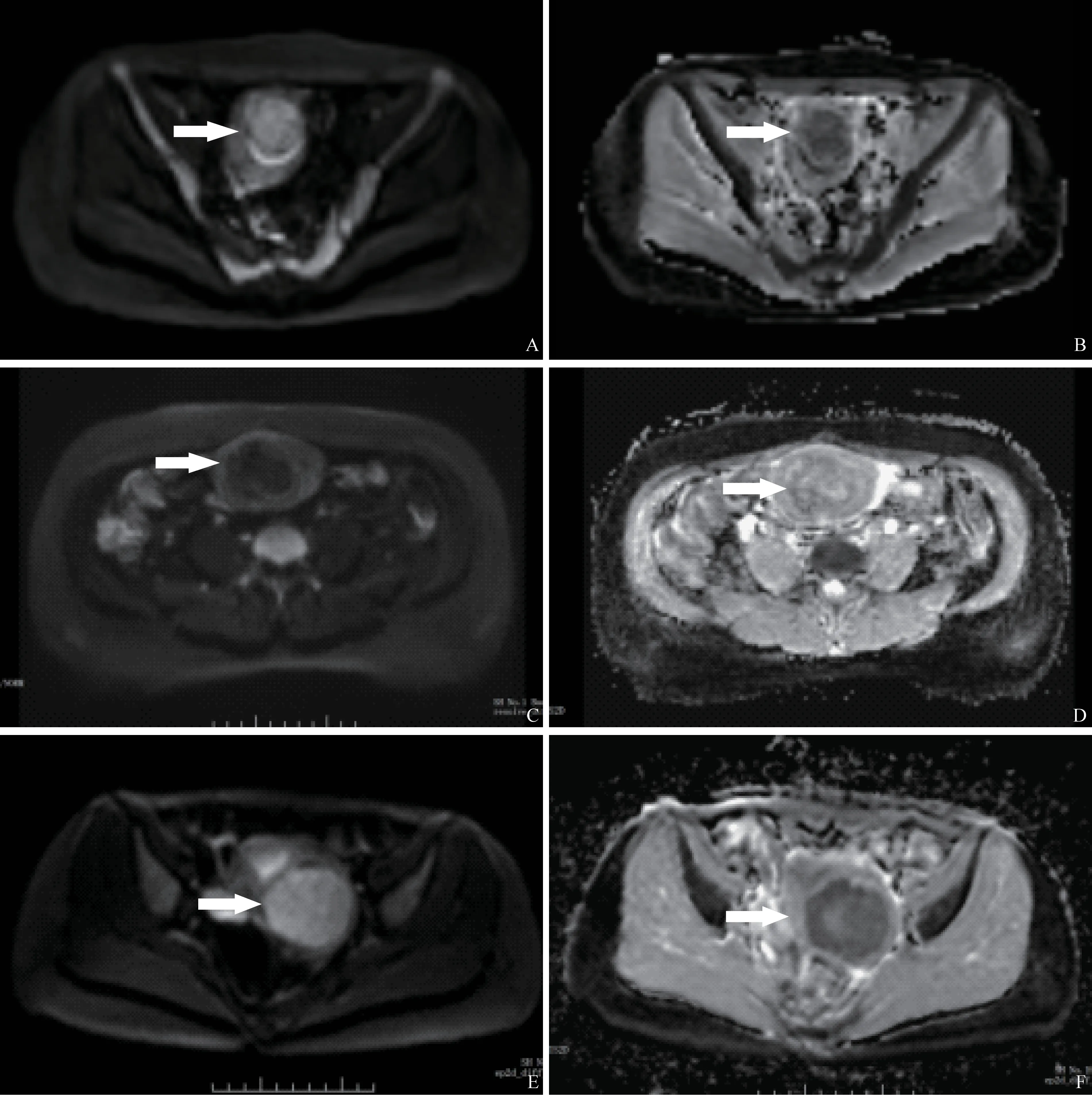
圖1 不同病理類型子宮平滑肌瘤DWI與ADC圖
2.ROC曲線分析
ADC值與rADC值鑒別診斷不同病理類型子宮平滑肌瘤的效能見表2。ADC值鑒別不同病理類型子宮平滑肌瘤的AUC(0.615、0.859、0.917)均較rADC值(0.527、0.785、0.838)高。
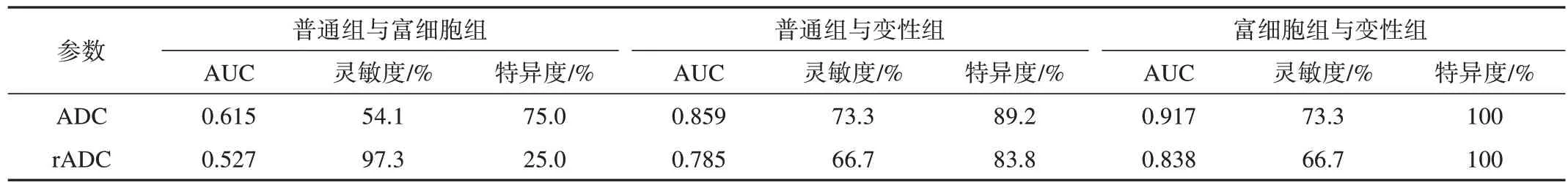
表2 ADC值與r ADC值鑒別診斷不同病理類型子宮平滑肌瘤的效能
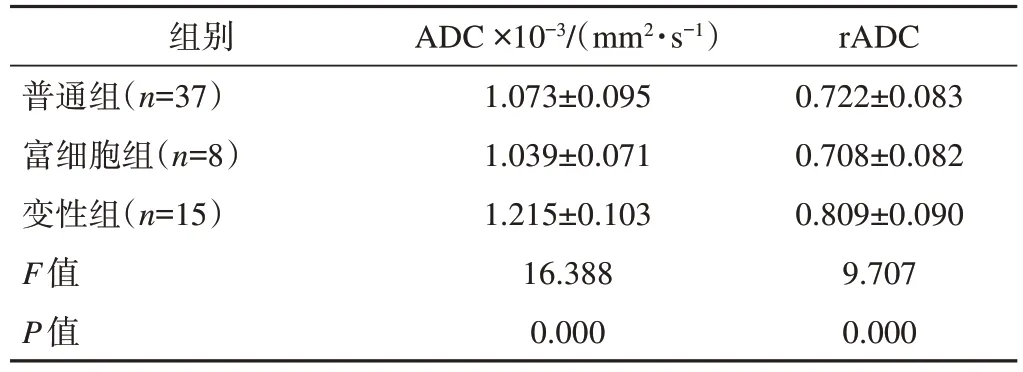
表1 不同病理類型子宮平滑肌瘤ADC與r ADC值xˉ±s
討 論
子宮平滑肌瘤是女性子宮最常見的良性病變,不同病理類型肌瘤選擇的治療方案有所不同:高強度聚焦超聲(high-intensity focused ultrasound,HIFU)治療普通型子宮平滑肌瘤易于富細胞型子宮平滑肌瘤[8];HIFU技術和子宮動脈栓塞術(uterine artery embolization,UAE)對退變型子宮平滑肌瘤療效不佳[9];Yamashita等[10]研究發現促性腺激素釋放激素類似物對富細胞型肌瘤有明顯作用,對變性及普通未變性肌瘤效果欠佳。因此,在積極治療前提高MRI診斷準確性對臨床治療方案的選擇具有重要輔助作用。
子宮平滑肌瘤是平滑肌細胞排列和聚集紊亂的腫瘤,由于肌瘤中細胞密度增高、細胞外體積減少,導致彌散受限,ADC值降低。Yang等[11]研究結果顯示子宮平滑肌瘤的ADC值明顯低于正常子宮肌層,有研究[12]認為子宮平滑肌瘤ADC值降低的原因是細胞毒性水腫,這種類型的水腫是由細胞膜的各種離子泵(如Na/K-ATPase)失效引起的,這導致了離子梯度的失衡并使水從細胞外空間到細胞內的凈流入,在細胞內水的流動性是相對有限的,這一限制導致了ADC值的降低。不同病理類型的平滑肌瘤在T2加權像上具有相似的信號特征,但ADC值有所不同。本研究中變性組子宮平滑肌瘤的ADC值高于普通組與富細胞組,差異具有統計學意義。變性肌瘤為普通肌瘤中出現廣泛的退行性改變,如玻璃樣變性、黏液樣變性、水腫、囊樣變性和出血變性,其中間質水腫、囊變型肌瘤的ADC值高于其他變性類型,原因為水腫樣變性擴大了細胞外的間隙[13],水腫區游離水增加,彌散限制減小,導致ADC值增高,此結果與楊笛等[14]的研究結果一致。但是本研究富細胞組子宮平滑肌瘤的ADC值與普通組子宮平滑肌瘤的差異無統計學意義,這與楊笛[14]等的研究結果有所不同,該作者提出富細胞型肌瘤ADC值低于普通平滑肌瘤是因為其平滑肌細胞束豐富、排列緊密導致細胞外間隙變窄,水分子彌散受限。而本研究中富細胞組與普通組的ADC值有部分重疊,難以鑒別這兩型肌瘤,結果不同的原因可能是樣本的差異性、掃描儀器的不同,也有可能是本研究中富細胞組的樣本量比較少,總之單一地從水分子運動受限鑒別這兩型子宮平滑肌瘤存在局限性。
ADC值在測量時受到諸多因素影響,除了病灶內水的黏滯度、細胞膜通透性、溫度等生理因素外,還包括所用線圈、場強等外在因素的影響[15-16],因此有些學者應用標準化的ADC值來控制這種個體差異,即rADC值,計算公式為ADC病灶/ADC參比部位。本組研究采用閉孔內肌作為參比部位,結果顯示不同病理類型子宮平滑肌瘤的rADC值統計分析結果與ADC值同步,在ROC線分析中,ADC值鑒別不同病理類型子宮平滑肌瘤的AUC(0.615、0.859、0.917)均較rADC值(0.527、0.785、0.838)高,ADC值的診斷效能更佳。因此,ADC值、rADC值在不同病理類型肌瘤中的鑒別均有一定的作用,但還是以ADC值為主要鑒別手段。本研究選擇以閉孔內肌為參比部位主要原因是其位置相對固定,不易受病灶累及,而正常子宮肌層易受月經周期變化及激素水平的影響,降低結果的可信度。
本研究存在一定的局限性:不同病理類型子宮平滑肌瘤樣本量差異較大,尤其是富細胞組子宮平滑肌瘤樣本量較小,所以其與普通型子宮平滑肌瘤的ADC值與rADC值差異還需進一步擴大樣本量進行探討;本研究變性組樣本量較少,缺少黏液樣變性病例,未對不同變性類型子宮平滑肌瘤和普通組、富細胞組的ADC值和rADC值的鑒別進一步分析;本研究僅選擇b=800 s/mm2進行研究,而在多b值條件下ADC值及rADC值對于不同病理類型的鑒別診斷價值有待于進一步研究。
DWI作為觀察病灶內水分子布朗運動的無創檢查方法,除了常規的MR成像,其量化的ADC值還可為不同病理類型子宮平滑肌瘤的進一步鑒別提供重要參考依據。本研究中rADC值并未表現出更高的診斷效能,還需要進一步擴大樣本量或改變參比部位探討其在鑒別不同病理類型子宮平滑肌瘤中的應用價值。

