耳鼻喉術后并發感染患者機體免疫功能狀態研究
屠靖靖,王 林,夏貴華
(寧波北侖人民醫院 耳鼻咽喉科,浙江 寧波 315800)
耳鼻喉外科手術是臨床耳鼻喉相關疾病治療的常用手段之一,而與其他外科手術一樣,手術本身在免除患者疾病痛苦的同時也增加了患者遭受感染的風險[1]。隨著目前醫學觀念與醫療衛生水平的不斷改善,有效控制耳鼻喉科術后感染已經成為治療成功與否的重要判斷標準之一[2-3]。術后感染的發生不僅增加患者的痛苦,也導致患者治療費用的增加,在一定程度上降低患者生活質量,甚至可危及患者生命健康[4]。手術創傷可在一定程度上引起機體免疫抑制,其抑制程度與手術應激的嚴重程度密切相關[5]。本研究探討耳鼻喉術后并發感染對機體免疫功能及Th1/Th2免疫平衡的影響,以了解患者術后感染機制。
1 資料與方法
1.1 臨床資料 選擇2016年1月—2019年1月在寧波北侖人民醫院耳鼻喉科行手術治療的術后發生感染患者32例作為感染組,并隨機抽取同期手術治療而未發生術后感染的患者50例作為未感染組。患者術前均無免疫抑制性疾病,無合并肝、腎功能損害,符合手術條件,術后感染診斷參照《醫院感染診斷標準》。2組患者臨床資料差異均無統計學意義(P>0.05),見表1。本研究經醫院倫理委員會批準同意。

表1 兩組患者臨床資料比較Table 1 Comparison of clinical data between two groups
1.2 觀察指標 ①記錄感染患者的感染部位。②術后3 d分別檢測2組患者細胞免疫功能、Th1/Th2免疫平衡以及血清干擾素-γ(INF-γ)、白細胞介素-10(IL-10)。抽取患者外周靜脈血,采用流式細胞儀技術檢測外周血細胞免疫功能,包括CD3+、CD4+、CD8+以及NK細胞百分比;并采用流式細胞儀技術檢測外周血Th1、Th2細胞百分比;分離血清后,采用酶聯免疫吸附法(ELISA)檢測患者血清INF-γ以及IL-10水平。
1.3 統計學分析 應用SPSS 25.0統計學軟件進行數據分析。正態計量數據用“Mean±SD”表示,組間比較采用t檢驗;計數資料采用例數或百分比表示,兩樣本率的比較采用χ2檢驗或Fisher確切概率法。P<0.05為差異有統計學意義。
2 結果
2.1 術后感染發生部位 32例術后感染患者中,呼吸道感染14例(占43.75%)、胃腸道感染9例(占28.13%)、泌尿道感染5例(占15.63%)、其他部位感染4例(占12.50%),發生感染平均時間為術后(2.02±0.71)d。
2.2 感染組與未感染組免疫功能比較 感染組患者CD3+、CD4+、CD4+/CD8+以及NK細胞百分比均低于未感染組,差異有統計學意義(P<0.05),見表2。
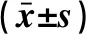
表2 感染組與未感染組患者免疫功能比較Table 2 Comparison of immune function between infected group and uninfected group
2.3 感染組與未感染組Th1/Th2免疫平衡比較 感染組患者Th1細胞百分比以及Th1/Th2比值明顯低于未感染組,而Th2細胞百分比明顯高于未感染組,差異有統計學意義(P<0.05),見表3。
2.4 感染組與未感染組患者INF-γ、IL-10水平比較 感染組患者INF-γ、INF-γ/IL-10水平顯著低于未感染組(P<0.05),IL-10水平顯著高于未感染組,差異有統計學意義(P<0.05),見表4。

表4 感染組與未感染組患者INF-γ、IL-10水平比較Table 4 Comparison of INF-γ and IL-10 levels between infected and uninfected groups
3 討論
耳鼻喉手術是治療耳鼻喉疾病的主要手段,然而與眾多其他臨床手術一樣,耳鼻喉手術患者術后感染也是困擾臨床的一大難題[6]。術后感染發生后,甚至可引發膿毒癥等嚴重感染而威脅患者生命安全。相關研究報道顯示[7],手術持續時間長、住院治療時間長、患者自身狀況差等因素均可導致患者術后感染風險的增加。
T淋巴細胞為人體免疫調節的重要活性細胞,其中CD3+可識別抗原,CD4+有助于B細胞產生抗體,CD8+則對抗體的產生起抑制作用[7]。免疫球蛋白IgA、IgM、IgG可識別B細胞相關抗原,從而促進細胞與病原體結合[8]。本研究分析術后3 d感染組與未感染組患者細胞免疫功能的影響,結果顯示,感染組患者CD3+、CD4+、CD4+/CD8+以及NK細胞百分比均顯著低于未感染組,提示:對于感染患者而言,其細胞免疫功能抑制更為明顯,與相關研究結果類似[9-11]。可見,手術創傷可導致患者機體免疫的下降,術后易發生感染,而出現術后感染的患者則進一步影響機體免疫功能。
學者研究顯示[12-14],輔助性T細胞按照產生細胞因子的不同分為Th1以及Th2兩個細胞亞群,其中Th1細胞主要產生IFN-γ、TNF-α、IL-12等細胞因子而參與機體的細胞免疫,Th2細胞則主要分泌IL-4、IL-6以及IL-10等細胞因子而調節體液免疫。研究顯示,手術、創傷等應激可導致Th1、Th2細胞平衡被破壞,機體出現以Th2細胞為優勢的克隆轉換,而Th1型細胞因子分泌受到抑制,則導致機體出現抗炎性細胞因子占優勢的免疫抑制反應[15-16]。本研究結果顯示,感染組患者Th1細胞百分比、Th1/Th2比值及INF-γ、INF-γ/IL-10水平明顯低于未感染組,而Th2細胞百分比、IL-10水平明顯高于未感染組。提示術后感染的發生可導致機體免疫功能出現紊亂,表現為Th1誘導細胞免疫功能降低以及Th2誘導反應的增加,與學者相關研究報道結果類似[17]。
綜上所述,耳鼻喉手術患者術后感染可導致患者機體免疫功能紊亂,主要表現為Th1誘導細胞免疫功能降低以及Th2誘導反應的增加。

