胰島素強化治療聯(lián)合沙格列汀對2型糖尿病患者血糖波動的影響
李秀蘭,李紅梅
血糖波動與糖尿病微血管、大血管并發(fā)癥及死亡率呈正相關(guān)性,與2型糖尿病(T2DM)患者死亡風(fēng)險增加呈獨立相關(guān)性[1]。胰島素強化治療(IIT)可以更好地模擬胰島素在體內(nèi)的生理分泌曲線,但其在治療過程中較高的低血糖發(fā)生率影響T2DM慢性并發(fā)癥的發(fā)生發(fā)展,并有可能促使患者血糖水平波動更大,使患者胰島細胞進一步惡化[2]。沙格列汀是高度選擇性的二肽基肽酶-4抑制劑之一,通過其雙向調(diào)節(jié)作用可以降低患者血糖波動幅度[3],以期預(yù)防或延緩遠期并發(fā)癥的發(fā)生、發(fā)展。本研究旨在通過將兩種降糖方式聯(lián)合利用簡便的自我血糖監(jiān)測探討其對T2DM患者血糖波動的影響,同時觀察聯(lián)合治療方式的臨床效果。
1 資料與方法
1.1 一般資料:選取2019年1月-2020年12月在寧夏回族自治區(qū)人民醫(yī)院收治的餐后血糖波動幅度(PPGE)>2.2 mmol/L、病程>5年的T2DM患者200例為研究對象。根據(jù)就診順序隨機分為對照組100例,觀察組100例,剔除12例(對照組失訪2例,中途退出3例;觀察組退出1例,資料不完整6例)。符合標準的患者188例,對照組95例,男42例,女53例,年齡(58.66±9.27)歲,病程(13.69±6.10)年;觀察組93例,男35例,女58例,年齡(57.76±9.50)歲,病程(11.99±6.22)年。2組患者一般資料比較差異無統(tǒng)計學(xué)意義(P>0.05),具有可比性。研究通過本院倫理委員會同意,患者均簽署知情同意書。納入標準:①符合糖尿病診斷標準[4]。②年齡18~80歲,病程>5年。③未曾使用過二肽基肽酶-4(DPP-4)抑制劑、胰高血糖素樣肽-1(GLP-1)受體激動劑、鈉-葡萄糖協(xié)同轉(zhuǎn)運蛋白-2(SGLT-2)抑制劑治療。④多種口服藥物聯(lián)合治療3個月以上且血糖仍明顯升高[(糖化血紅蛋白:HbA1C]>9%、PPGE>2.2 mmol/L且最大血糖波動幅度(LAGE)>4.4 mmol/。治療前2組患者基線資料比較差異無統(tǒng)計學(xué)意義(P>0.05),見表1。排除標準:①患有消化道疾病、禁食、糖尿病酮癥酸中毒、孕期婦女及未成年患者;②表現(xiàn)重度營養(yǎng)不良、中度及重度貧血、創(chuàng)傷、嚴重感染者;③其他特殊類型糖尿病及1型糖尿病患者;④肝腎臟功能損傷、心力衰竭者;⑤使用過影響代謝的藥物、DPP-4抑制劑的或SGLT-2受體抑制劑或GLP-1受體激動劑者;⑥治療過程中隨訪失聯(lián)、因各種原因放棄或退出治療者。
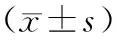
表1 2組患者基線資料比較
1.2 方法
1.2.1 基本資料收集:以問診的方式掌握患者的基本情況,包括患者出生年月、性別、患病時間、最近使用藥物情況、有無糖尿病家族病史等。測量身高、體質(zhì)量,計算體質(zhì)量指數(shù)[BMI=體質(zhì)量(kg)/身高2(m2)]。
1.2.2 檢測方法:①HbA1C采用Bio-Rad 糖化血紅蛋白試劑盒,使用伯樂VARIANT II測定儀監(jiān)測;②隨機血糖使用西門子BM2400型開放式全自動生化分析儀,采用科華生物工程葡萄糖試劑盒(己糖激酶法)檢測;③指尖血糖采用雅培血糖儀(葡萄糖脫氫酶法)進行檢測;④胰島素及C肽[空腹血清C肽(FCP);餐后2 hC肽(2 hCP)]采用ADVIA CentaurR XP型全自動化學(xué)發(fā)光免疫分析儀使用化學(xué)發(fā)光法測定。
1.2.3 計算方法
1.2.3.1 血糖波動指標:①PPGE等于2 hPG與其相對應(yīng)FPG差值絕對值的平均值。②LAGE為日內(nèi)最大和最小血糖值之差。③SDBG為1 d內(nèi)多點血糖標準差,等于血糖值減去血糖平均數(shù)的和除以總血糖數(shù)減一,再開方。
1.2.3.2 胰島β細胞功能指數(shù):H0MA-β=(20×Fins)/(FPG-3.5));胰島素抵抗指數(shù):H0MA-IR=(FPG×Fins)/22.5;Fins(空腹胰島素:mU/mL),F(xiàn)PG(空腹血糖:mmoL/L)。
1.2.4 評估方法:低血糖,血糖≤3.9 mmoL/L,伴隨或者不伴有心慌、出汗、手抖等癥狀,但服糖后患者癥狀迅速緩解。低血糖程度定義:出現(xiàn)自主神經(jīng)癥狀,患者可自行處理者為輕度;出現(xiàn)自主神經(jīng)癥狀和神經(jīng)性低血糖癥狀,患者可自行處理者為中度;血糖濃度<2.8 mmol/L,可能出現(xiàn)意識喪失,需要他人協(xié)助治療等為重度[5]。
1.2.5 治療方法:在常規(guī)飲食、運動及健康教育基礎(chǔ)上,所有符合標準的患者均暫停原口服藥物治療方案,對照組予以基礎(chǔ)—餐時胰島素注射方案,即3餐前皮下注射賴脯胰島素注射液(國藥準字:J20100005)及睡前皮下注射甘精胰島素(國藥準字:J20140052),根據(jù)指南設(shè)定初始劑量及調(diào)整劑量。沙格列汀(國藥準字:J20160069),5 mg口服,每日1次。
1.2.6 血糖波動監(jiān)測方法:血糖波動指高峰血糖水平和低谷血糖水平之間變化的一種不穩(wěn)定狀態(tài),包括長期血糖波動(即HbA1C變異性)和短期血糖波動(日內(nèi)血糖波動)。本研究血糖監(jiān)測方法采用自我血糖監(jiān)測(SMBG)“7點”血糖,即3餐前、后及睡前血糖[5]。

2 結(jié)果
2.1 2組患者治療后各觀察指標比較:2組患者治療后FPG、2 hPG、PPGE、LAGE、SDBG、HbAlc、FCP、2 hCP、H0MA-β、H0MA-IR差異有統(tǒng)計學(xué)意義,F(xiàn)PG、2 hPG、PPGE、LAGE、SDBG、HbAlC、H0MA-IR較對照組降低,F(xiàn)CP、2 hCP、H0MA-β高于對照組(P<0.05),見表2。
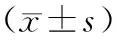
表2 2組患者治療后各觀察指標比較
2.2 2組患者安全性比較:對照組低血糖發(fā)生12例(12.63%),觀察組發(fā)生10例(10.75%),2組比較差異無統(tǒng)計學(xué)意義(P>0.05)。另外,治療期間2組患者均無嚴重心血管事件發(fā)生。
3 討論
血糖控制不僅要考慮數(shù)量同時還要考慮質(zhì)量,F(xiàn)PG、2 hPG及HbA1C是通過數(shù)量來評估血糖是否達標。血糖波動評價血糖控制質(zhì)量,是評估血糖控制的4個維度之一,控制血糖水平幅度在一定范圍內(nèi),可以減緩短期血糖波動[6]。我國作為2型糖尿病患病人數(shù)較多的國家之一,其血糖波動的控制及并發(fā)癥的診斷和治療占用了大量的醫(yī)療資源,對國家經(jīng)濟也造成了一定的影響。
在口服傳統(tǒng)降糖藥物、健康教育及運動治療基礎(chǔ)上,建議使用胰島素治療來控制住院患者的血糖水平[7]。IIT降糖過程中低血糖發(fā)生率較高,隨著時間推移可能導(dǎo)致T2DM患者慢性并發(fā)癥發(fā)生發(fā)展,并促使血糖水平波動,長此以往有可能促使胰島細胞功能進展。沙格列汀作為DPP-4抑制劑之一,在促使胰島β細胞增加胰島素分泌的同時,控制胰島α細胞降低胰高血糖素敏感性即減少胰高血糖素的分泌,使血糖呈現(xiàn)一種平穩(wěn)狀態(tài),而且還增加胰島β細胞增殖,在一定程度上能保護胰島β細胞功能[8]。
胰島素強化治療通過降低胰高血糖素血癥和胰島素抵抗,進而降低血糖波動范圍[9]。研究表明,沙格列汀可以促進胰島β細胞增殖,從而使胰島細胞功能得到改善[10]。本研究將2組患者治療后各觀察指標進行比較,探討2種治療方式對患者血糖尤其短期血糖波動幅度及胰島細胞功能的影響,結(jié)果顯示治療后FPG、2 hPG、PPGE、LAGE、SDBG、HbA1C、FCP、2 hCP、H0MA-β、H0MA-IR差異有統(tǒng)計學(xué)意義(P<0.05),且觀察組FPG、2 hPG、PPGE、LAGE、SDBG、HbA1C、H0MA-IR較對照組呈降低趨勢,F(xiàn)CP、2 hCP及H0MA-IR較對照組升高;FPG是2 hPG升高的基礎(chǔ),且FPG、2 hPG共同作用于PPGE、LAGE、SDBG、HbA1C,觀察組在降低血糖時一定程度降低了血糖波動水平,同時增加了胰島素分泌,在一定程度上減緩了胰島素抵抗、改善了胰島細胞功能。
研究表明沙格列汀治療可有效控制患者低血糖發(fā)生率[11]。本研究結(jié)果發(fā)現(xiàn),治療后2組患者低血糖差異無顯著性(P>0.05);雖然聯(lián)合治療后沒有減少低血糖發(fā)生,從另一個角度,觀察組也沒有增加發(fā)生低血糖的風(fēng)險,認為對低血糖呈中性,在一定程度上保證了治療的安全性。
通過對2組患者2型糖尿病患者觀察指標比較,發(fā)現(xiàn)胰島素強化治療聯(lián)合沙格列汀不僅可以降低患者血糖及長期血糖波動水平,也能減少短期血糖波動水平,同時可以保護胰島β細胞,且對低血糖呈中性。所以對于長病程、血糖波動大的T2DM患者,胰島素強化聯(lián)合沙格列汀降糖治療是一種更加有吸引力的選擇。

