外周血單個核細胞EBV-DNA在非霍奇金淋巴瘤預后監測中的臨床應用價值*
張揚 戴春陽 華艷 陳少華 陳兆武 李明
非霍奇金淋巴瘤(Non-Hodgkin’s lymphoma,NHL)是常見的來源于淋巴細胞的血液系統惡性腫瘤,病變主要發生在淋巴結、脾臟、胸腺等淋巴器官,也可以發生在淋巴結外的淋巴組織。NHL在我國發病率超過所有淋巴瘤的80%,發病率和死亡率呈逐年上升趨勢。NHL患者常有無痛性進行性淋巴結腫大的共同臨床特點,但在不同的病理類型、受侵犯的部位和侵襲程度等方面又有很大差異[1]。目前導致NHL發病率增高的原因尚不清楚,通常認為是免疫功能、病毒感染、細菌感染、遺傳因素、化學物質等多種因素共同作用的結果。
近年來一些研究發現,NHL的發生與EB病毒(Epstein-Barr virs,EBV)的感染有著密切的關系[2],為了進一步探討EBV在NHL患者中的臨床意義,本研究采用熒光定量聚合酶鏈反應(Polymerase Chain Reaction,PCR)檢測421例NHL患者外周血單個核細胞中EBV-DNA載量,分析在不同性別、年齡、病理類型、臨床分期、淋巴瘤B癥狀和不同預后等因素中的EBV感染差異,比較EBV感染者和EBV未感染者各項臨床指標的差異,并隨訪97例接受治療的NHL患者,以期探討EBV-DNA在NHL患者預后監測中的臨床應用價值。
材料與方法
1 一般資料 選擇2017年4月~2020年9月期間,在中國科技大學附屬第一醫院西區(安徽省腫瘤醫院)住院治療的非霍奇金淋巴瘤患者421例,其中男性247例,女性174例,年齡13~89歲,平均年齡55.6(47.5,67.0)歲。本研究已通過倫理審查(倫理備案號:2021-JYK-01)。所有患者均經組織活檢病理學確診,組織病理分型參照2016年WHO制定的淋巴組織腫瘤分型標準[3],成熟B細胞來源淋巴瘤303例,包括彌漫性大B細胞淋巴瘤(Diffuse large B-cell lymphoma,DLBCL)199例,套細胞淋巴瘤(Mantle cell lymphoma,MCL)30例,慢性淋巴細胞白血病(Chronic lymphocytic leukemia,CLL)24例,濾泡性淋巴瘤(Follicular lymphoma,FL)20例,高級別B細胞淋巴瘤(High grade B-cell lymphoma,HGBL)14例,邊緣區淋巴瘤(Marginal zone lymphoma,MZL)10例,Burkitt淋巴瘤(Burkitt lymphoma,BL)6例。成熟T和NK細胞來源淋巴瘤118例,包括結外NK/T細胞淋巴瘤(Extranodal NK/T-cell lymphoma,ENKTL)50例,T細胞淋巴瘤(T-cell lymphoma,TCL)21例,外周T細胞淋巴瘤(Peripheral T-cell lymphoma,PTCL)20例,血管免疫母細胞性T細胞淋巴瘤(Angioimmunoblastic T-cell lymphoma,AICL)17例,間變性大細胞淋巴瘤(Anaplastic large cell lymphoma,ALCL)10例。臨床分期按照Ann Arbor改良分期法進行分類[4],臨床分期明確患者共330例,包括Ⅰ+Ⅱ期84例,Ⅲ期99例,Ⅳ期147例。根據患者是否有全身癥狀(B癥狀)分為A組和B組,患者有以下臨床表現之一時即有淋巴瘤B癥狀:①無感染原因的發熱(體溫>38℃)>3天;②盜汗;③6個月內體重下降>10%。
NHL的國際預后指數(international prognostic index,IPI)是將年齡大于60歲、分期為Ⅲ期或Ⅳ期、結外病變1處以上、需要臥床或生活需要別人照顧、血清乳酸脫氫酶(lactic dehydrogenase,LDH)升高5個預后不良因素綜合后對患者進行預后分級,分為低危(0~1分)、低中危(2分)、高中危(3分)、高危(4~5分)4類。對于年齡<60歲的患者,使用年齡調整的IPI(age adjusted international prognostic index,aa-IPI)進行預后分組,而近年多項研究表明美國國家綜合癌癥網絡IPI(National comprehensive cancer network,NCCN-IPI)評分系統能更有效的判斷預后[5]。因此綜合3種預后分層模型,對97例初診NHL患者進行預后分級,包括低危17例,低中危19例,高中危33例,高危28例,統計其初診未治療前和最近一次治療后EBV-DNA陽性率及載量差異。
將421例NHL患者按照EBV陰陽性分組,EBV陰性組245例,陽性組176例,比較兩組患者共計15項臨床指標差異,包括紅細胞總數(RBC)、血紅蛋白(Hgb)、白細胞總數(WBC)、血小板(PLT)、前白蛋白(PA)、白蛋白(ALB)、谷丙轉氨酶(ALT)、谷草轉氨酶(AST)、線粒體型天門冬氨酸氨基轉移酶同工酶(mAST)、堿性磷酸酶(ALP)、α-L-巖藻糖苷酶(AFU)、乳酸脫氫酶(LDH)、胱抑素蛋白酶抑制劑C(CysC)、視黃醇結合蛋白(RBP)、β2-微球蛋白(β2-MG)。
隨訪包括門診復查、電話隨訪以及再次入院治療等形式,治療結束后第一年每3個月復查一次,第二年每6個月復查一次,三年后每年復查一次,復查內容包括血常規、肝腎功能、LDH、β2微球蛋白以及其他輔助檢查,隨訪截止時間2020年9月30日,記錄患者疾病發展或者復發的日期,無進展生存期(Progression-Free-Survival,PFS)選擇疾病獲得完全緩解至疾病復發、進展或末次隨訪時間進行統計。對共計30項影響因素和臨床指標進行單因素及多因素預后分析,包括年齡、性別、病理類型、EBV陽性率、淋巴瘤B癥狀、RBC、Hgb、WBC、PLT、中性粒細胞絕對值、淋巴細胞絕對值、單核細胞絕對值、NLR、PLR、LMR、紅細胞體積分布寬度變異系數(Coefficient of variation in the width of erythrocyte volume distribution,RDW-CV)、紅細胞體積分布寬度標準差(Standard deviation of RBC volume distribution width,RDW-SD)、PA、ALB、ALT、AST、mAST、ALP、AFU、LDH、CysC、RBP、β2-微球蛋白、PNI和SII。其中LMR指的是外周血淋巴細胞絕對值計數(Absolute lymphocyte count,ALC)和單核細胞絕對值計數(Absolute monocyte count,AMC)的比值,NLR指的是外周血中性粒細胞絕對值計數和淋巴細胞絕對值計數的比值,PLR指的是血小板計數和淋巴細胞絕對值計數的比值。預后營養指數(PNI)=白蛋白+5×外周血淋巴細胞計數,系統性免疫炎癥指數(SII)=中性粒細胞計數×血小板計數/淋巴細胞計數。
2 方法
2.1 試劑與儀器:外周血單個核細胞EB-DNA載量PCR試劑盒(艾康生物技術有限公司,杭州),熒光定量PCR擴增儀為Roche Light Cycler 480(Roche公司,德國)。
2.2 標本采集:用乙二胺四乙酸二鉀(EDTA-K2)抗凝管采集患者外周靜脈血2 mL,采集后立即上下顛倒混勻5~8次后送檢。
2.3 EB-DNA檢測和陽性判斷標準:取混勻后抗凝外周靜脈血500 μL置于1.5 mL去酶離心管中,加入稀釋后的1 mL紅細胞裂解液(50倍稀釋),充分顛倒混勻后,室溫靜置5 min,隨后5 000 r/min離心5 min,小心棄去上清液;再加入500 μL稀釋后紅細胞裂解液,充分顛倒混勻,室溫靜置5 min后,5 000 r/min離心5 min,棄去上清液,小心留取管底沉淀。在沉淀中加入50 μL核酸提取液,混勻后渦旋振蕩,100℃干浴10 min,隨后12 000 r/min離心10 min,上清液即為DNA模板,可隨即進行PCR擴增。EB-DNA PCR反應體系共40 μL:35.6 μL mix反應混合液+0.4 μL Taq酶+4 μL DNA模板。擴增條件:95℃ 5 min →[94℃ 15 s → 60℃ 30 s](共40個循環),嚴格按照試劑和儀器說明書操作,以試劑說明書中循環次數Ct(threshold cycle value,Ct)≤38且增長曲線呈S型為陽性判斷標準。
3 統計學處理 使用SPSS 25.0軟件進行數據統計及分析,分類變量用頻數、百分率進行描述。經K-S檢驗后,正態分布資料用表示,非正態分布資料用中位數(四分位數間距)[M(P25,P75)]表示,EBV陽性率比較使用卡方檢驗(Chi-square test,χ2),任一變量<5時使用Fisher精確檢驗,多組間卡方檢驗使用Bonferroni法調整α水平,兩兩比較差異。EBDNA載量兩組間比較用非參數Mann-Whitney U檢驗,多組間數據分析比較用非參數Kruskal-Wallis H秩和檢驗,多組間有差異時進一步采用Dunn法進行多重比較。治療前后NHL患者EBV陽性率用非參數配對McNemar檢驗,EBV-DNA載量用非參數配對Wilcoxon秩和檢驗。EBV陰性組和EBV陽性組之間不同臨床指標的差異采用t檢驗。生存分析采用Kaplan-Meier法計算,用Log-Rank進行預后單因素分析,用Cox比例風險模型進行預后多因素分析,以P<0.05為差異有統計學意義。表格中★表示P值<0.05,差異有統計學意義。
結 果
1 患者外周血單個核細胞EBV-DNA陽性率和載量421例NHL患者外周血單個核細胞EBV-DNA陽性率為41.8%(176/421例),EBV-DNA載量中位數(四分位數間距)[M(P25,P75)]為0.0 (0.0,1550.0)copies/mL。
2 不同臨床特征的NHL患者外周血單個核細胞EBVDNA陽性率和載量比較 不同年齡組NHL患者的EBVDNA陽性率隨著年齡增長不斷增高(χ2=8.179,P=0.042),兩兩比較后,發現31~50歲組分別和51~70歲組(χ2=5.144,P=0.023)及>70歲組差異有統計學意義(χ2=6.893,P=0.009)。T和NK細胞來源的NHL患者EBV-DNA陽性率(χ2=88.122,P<0.001)和載量(Z=-9.949,P<0.001)明顯高于B細胞來源的NHL患者。有淋巴瘤B癥狀的NHL患者EBV-DNA陽性率(χ2=15.010,P<0.001)和載量(Z=-4.099,P<0.001)明顯高于沒有B癥狀的NHL患者。而不同性別、臨床分期的患者EBV-DNA陽性率和載量均無統計學意義(見表1)。
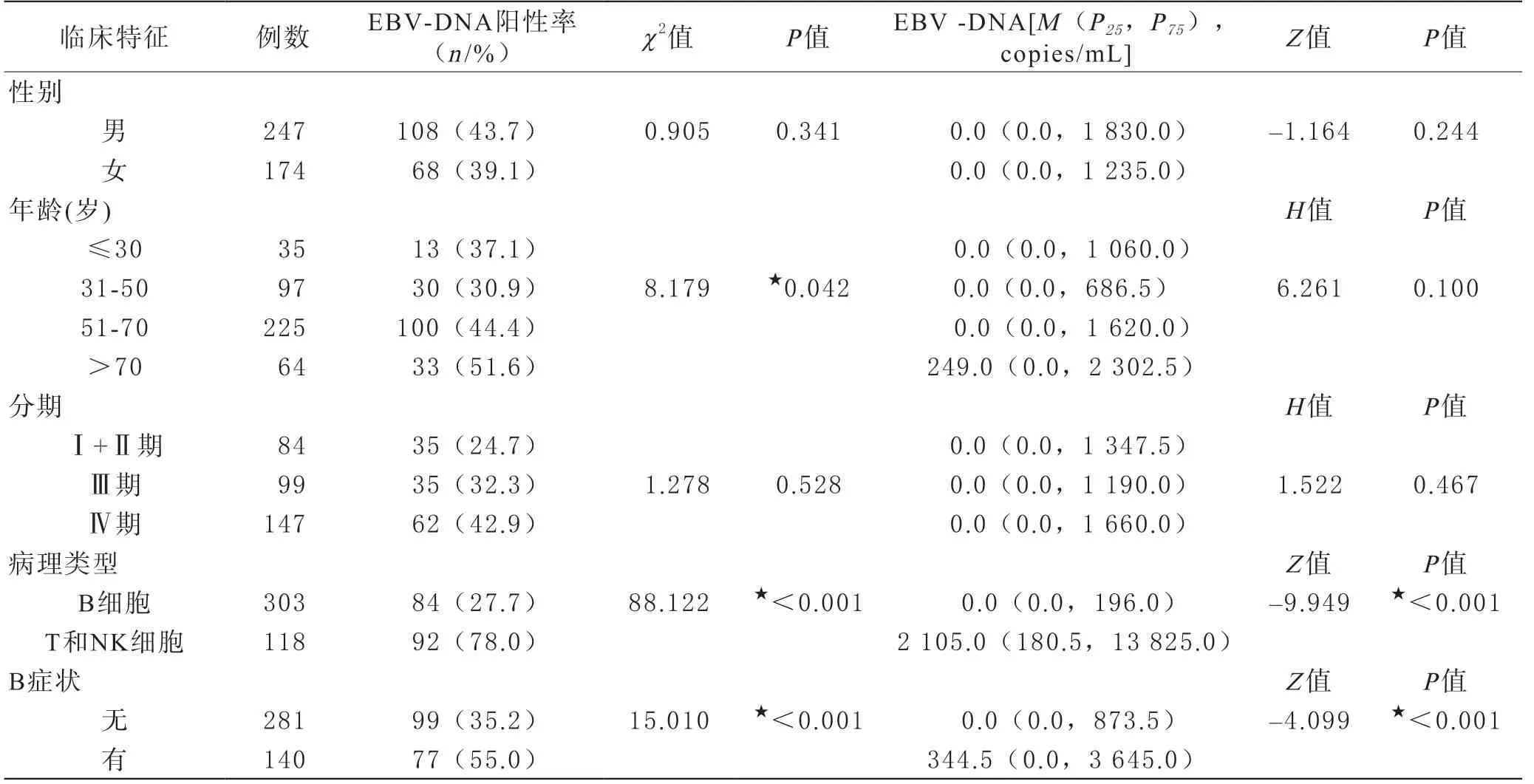
表1 不同臨床特征的NHL患者EBV-DNA陽性率和載量比較
3 不同組織病理分型的NHL患者外周血單個核細胞EBV-DNA陽性率和載量比較 成熟B細胞來源的NHL患者EBV-DNA陽性率(χ2=12.885,P=0.036)和載量(H=15.393,P=0.017)差異均有統計學意義(見表2),其中CLL最高。陽性率兩兩比較后,發現FL分別和CLL(χ2=8.046,P=0.008)及MCL(χ2=5.357,P=0.026)差異有統計學意義,CLL和DLBCL(χ2=6.602,P=0.010)差異有統計學意義。載量兩兩比較后,發現HGBL和CLL(Z=-2.309,P=0.047)差異有統計學意義, FL分別和CLL(Z=-3.023,P=0.003)及MCL(Z=-2.501,P=0.012)差異有統計學意義,DLBCL和MCL(Z=-2.263,P=0.024)差異有統計學意義。

表2 不同組織病理分型NHL患者EBV-DNA陽性率和載量比較
成熟T和NK細胞來源的NHL患者EBV-DNA陽性率(χ2=12.459,P=0.010)和載量(H=12.134,P=0.016)差異均有統計學意義(見表2),其中ENKTL最高。陽性率兩兩比較后,發現ENKTL和其他三種類型相比差異均有統計學意義[TCL(χ2=9.537,P=0.004), ALCL(χ2=7.385,P=0.007), PTCL(χ2=5.647,P=0.027)],其余組兩兩比較均無差異。載量兩兩比較后,發現ENKTL分別和ALCL(Z=-2.641,P=0.008)及PTCL(Z=-2.708,P=0.007)差異有統計學意義。
4 不同IPI評分預后的NHL患者外周血單個核細胞EBV-DNA陽性率及載量比較 低危、低中危、高中危、高危4組之間在治療前及治療后陽性率均無顯著差異,低危組(Z=52.688,P<0.001)和高中危組(Z=26.521,P<0.001)治療后陽性率顯著下降(見表3)。低危、低中危、高中危、高危4組之間在治療前載量無顯著差異,治療后各組之間載量(H=7.889,P=0.048)的差異有統計學意義,低危組(Z=-2.911,P=0.004)、低中危組(Z=-2.193,P=0.028)和高中危組(Z=-1.974,P=0.048)治療后EBV-DNA載量明顯下降(見表4)。

表3 不同IPI評分預后的NHL患者EBV-DNA陽性率比較

表4 不同IPI評分預后的NHL患者EBV-DNA載量比較
5 EBV陰性組與EBV陽性組NHL患者臨床指標比較 15項臨床指標中EBV陽性組前白蛋白(PA)(t=3.750,P<0.001)、白蛋白(ALB)(t=4.707,P<0.001)、視黃醇結合蛋白(RBP)(t=2.684,P=0.008)明顯低于EBV陰性組。EBV陽性組β2-微球蛋白(β2-MG)(t=-2.120,P=0.035)明顯高于EBV陰性組,其他指標無明顯差異(見表5)。

表5 EBV陰性組與陽性組NHL患者臨床指標比較
6 EBV陰性組與EBV陽性組NHL患者生存函數和風險函數比較 隨訪時間波動于2~168個月,中位隨訪時間22.0個月,隨訪結束時共有38例患者死亡。將421例NHL患者按照EBV-DNA結果分為EBV陰性組和EBV陽性組,通過生存分析函數和風險函數分析,可見EBV陽性組較陰性組風險高,且生存時間短(見圖1,圖2)。

圖1 EBV陰性組與EBV陽性組NHL患者生存函數比較

圖2 EBV陰性組與EBV陽性組NHL患者風險函數比較
7 NHL患者預后因素分析 33個不同臨床指標單因素分析結果顯示,病理類型(P<0.001)、EBV(P<0.001)、B癥狀(P=0.007)、有無骨髓浸潤(P<0.001)、PA(P=0.048)和CysC(P=0.021)6個指標與患者的預后顯著相關(見表6)。對此6個指標進行多因素分析后,發現病理類型(P=0.013)、EBV(P=0.015)、有無骨髓浸潤(P<0.001)和CysC(P=0.027)4個指標是NHL患者的獨立預后因素(見表6)。

表6 影響患者生存預后的單因素和多因素分析
8 成熟B細胞來源與成熟T和NK細胞來源的NHL患者生存函數和風險函數比較 將421例NHL患者按照不同病理類型分為成熟B細胞來源組與成熟T和NK細胞來源組,通過生存分析函數和風險函數分析,可見成熟T和NK細胞來源組較成熟B細胞來源組風險高,且生存時間短(見圖3,圖4)。
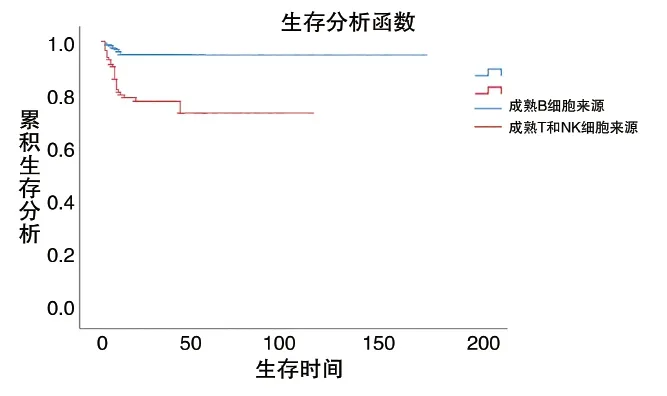
圖3 成熟B細胞來源組與成熟T和NK細胞來源組NHL患者生存函數比較

圖4 成熟B細胞來源組與成熟T和NK細胞來源組NHL患者生存函數比較
討 論
EBV于1964年首次在非洲兒童Burkitt淋巴瘤標本的組織培養中發現,是一種嗜人淋巴細胞的雙鏈線性DNA病毒,具有嗜淋巴細胞和上皮細胞的特性。EBV在人群中普遍易感,約90%~95%的人存在EBV感染,以潛伏感染最為常見。在少數人群中與腫瘤的發展相關,多項研究已證實EBV感染與鼻咽癌等疾病密切相關[6],每年約有14萬人死于EBV相關的腫瘤[7]。目前臨床上檢測EBV的方法主要有原位雜交檢測EBV編碼小RNA(EBV-encoded small RNA,EBER)、外周血檢測EBV-DNA和血清檢測EBV抗體[8]。原位雜交技術檢測EBER雖然靈敏度高,但為有創操作,在臨床上進行動態監測時具有一定局限性。EBV抗體是抗EBV衣殼抗原(Epstein-Barr virus viral capsid antigen,EBV-VCA)的IgM/ IgG/ IgA抗體,但IgM抗體在一些急性感染的兒童和成人不會產生,且容易與其他病毒發生交叉反應,造成不典型患者的漏診。外周血EBV-DNA檢測的樣本類型主要為血漿和外周血單個核細胞(peripheral blood mononuclear cell,PBMC),檢測的是溶解的線性或游離的環形DNA,可以反映患者病情的波動和病毒復制情況。PBMC中EBV-DNA拷貝數一般遠高于血漿[9],因此對于EBV感染者,檢測PBMC EBV-DNA更為靈敏,便于進行臨床治療后的動態監測。
不同NHL患者在臨床特征、細胞來源、分子特征等方面都具有異質性,在療效和預后方面也有顯著差異,而研究也證實外周血單個核細胞中EBV-DNA在不同NHL患者以及不同臨床表征中有差異性表達[10]。本研究中EBV-DNA隨著患者年齡增加不斷增高,可能是因為機體免疫系統的退化導致了機體對EBV的免疫清除功能減弱。而T和NK細胞來源NHL患者的EBV-DNA陽性率和載量都明顯高于B細胞來源的NHL患者,其中結外NK/T細胞淋巴瘤約占11.9%,但EBV感染率高達92%,說明EBV可能對某一免疫表型的淋巴瘤具有特殊親和力。朱悅紅等[11]研究發現淋巴瘤B癥狀是NHL患者的獨立預后因素,這與我們的研究結果一致,有淋巴瘤B癥狀的NHL患者EB-DNA陽性率和載量明顯高于沒有B癥狀的患者,說明感染了EBV的NHL患者更容易出現發燒、盜汗、體重明顯下降等全身癥狀,可能是病毒感染機體后產生的應激反應。
NHL預后與疾病的類型、侵襲程度、臨床分期、分子遺傳學、免疫學等多種因素相關。有研究針對不同亞型淋巴瘤進行了全外顯子測序,發現一些表達異常的基因和蛋白,可能是潛在的治療靶點[12],但高昂的費用和測序結果的判讀難度限制了其在臨床的應用,因此更需要簡便可靠的指標來輔助判斷NHL患者的預后。目前臨床普遍使用的IPI預后評分系統包含5個預后因素:年齡、分期、體能狀態(performance status,PS)、結外病灶個數和血清LDH水平,但缺乏反映腫瘤分子生物學特性和機體免疫狀態的指標,尤其對分辨高危患者具有明顯的局限性[13]。本研究將97例治療前后隨訪的NHL患者按照IPI分為低危、低中危、高中危、高危4組,4組患者在治療前的EBV-DNA載量沒有差異,但是治療后各組之間載量產生明顯差異,低危組、低中危組和高中危組治療后EBV-DNA載量明顯下降,但高危組治療后載量沒有下降,說明高危組預后不良。外周血EBV-DNA載量可以反映EBV感染相關的NHL患者體內的淋巴瘤負荷大小,血漿EBV-DNA載量監測不但能夠反映患者體內腫瘤狀況,對治療效果進行觀察評估,還有助于在較早階段識別高危患者,便于早期選擇個體化治療方案,提高療效,改善預后。
越來越多文獻證明腫瘤相關炎癥反應參與腫瘤的進展[14],機制可能是腫瘤相關炎癥細胞釋放一系列的炎性介質、細胞因子、酶類物質,造成血管通透性改變,過量釋放的炎性介質導致氧化損傷,改變了腫瘤微環境(tumor microenvironment,TME),從而更有利于腫瘤細胞的生存和繁殖。TME是由腫瘤組織內各種免疫細胞、成纖維細胞和細胞因子等組成的一個動態網絡系統,與腫瘤細胞的增殖、血管形成、侵襲和轉移有密切關系。浸潤的免疫細胞如單核細胞、中性粒細胞等是機體免疫系統的重要組成部分,TME和機體免疫狀態對預后都有一定影響[15],因此臨床上一些反映炎癥狀態和免疫狀態的常規血液學指標對于患者而言也可能具有一定的預后價值。本研究比較了EBV陽性患者和EBV陰性患者15項常規血液學指標的差異,EBV陽性患者β2-微球蛋白明顯高于未感染者,EBV感染的NHL患者前白蛋白(PA)、白蛋白(ALB)和視黃醇結合蛋白(RBP)都明顯低于未感染者,且風險較高,生存時間較短,這都說明了EBV感染確實會影響NHL患者的炎癥狀態和免疫狀態。
目前臨床上常見的炎癥和免疫相關血液學指標中,中性粒細胞、淋巴細胞、單核細胞水平都可以反映機體的免疫狀態。紅細胞分布寬度(red cell volume distribution width,RDW)提示了外周血紅細胞體積的異質性,炎癥反應可以導致紅細胞成熟障礙使得RDW升高,與炎癥指標CRP、ESR水平有一定相關性,也能反映機體的炎癥狀態[16]。近年來通過對這些常見指標進行計算所得的新指標與NHL患者預后的研究也得到越來越多的關注,如ALC/AMC(LMR)體現了免疫系統抗腫瘤與腫瘤所致免疫抑制狀態間的相對強弱,動態觀察LMR有利于識別部分預后不良的患者[17]。高中性粒細胞/淋巴細胞比率(NLR)可作為NKTL的獨立預后指標,用于患者的風險分層。NLR、血小板和淋巴細胞比率(PLR)與多種炎癥性疾病的發病過程相關,可作為DLBCL的臨床預后指標[18]。本研究對這些炎癥和免疫相關血液學臨床指標進行單因素和多因素分析后發現:組織病理類型、EBV感染、有無骨髓浸潤和CysC水平4個指標是NHL患者的獨立預后因素。本研究中T和NK細胞來源的NHL患者EBV感染率明顯增高,且生存期短預后差。EBV-DNA代表了腫瘤負荷的大小,載量的變化可以用來對患者進行預后分層,是評估患者預后的獨立因素,但CysC目前在NHL患者中的作用少有報道。CysC主要通過半胱氨酸激酶途徑調節炎癥反應、吞噬活性以及細胞外基質產生和降解的平衡,目前在臨床上可用于慢性腎臟疾病和靜脈血栓栓塞等疾病的預后評價[19,20],但尚未應用于NHL患者的預后監測中。本研究的發現有助于聯合使用多項臨床指標構建NHL預后模型,為改善患者預后提供可能。
EBV在NHL中影響腫瘤發生發展的作用機制目前尚不清楚,有研究認為是由于UHRF1、DNMT1和DNMT3B在Burkitt淋巴瘤起源的生發中心B細胞中上調,提供了B細胞和EBV潛伏感染之間的分子鏈接[21]。也有研究通過廣泛的生物信息學分析和實驗模型發現EBV陽性淋巴瘤存在顯著的EBV編碼的miRNA過表達,可能通過不同的轉錄調控機制發揮功能,而EBV與宿主的相互作用最終決定了EBV的潛伏感染模式[22]。還有研究認為螺內酯對EBV的抗病毒活性是通過降解XPB蛋白介導的,因此XPB可能成為控制EBV感染的有效治療靶點[23]。這些研究結果都提示,合理的治療靶點可以有效調控EBV癌蛋白的表達,如miRNAs主要與體內腫瘤細胞的免疫逃逸相關,靶向EBV miRNAs可以促進免疫反應并限制EBV相關的病理改變[24]。Pembrolizumab作為程序化細胞死亡蛋白1(PD-1)抑制劑,抑制T細胞PD-1與腫瘤細胞上程序化細胞死亡配體1 (PD-L1)的相互作用,可能是復發或難治性NHL的一種潛在治療選擇,但其對EBV陰性、PD-L1低表達或缺失的NHL患者的療效尚不清楚[25]。隨著近年來研究的逐漸深入,研究者認為預防性的使用EBV疫苗可以減少由EBV引起的許多疾病,有可能降低這些疾病的發病率和嚴重度[26]。
通過本次系統性回顧性研究發現,EBV在NHL發生、發展、轉歸的整個過程中都發揮著重要作用,外周血單個核細胞中EBV-DNA與其他指標聯合使用,配合IPI評分,可能成為更有效的預后評分系統,能更好地進行風險分層、評估預后、監測復發。因此臨床實踐中加強監測EBV相關惡性腫瘤患者外周血單個核細胞中EBV-DNA載量的變化,對有效判斷患者疾病狀態和監測預后均有指導意義。而對于EBV的具體致病機制,后續我們將開展更進一步的前瞻性研究。
利益沖突所有作者均聲明不存在利益沖突

