HPV感染與陰道微生態的相關性分析
徐金煥
(云南省第一人民醫院新昆華醫院婦科,云南 昆明 650300)
人乳頭瘤病毒(HPV)為結構基因L1、L2及功能基因E1-E7組成的嗜上皮性病毒,HPV感染多為一過性感染,僅有10%的女性可出現持續感染,而HPV持續感染與宮頸病變密切相關[1]。陰道微生態環境為HPV入侵的第一道防線,陰道微生物可執行生理功能、抑制潛在病原菌,若陰道菌群結構失衡,可增加個體感染各種疾病的風險[2]。本研究旨在分析HPV感染與陰道微生態的相關性,現報道如下。
1 資料與方法
1.1 一般資料 選取2017年1月至2020年1月云南省第一人民醫院新昆華醫院收治的HPV檢測陽性者150例作為觀察組,另將同期HPV檢測陰性者140例作為對照組,開展前瞻性研究。對照組研究對象年齡22~59歲,平均(40.70±3.54)歲;孕次0~5次,平均(2.21±0.52)次;產次0~4次,平均(2.03±0.49)次。觀察組患者年齡 23~58 歲,平均(40.33±3.62)歲;孕次 0~5 次,平均(2.23±0.54)次;產次0~4次,平均(2.01±0.50)次。兩組研究對象一般資料比較,差異無統計學意義(P>0.05),組間具有可比性。納入標準:有性生活的非絕經期婦女;近1個月內未接受抗菌藥物治療者等。排除標準:伴免疫抑制性疾病、內分泌疾病、惡性腫瘤者;陰道出現不規律出血者;月經、妊娠及哺乳期婦女等。此項研究獲院內醫學倫理委員會審核批準后實施,研究對象或家屬知情同意。
1.2 方法 ①HPV檢測:以樣本刷在子宮頸、外口順時針旋轉5圈,取子宮頸脫落細胞為樣本,以熒光定量聚合酶鏈式反應(PCR)法檢測,經PCR擴增、雜交、洗膜、顯色,雜交后未顯色則為陰性,顯色為藍紫色即為陽性[3]。②陰道微生態檢測:以無菌棉拭子(3支)留取陰道側壁上1/3分泌物,1支以化學反應法檢測兩組研究對象需氧菌性陰道炎(AV,Donders診斷表評分≥ 3分為AV陽性)、細菌性陰道病(BV,Nugent ≥ 7分為BV陽性)、陰道假絲酵母菌病(VVC,發生芽生孢子或假菌絲為VVC陽性)的發生情況[4];1支以陰道炎五聯試劑盒(廣州瑞輝生物科技股份有限公司),采用聯檢分析儀(安徽安昌生物技術有限公司)檢測兩組研究對象陰道分泌物pH值,顯示藍色即pH值≥ 4.8,黃色、綠色即pH值<4.8;1支置入含少量0.9%氯化鈉注射液的試管中,進行常規鏡檢,檢測兩組研究對象乳酸桿菌(≤ 30個/HPF為缺乏,>30個/HPF為正常)、念珠菌(鏡下可見孢子、菌絲為陽性)、滴蟲(鏡下可見陰道毛滴蟲為陽性)檢出情況,并綜合評估陰道分泌物清潔度。
1.3 觀察指標 ①比較兩組研究對象陰道微生態異常情況。②比較兩組研究對象陰道分泌物清潔度和病原體檢出情況。③以多因素Logistic回歸分析法分析HPV感染的危險因素。
1.4 統計學方法 以SPSS 21.0統計軟件進行數據分析,計數資料以[例(%)]表示,采用χ2檢驗進行比較;危險因素分析采用多因素Logistic回歸分析進行。以P<0.05為差異有統計學意義。
2 結果
2.1 陰道微生態異常情況 觀察組中AV、BV、VVC陽性率、pH值≥ 4.8患者比例、乳酸桿菌缺乏患者比例均顯著高于對照組,差異均有統計學意義(均P<0.05),見表1。
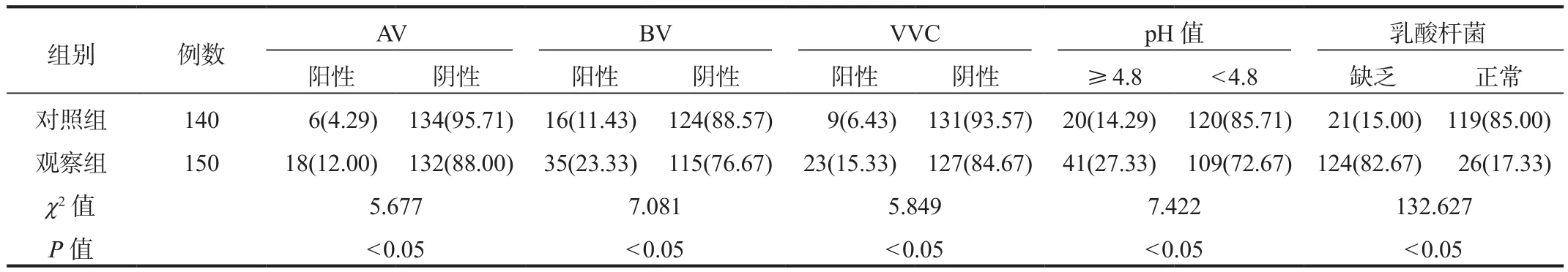
表1 兩組研究對象陰道微生態異常情況比較[例(%)]
2.2 陰道分泌物清潔度和病原體檢出情況 觀察組中清潔度Ⅲ、Ⅳ患者比例顯著高于對照組,差異均有統計學意義(均P<0.05);但兩組研究對象滴蟲、念珠菌陽性率經比較,差異均無統計學意義(均P>0.05),見表2。
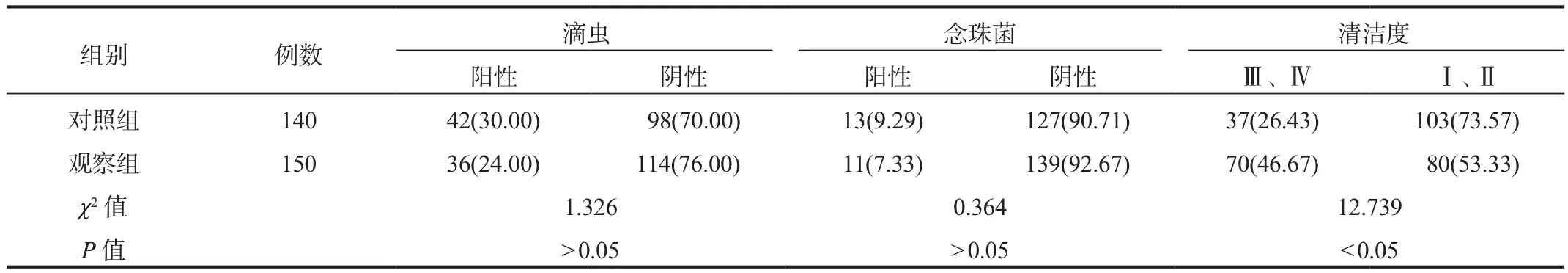
表2 兩組研究對象陰道分泌物清潔度和病原體檢出情況比較[例(%)]
2.3 HPV感染的危險因素 經多因素Logistic回歸分析結果顯示,AV、BV、VVC陽性、pH值≥ 4.8、乳酸桿菌缺乏為導致HPV感染的危險因素(OR= 2.754、2.620、2.765、1.745、3.931,均P<0.05),見表 3。
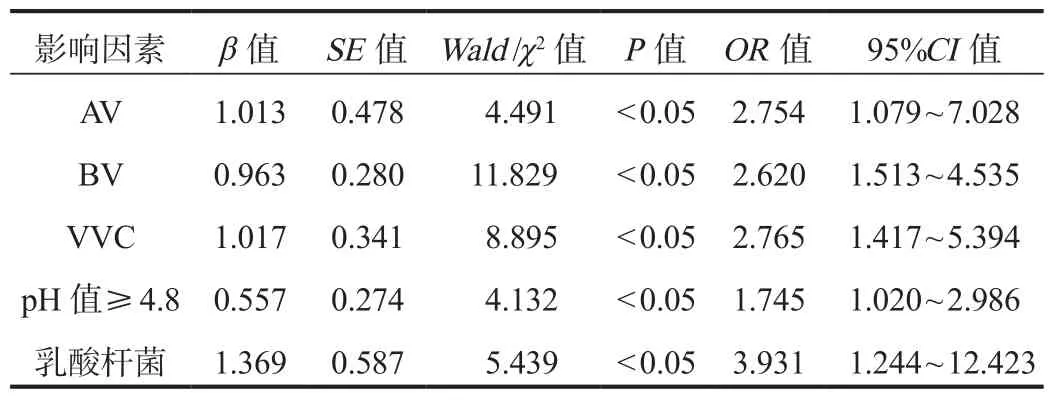
表3 HPV感染的危險因素
3 討論
HPV是一種球形脫氧核糖核酸病毒,可引起宮頸黏膜的鱗狀上皮增殖,改變細胞的生長方式,進而干擾固有免疫、適應性免疫,有10%左右的患者會出現持續感染,而HPV持續感染為宮頸癌的危險因素,且感染后的轉歸與陰道微生態密切相關[5-6]。
女性陰道微生態是由陰道正常解剖結構、周期性內分泌變化、陰道菌群、陰道宮頸局部免疫組成的動態且相對平衡的體系,一旦平衡被打破,將增加女性生殖道感染的風險。本研究結果顯示,觀察組患者AV、BV、VVC陽性率、pH值≥ 4.8比例、乳酸桿菌缺乏比例、清潔度Ⅲ、Ⅳ比例均顯著高于對照組,提示陰道微生態異常情況與HPV感染密切相關。其中,VVC為假絲酵母菌感染所致,AV、BV為陰道內菌群失調所致,AV、BV、VVC產生后可誘發不同程度的炎癥,引起宿主強烈的免疫反應,進而影響陰道微生態,導致陰道清潔度下降,進一步抑制機體自然免疫反應,提高HPV持續感染的風險[7]。此外,乳酸桿菌為陰道內正常優勢菌,可釋放抗菌物質、刺激宿主局部免疫反應,亦可代謝糖原產酸,使陰道處于酸性環境,阻止有害菌群在陰道內定植,進而維持陰道微生態的平衡,而乳酸桿菌數量或功能下降,可致pH值升高,進一步導致陰道微生態紊亂,增加HPV持續感染的風險[8-9]。本研究經多因素Logistic回歸分析結果顯示,AV、BV、VVC陽性、pH ≥ 4.8、乳酸桿菌缺乏均為導致HPV感染的危險因素,進一步確定了陰道微生態與HPV感染密切相關,臨床應密切監測這些危險因素以降低HPV感染的風險。
綜上,相比HPV陰性者,HPV感染患者的AV、BV、VVC陽性率、pH ≥ 4.8比例、乳酸桿菌缺乏比例以及清潔度III、IV比例均較高,其中AV、BV、VVC陽性、pH ≥ 4.8、乳酸桿菌缺乏為誘發HPV感染的危險因素。

