手術切除聯合高頻脈沖沖洗、負壓吸引治療男性反復發作破潰巨大痛風石臨床療效觀察
王瑞松,全 健,李 銳,劉 丹,黃小強,殷繼超,楊利學,董 琪,賀利軍
(1.西安市第五醫院骨科,陜西 西安 710082;2.陜西省中醫醫院骨傷科,陜西 西安 710003;3.陜西中醫藥大學附屬醫院骨科,陜西 咸陽 712000)
痛風性關節炎是嘌呤代謝障礙所致的一種異質性代謝性疾病,主要臨床特征是持續高尿酸血癥和反復發作的急慢性關節炎[1]。長期過飽和狀態尿酸析出的單水尿酸鈉結晶形成痛風石,沉積于腎臟、關節內、滑膜、肌腱及周圍組織,誘發反復發作的急慢性關節炎,導致關節畸形和功能障礙[2]。反復發作破潰的巨大痛風石的治療是骨外科慢性創面修復領域的難題之一,傳統外科切除術有傷口滲出多、傷口不愈合、反復發作、易并發感染的風險,需要多次手術[3]。本研究采用手術切除聯合高頻脈沖、負壓吸引(Vacuum sealing drainage,VSD)治療反復發作破潰的痛風石,以優化傷口愈合微環境,減少術后傷口滲出,加快傷口愈合。
1 資料與方法
1.1 一般資料 收集2019年6月至2020年10月就診于西安市第五醫院骨科的84例男性痛風石反復發作破潰患者,采取隨機數字表法分為研究組(42例)和對照組(42例)。研究組平均年齡(49.70±7.34)歲;平均病程(9.63±4.41)年;發病部位中,雙足第1跖趾關節33例,雙足其他關節11例,雙手關節13例。對照組平均年齡(52.05±5.17)歲;平均病程(8.25±7.03)年;發病部位中,雙足第1跖趾關節31例,雙足其他關節12例,雙手關節15例。兩組患者一般治療比較,差異無統計學意義(均P>0.05)。病例納入標準:①符合2012年美國風濕病學會(ACR)關于痛風性關節炎的診斷標準[4];②84例患者既往確診痛風性關節炎,血尿酸(UA)>480 μmol/L或正常;③四肢關節或局部巨大痛風石形成并破潰,形成竇道,皮緣壞死,尿酸鹽結晶滲出[5];④醫學影像學顯示關節內有痛風石形成,關節內骨質破壞,關節畸形,功能障礙;⑤入組前所有患者創面分泌物細菌培養均陰性;⑥患者及家屬知情同意,并簽署知情同意書。
1.2 治療方法
1.2.1 對照組:麻醉成功后,患者取仰臥位,常規消毒鋪巾,清創范圍達病灶周圍5 mm半徑,切除痛風石后立即送病理檢查。徹底清理痛風石病灶及壞死組織,使用一次性高頻脈沖沖洗器,以0.9%氯化鈉注射液和碳酸氫鈉注射液為載體反復交替沖洗創面。修復重建病損的肌腱、關節囊和韌帶,修整關節面,縫合傷口,無菌輔料包扎。
1.2.2 研究組:在對照組的基礎上使用負壓吸引裝置(智能創傷負壓綜合治療儀ZN100)。根據清創和痛風石切除后創面的形狀與大小設計敷料(聚乙醇醫用海綿)并填充、覆蓋傷口,用一次性透明貼膜封閉傷口及周圍3 cm半徑,連接負壓吸引裝置,3~7 d為1個療程。
1.2.3 術后處理:術后給予預防感染、改善循環、促進UA排泄等治療,根據創面愈合情況擇期縫合傷口。
1.3 觀察指標 ①比較兩組患者臨床療效:痊愈指傷口完全愈合;顯效指創面面積愈合≥80%,且傷口無滲出;有效指創面面積愈合≥50%,且傷口無滲出;無效指創面愈合<50%,且傷口有滲出、創面擴大等[6]。總有效率=(愈合+顯效+有效)例數/總例數×100%。②比較兩組患者手術前后血尿酸(UA)水平及術后達標情況。③比較兩組患者手術前后血清降鈣素原(PCT)、白細胞(WBC)和術后感染情況。④比較兩組患者手術前后C反應蛋白(CRP)、紅細胞沉降率(ESR)、白細胞介素-1β(IL-1β)和腫瘤壞死因子-α(TNF-α)水平。⑤比較兩組患者術后痛風急性發作、復發和二次手術情況。⑥比較兩組患者術后傷口愈合時間、關節功能恢復情況及視覺模擬量表(VAS)評分。
1.4 統計學方法 數據采用SPSS 20.0統計學軟件進行處理。計量資料以均數±標準差表示,比較采用獨立樣本t檢驗。計數資料比較采用卡方檢驗。P<0.05為差異有統計學意義。
2 結 果
2.1 兩組患者臨床療效比較 見表1。研究組治療總有效率高于對照組(P<0.05)。

表1 兩組患者臨床療效比較[例(%)]
2.2 兩組患者手術前后UA水平及術后達標情況比較 見表2。研究組術后2、4周UA水平低于對照組,UA達標率高于對照組(均P<0.05)。

表2 兩組患者手術前后UA水平及術后達標情況比較
2.3 兩組患者手術前后血清PCT、WBC和術后感染情況比較 見表3。兩組患者術后7 d血清PCT和WBC水平低于術前1 d,且研究組低于對照組(均P<0.05)。研究組術后感染率低于對照組(P<0.05)。

表3 兩組患者手術前后血清PCT、WBC和術后感染情況比較
2.4 兩組患者手術前后CRP、ESR、IL-1β、TNF-α比較 見表4。術后7 d,兩組患者CRP、ESR、IL-1β、TNF-α水平均低于術前1 d,且研究組低于對照組(均P<0.05)。
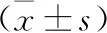
表4 兩組患者手術前后CRP、ESR、IL-1β、TNF-α比較
2.5 兩組患者術后痛風急性發作、復發和二次手術情況比較 對照組術后痛風急性發作25例(59.52%),復發13例(30.95%),二次手術9例(21.43%)。研究組無術后痛風急性發作、復發和二次手術病例。研究組術后痛風急性發作、復發和二次手術情況優于對照組(均P<0.05)。
2.6 兩組患者術后傷口愈合時間、關節功能恢復情況及手術前后VAS評分比較 見表5。研究組患者傷口愈合時間和關節功能恢復率優于對照組(均P<0.05)。兩組患者治療后VAS評分均較治療前明顯改善,且研究組低于對照組(均P<0.05)。

表5 兩組患者術后傷口愈合時間、關節功能恢復情況及手術前后VAS評分比較
3 討 論
長病史的痛風性關節炎侵蝕破壞關節骨質、關節軟骨、軟骨下骨,使肌腱缺血、缺氧、變性、斷裂[7]。痛風石是尿酸鹽晶體沉積而形成的特征性病理產物。血UA水平升高達到過飽和狀態,析出尿酸鹽結晶沉積于腎臟、關節及周圍皮下組織,引發痛風性關節炎,形成痛風石、痛風腎,向內侵蝕破壞骨與關節及周圍組織,向外腐蝕破壞引起皮膚破潰、壞死[8]。隨著痛風石體積增大,周圍組織變薄、脆性增大,影響血液循環,使細胞再生能力下降[9]。痛風石反復發作破潰形成難以覆蓋的創面及骨缺損,患者關節功能喪失,最終導致截指(趾)。
傳統手術切除痛風石治療反復發作破潰的痛風性關節炎,病灶清理不徹底,術后出現傷口滲出多、傷口不愈合、傷口感染、關節功能障礙等嚴重并發癥。嚴重的反復發作破潰的痛風石導致軟組織缺損和骨關節破壞,需要多次手術和長期治療,醫療費用高,療效不佳。
本研究應用手術切除聯合高頻脈沖沖洗、VSD治療反復發作破潰的痛風石。高頻脈沖徹底清除術野內可見痛風石及病變壞死組織,通過高頻空化作用使清創更徹底,脈沖乳化作用可改善循環,促進組織修復[10]。術后應用VSD技術可改善創面愈合微環境,提高術后傷口愈合率,為手術成功創造有利條件,增加手術安全性,同時降低感染率和復發率[11-15]。費志軍等[16-18]研究發現,痛風石切除術后創面仍有少量痛風石(主要成分以尿酸鹽結晶體為主)滲出,術后痛風石持續滲出容易造成VSD技術系統的聚乙醇(PVF)醫用海綿微孔和管道裝置的堵塞,建議術后持續敞開換藥5~7 d,待創面無尿酸鹽結晶滲出后給予VSD治療。本研究結合以上研究經驗,發現以碳酸氫鈉注射液為載體,在引流液進入VSD裝置系統前可充分溶解尿酸鹽結晶,有效解決痛風石切除術后VSD系統的堵塞問題,而且以碳酸氫鈉注射液為載體的VSD系統在術中即可封閉創面,使創面愈合及痛風石引流同時進行[19]。術后定期更換敷料,預防傷口感染,適度功能鍛煉[20]。本研究表明,高頻脈沖聯合VSD治療巨大破潰痛風石臨床療效明顯優于傳統手術。
綜上所述,手術切除聯合高頻脈沖沖洗、VSD治療巨大破潰痛風石療效顯著,能夠促進微循環,改善創面愈合環境,加快傷口愈合,有利于痛風石術后關節功能恢復,減輕患者痛苦,降低感染率及復發率。

