2012—2019年妊娠期高血壓疾病流行現狀及妊娠結局分析
顏雪梅 孔繁娟 王愛華 李芳 陳立章
妊娠期高血壓疾病(hypertensive disorders complicating pregnancy,HDCP),是妊娠與血壓升高并存的一組疾病,以高血壓、蛋白尿為主要特征,可伴全身多器官功能損害或衰竭,嚴重者可出現抽搐、昏迷,甚至死亡,包括妊娠期高血壓、子癇前期、子癇、慢性高血壓并發子癇前期、妊娠合并慢性高血壓[1]。中國妊娠期高血壓疾病發生率為4.0%~18.4%[2-4],所造成孕產婦死亡約占妊娠相關死亡率總數的10%~16%,是中國孕產婦死亡的第二大原因[5]。研究表明,妊娠期高血壓疾病與較高的圍產兒發病率和死亡率有關,如早產、低出生體重、出生窒息、死產和新生兒早期死亡[6-7]。近幾年,湖南省缺乏妊娠期高血壓疾病的大樣本資料分析,為了解孕產婦妊娠期高血壓疾病發病現狀及分娩情況,改善產科診治和搶救能力,保障母嬰安全,本研究收集2012—2019年所有妊娠期高血壓疾病的基本情況、分娩情況、妊娠結局等資料。結果報告如下。
對象與方法
1. 研究對象:選取2012年1月1日至2019年12月31日在湖南省婦幼保健院有出院記錄的孕產婦為研究對象,包括因病入院和待產入院的孕產婦。排除在其他科室(非產科或婦產科)住院的孕產婦以及單純因保胎入院的孕產婦(如IVF術后、中醫保胎、患者要求或僅有輕微腹痛但不伴有其他產科合并癥及并發癥收住院的孕產婦)。
2.資料采集:本研究是回顧性隊列研究,監測時限從孕產婦入院之日開始至出院(或死亡)之日結束,專人收集孕產婦的相關信息,并填寫上報《孕產婦個案調查表》,對危重孕產婦實施動態監測。研究內容包括孕產婦的社會人口學特征(孕產婦的年齡、婚姻狀況、文化程度)和生物醫學因素(妊娠次數、產次、產前檢查次數、既往剖宮產次數和妊娠合并癥或并發癥等),及分娩情況(分娩孕周、分娩方式、嬰兒性別、體重、Apgar評分等)。
3.相關定義:低體重定義為出生體重為1 000~2 500 g;極低體重定義為出生體重小于1 000 g;巨大兒定義為出生體重大于4 000 g;Apgar 1分鐘評分≤7分為異常;圍產兒死亡定義為死產和新生兒死亡。妊娠期高血壓疾病診斷和分類按照妊娠期高血壓疾病的診斷標準[8]。危重孕產婦是指在懷孕、分娩或產后42 d內瀕臨死亡,但被成功搶救或由于偶然因素而繼續存活的孕產婦病例。
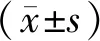
結果
1.基本情況:本研究共監測孕產婦100 683例,發現妊娠期高血壓疾病6 579例,妊娠期高血壓疾病發生率6.5%。其中,慢性高血壓248例,發生率0.3%;妊娠期高血壓2 708例,發生率2.7%;子癇前期980例,發生率1.0%;重度子癇前期2 602例,發生率2.7%,HELLP綜合征38例,發生率0.4‰;子癇3例,發生率0.03‰。
2. 妊娠期高血壓疾病患者基本情況:妊娠期高血壓疾病患者中25~29歲占36.3%;受教育程度為高中或中專占49.8%;妊娠次數1次占38.0%;初產婦占63.5%;產前檢查≥5次占99.2%;既往無剖宮產史占81.7%。分娩產婦6 168例,其中剖宮產占60.4%,終止妊娠孕周小于37周占20.4%。不同類型妊娠期高血壓疾病患者的年齡、受教育程度、妊娠次數、產次、產前檢查次數、既往剖宮產次數、分娩方式和終止妊娠孕周的差異有統計學意義(P<0.05)。詳見表1、表2。

表1 不同類型妊娠期高血壓疾病患者基本情況 [例(%)]

表2 不同類型妊娠期高血壓疾病患者分娩基本情況 [例(%)]
3.不同類型妊娠期高血壓疾病患者發生危重情況:妊娠期高血壓疾病患者中危重孕產婦發生率為1.2%(76/6 579),其中子癇危重孕產婦發生率100%,HELLP綜合征危重孕產婦發生率15.8%,重度子癇前期危重孕產婦發生率1.8%。詳見表3。

表3 不同類型妊娠期高血壓疾病患者發生危重情況[例(%)]
4. 妊娠期高血壓疾病患者入院血壓情況:妊娠期高血壓疾病孕產婦入院時正常血壓(含正常高值)者占51.8%,輕度高血壓占28.9%,中重度高血壓占9.3%,單純收縮壓性高血壓9.9%,低血壓0.1%。詳見表4。

表4 妊娠期高血壓疾病患者入院時血壓情況[例(%)]
5.妊娠期高血壓患者合并其他疾病情況:6579例妊娠期高血壓疾病患者出院時均存活,不同類型妊娠期高血壓疾病患者的前置胎盤、胎盤早剝、宮縮乏力、貧血和妊娠糖尿病發生情況差異有統計學意義(P<0.05)。貧血的發病人數最多2355人(35.8%),其次是妊娠糖尿病1 886人(28.7%)。詳見表5。

表5 不同類型妊娠期高血壓疾病患者分娩并發癥/合并癥情況 [例(%)]
6.妊娠期高血壓患者分娩嬰兒情況:妊娠期高血壓疾病患者6168例共分娩胎兒6 784例,其中單胎占82.1%(5 568/6 784);男嬰占50.9%(3 454/ 6784);出生狀態中死產8例,占0.1%,死胎168例,占2.5%;Apgar一分鐘評分7分以下24例,占0.4%;小于2 500 g的胎兒2 086例,占30.7%;出院時新生兒死亡有19例,占0.3%。不同類型妊娠期高血壓疾病患者的妊娠胎兒數、出生狀態、Apgar評分、體重、產婦出院時新生兒死亡等指標差異有統計學意義(P<0.05)。詳見表6。

表6 不同類型妊娠期高血壓疾病患者分娩嬰兒情況 [例(%)]
討論
1. 妊娠期高血壓疾病發生基本情況:100 683例孕產婦共發生妊娠期高血壓疾病6 579例,發生率為6.5%,高于武漢市[9]妊娠期高血壓疾病發生率(3.7%),高于石家莊市[10]妊娠期高血壓疾病發生率(6.1%)。導致危重孕產婦發生的最主要原因是高血壓,湖南省長沙市危重孕產婦研究顯示[11],長沙市危重孕產婦發生率為0.3%,其中危重孕產婦發生原因以高血壓最多占36.2%。本研究中顯示妊娠期高血壓疾病危重孕產婦發生率為1.2%,其中子癇危重孕產婦發生率100%,提示妊娠期高血壓疾病發生危重孕產婦發生率比一般人群妊娠危重孕產婦發生率明顯升高。
本研究顯示產前檢查5次以上比例達99%,而入院時約50%的孕產婦血壓不正常,輕度高血壓占28.9%,與妊娠期高血壓疾病血壓控制目標有關。為了不影響子宮胎盤血液灌注,妊娠期高血壓降血壓治療不建議低于130/80 mmHg,對妊娠期收縮壓140~150 mmHg和(或)舒張壓90~100 mmHg,無并發臟器功能損傷者,可不予降血壓治療。本研究入院時中重度高血壓占比9.3%,可能與部分妊娠期高血壓疾病起病突然,起病時即為中重度高血壓,且未經過門診系統診治而直接入院有關。本研究群體受教育程度高中或中專比例達49.8%,提示需要加強產前保健和健康宣教,及早發現妊娠期高血壓疾病,加強孕產婦的自我管理能力,及時防止向重癥發展,保障母嬰安全和生命健康。
有研究[12]顯示妊娠期糖尿病、肥胖、未生育或多胞胎、孕婦年齡小于20歲或大于35歲以及血栓性血腫可能是導致妊娠期高血壓疾病風險增加的因素,本研究未對上述因素進行統計分析,可在今后研究中進一步探討。
2. 妊娠期高血壓疾病與產婦關系:妊娠期高血壓疾病導致孕婦全身小動脈痙攣,子宮、胎盤血流量減少和胎盤功能受損,容易發生胎盤早剝,早產和產后出血的概率也隨之增加。隨著病情加重,產婦發生早產和剖宮產的比例增加,本研究中重度子癇剖宮產率67.1%、早產率30.6%,HELLP綜合征剖宮產率81.6%、早產率60.5%,子癇剖宮產率100%、早產率100%,提示妊娠期高血壓疾病程度加重,剖宮產率及早產率相應增加。
終止妊娠是治療妊娠期高血壓疾病最有效的辦法,多數學者認為根據孕婦和胎兒狀況適時選擇剖宮產終止妊娠,可以降低更為嚴重的不良妊娠結局的發生[13-14]。妊娠期高血壓疾病主要臨床表現為患者高血壓以及出現不同程度的蛋白尿、水腫,妊娠期高血壓疾病嚴重患者會出現頭疼、視力不清晰、上腹疼痛等癥狀,如果得不到及時有效的救治,患者可能引發全身性痙攣甚至休克,威脅孕婦及嬰兒的生命安全[15]。妊娠期貧血、妊娠糖尿病對母兒均可造成不良影響,尤其對子代遠期造成不良影響[16-17],妊娠期糖尿病被發現是妊娠期高血壓疾病的獨立危險因素[18],提示要積極控制妊娠各種合并癥/并發癥,減少母嬰不良妊娠結局發生。
3. 妊娠期高血壓疾病與圍產兒關系:圍產期不良結局包括低出生體重(低于2 500 g)、出生窒息、小于胎齡、早產(小于37周)、進入新生兒重癥監護病房和圍產兒死亡。發病孕周是母親不良結局的獨立危險因素,分娩孕周是胎兒及新生兒不良結局的獨立危險因素[19]。分娩孕周越提前,圍生兒不良結局發生率越大[20]。妊娠期高血壓疾病與早產對低體重兒存在較為明顯正交互作用[21],尤其是重度患者圍生兒死亡發生率隨孕周增加逐漸下降,孕周越大死亡發生率越低[13]。
本研究中,早產兒的比例超過20%,低體重的比例達到30%,優于埃塞俄比亞[22]妊娠期高血壓疾病孕產婦發生早產(40.8%)和低體重的比例(37.7%)。建議在保證孕產婦安全的情況下延長孕周,防止早產,減少不良結局的發生。2012—2019年全部死產8例(0.1%),Apgar評分1分鐘小于7分24例(0.4%),產婦出院時新生兒死亡19例(0.3%),說明醫療保健技術水平在不斷提高,提示需要重點分析死產、新生兒死亡病例,找出可防可控的干預措施,避免發生圍產兒死亡。
本研究未收集孕婦內分泌病及其他慢性病史,結果分析時無法排除這些因素的混雜作用,存在一定局限性。下一步繼續開展妊娠期高血壓疾病的影響因素研究,進一步探索降低母嬰不良結局的措施及方法。

