OCTA定量分析無臨床可見糖尿病視網膜病變的2型糖尿病患者視盤旁血流密度
李海東,方 偉,吳素蘭,廉恒麗,徐小瓊,董思思,沈麗君
0引言
糖尿病(diabetes mellitus,DM)眼部并發癥已成為工作年齡人群主要的致盲原因[1]。糖尿病視網膜病變(diabetic retinopathy,DR)和糖尿病視神經病變(diabetic optic neuropathy,DON)都屬于DM眼部并發癥的典型代表,目前DR已有較多研究,但DON卻未得到足夠關注。由于DON可能導致視力受損甚至視神經萎縮的嚴重后果,所以臨床上應力求盡早發現、合理干預,通過加強對視神經的保護而最大程度上改善患者視功能[2]。光學相干斷層掃描血管成像(optical coherence tomographic angiography,OCTA)作為一種可以實時、快速進行視網膜和視盤血流成像的非侵入性成像技術,無需造影劑就能清晰顯示視網膜微血管結構,并能夠量化分析血流密度情況,具有良好的可重復性和一致性[3]。已有研究表明OCTA可以量化DR患者黃斑血流變化的情況,為早期監測糖尿病的進展提供有效手段[4],另有多項研究發現DM患者在出現明顯臨床可見DR之前,OCTA檢測已經可以檢測到視網膜血流密度的下降[5-7],但OCTA對于早期DM患者視盤旁血流密度變化情況的研究尚不多見。本研究采用OCTA測量一組無臨床可見DR的2型DM患者視盤旁放射狀毛細血管網血流密度(peripapillary capillaries vessel density,ppVD)和視盤旁視網膜神經纖維層(peripapillary retinal nerve fiber layer,pRNFL)厚度,觀察分析其變化情況。現將結果報告如下。
1對象和方法
1.1對象本研究為回顧性臨床研究,符合《赫爾辛基宣言》原則、經醫院倫理委員會審核批準。收集2019-01/12于溫州醫科大學附屬眼視光醫院杭州院區連續就診的無臨床可見DR的2型DM患者(NDR組),納入標準:(1)符合2型DM診斷標準[1];(2)符合無臨床可見DR(NDR)診斷標準[8];(3)年齡18~70歲。排除標準:(1)DON;(2)NPDR;(3)PDR;(4)除DM外其他原因導致的視網膜病變;(5)除DM外其他原因導致的視神經病變(如青光眼、缺血性視神經病變等);(6)全身無明顯疾病僅有視神經病變;(7)既往已接受過視網膜激光光凝、玻璃體腔注射藥物等相關治療的DR患者;(8)既往眼部外傷史或接受眼內手術者;(9)屈光間質混濁影響眼底觀察者;(10)可能與眼部血管和視神經有關的全身疾病(如高血壓、心腦血管疾病、腎病等)。選取同期健康體檢者30名作為正常對照組,納入標準:(1)年齡18~70歲;(2)眼部無明顯異常改變。排除標準:(1)既往眼部疾病者,如青光眼、葡萄膜炎、視網膜血管性疾病、視神經疾病、黃斑部疾病等;(2)既往眼部外傷史或接受眼內手術者;(3)可能與眼部血管和視神經有關的全身疾病(如高血壓、心腦血管疾病、腎病等);(4)屈光間質混濁影響眼底觀察者。兩組受檢者均簽署知情同意書。
1.2方法受檢眼均行視力、眼壓、裂隙燈顯微鏡、眼底彩色照相、OCTA檢查。采用數字眼底照相機行眼底彩色照相。成像范圍為黃斑中心凹和視盤為中心50°,拍攝視盤、后極部、上方(superior, S)、下方(inferior, I)、鼻側(nasal, N)、顳側(tempo, T)、鼻上、鼻下、顳上和顳下象限各1張。OCTA檢查選擇視盤HD4.5mm×4.5mm血流成像掃描模式,圖像質量>5/10。設備自帶軟件(版本2017.1.0.155)以受檢眼視盤中心點為中心寬2mm環形區域(內、外環直徑分別為2、4mm)作為視盤旁測量區,自動測量pRNFL厚度及整個平面血流密度(whole image vessel density,wiVD),包括視盤旁放射狀毛細血管(radial peripapillary capillary,RPC)、ppVD,分別計算pRNFL和ppVD在平均及鼻上(nasal superior,NS),鼻下(nasal inferior,NI),下鼻(inferior nasal,IN),下顳(inferior tempo,IT),顳下(tempo inferior,TI),顳上(tempo superior,TS),上顳(superior tempo,ST)和上鼻(superior nasal,SN)(Garway-Heath分區[9],圖1)8個象限的參數值。眼底彩色照相和OCTA檢查均由同一名操作熟練的技師完成。由2名經驗豐富的眼底病醫師獨立閱片診斷和分型,排除兩者間診斷不一致者。

圖1 視盤旁8個象限分區 受檢眼(正常對照組,右眼)以視盤中心點為中心、寬2mm環形區域(內、外環直徑分別為2、4mm)作為測量區,按Garway-Heath分區方法劃分為鼻上(NS), 鼻下(NI), 下鼻(IN), 下顳(IT), 顳下(TI), 顳上(TS), 上顳(ST)和上鼻(SN)8個象限。

2結果
NDR組38例38眼(均選擇右眼)中男17例17眼,女21例21眼;年齡47~63(平均55.74±4.34)歲,病程0.5~24(平均8.28±5.87)a。選取同期健康體檢者30名30眼,均選擇右眼作為正常對照組,其中男13名13眼,女17名17眼;年齡47~67(平均54.47±7.35)歲。兩組受檢者年齡(t=-0.839,P=0.406)、性別構成比(χ2=0.013,P=0.908)比較差異無統計學意義。
NDR組和正常對照組的ppVD均表現為IT象限最高、NI象限最低的分布特點(圖2),兩組pRNFL厚度均表現為下方(IN、IT)、上方(SN、ST)、鼻側(NS、NI)、顳側(TS、TI)象限依次降低規律(圖3)。與正常對照組相比,NDR組平均和各象限ppVD均降低,差異均有統計學意義(P<0.05,表1),NDR組平均和各象限pRNFL厚度均降低,但差異均無統計學意義(P>0.05,表2)。
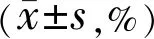
表1 兩組受檢眼視盤旁各象限ppVD比較
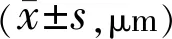
表2 兩組受檢眼視盤各象限pRNFL厚度比較

圖2 兩組受檢眼視盤旁各象限ppVD分布特點。

圖3 兩組受檢眼視盤旁各象限pRNFL分布特點。
3討論
RPC是位于視盤周圍視網膜神經纖維層最表層的血管網絡,其毛細血管走行相對較長且平直,又與視網膜神經節細胞軸突相平行,是視網膜神經纖維層(retinal nerve fiber layer, RNFL)最重要的營養供給[10-11]。很多視網膜血管疾病和視神經疾病都與RPC關系密切,故對其深入研究意義重大。以往對活體人眼RPC的觀察主要是通過熒光素眼底血管造影(fundus fluorescein angiography,FFA),但FFA因其熒光素滲漏、難于定量分析和有創性等不足影響了其臨床使用和研究,而近年來用于臨床的OCTA檢查作為一種非侵入、可重復及操作方便快捷的新型血管成像技術,能夠快速無創地進行視網膜和視盤血流成像[12]。已有OCTA應用于正常人眼RPC與RNFL的研究[13]發現,兩者成比例地存在于視盤周圍的淺層視網膜中,這不僅支持了RPC營養供給RNFL的既往觀點,而且為其他相關臨床眼病的研究提供了參考。
目前理論認為糖尿病患者眼部一旦出現臨床可見的DR病變,則很難逆轉這些病理損害[14],同時越來越多的證據表明糖尿病患者在出現臨床可見的眼底損害之前已經發生神經血管損傷[5, 15]。本研究結果顯示NDR組平均ppVD較正常組降低,這與既往研究結果一致[15-16]。Vujosevic等[16]應用OCTA研究DM患者早期視網膜神經血管損害的結果發現,DM患者在出現臨床可見的DR表現之前,已經發生視盤旁血管形態異常和血流密度下降。Zeng等[15]也發現NDR患者RPC血流密度出現下降,但兩項研究均未分析各象限的具體變化情況。本研究按鼻上(NS),鼻下(NI),下鼻(IN),下顳(IT),顳下(TI),顳上(TS),上顳(ST)和上鼻(SN)8個象限劃分進一步比較了NDR組ppVD的變化情況,結果顯示NDR組和正常對照組的ppVD均表現為IT象限最高、NI象限最低的分布特點,更重要的結果是NDR組各象限ppVD均較正常組明顯下降,這與Cao等[17]研究結果基本一致。分析血流密度下降的原因可能是高血糖狀態造成視網膜血管神經自動調節失衡的結果[18],另外,血管內皮細胞的損傷也是慢性高血糖致病機制中的重要一環,一旦血管內皮細胞受損而出現數量減少,視網膜毛細血管就會出現脫細胞改變,造成血管密度下降,進而導致一系列DR的缺血性改變[19]。
本研究關于pRNFL厚度的結果顯示,兩組pRNFL厚度均表現為下方(IN、IT)、上方(SN、ST)、鼻側(NS、NI)、顳側(TS、TI)象限依次降低規律,與正常眼視盤盤沿寬窄度按“下上鼻顳(ISNT)”順序由高到低的變化規律相一致[20]。目前理論認為RPC稀疏是判斷視神經疾病嚴重程度的主要特征之一[21-22],OCTA相關研究發現NAION患眼ppVD變稀疏與pRNFL變薄具有正相關關系[23]。我們前期的研究結果也顯示早期DR患眼ppVD下降,pRNFL變薄,而且兩者正相關[24]。Vujosevic等[16]研究發現無DR的DM患者下方象限pRNFL較正常對照組變薄,且pRNFL變薄與視盤旁血流密度下降具有相關性。Cao等[17]研究發現NDR患眼pRNFL厚度在NS、IN和SN象限比正常對照眼降低具有統計學意義,并認為在DR過程中的視盤旁微血管損害可能早于pRNFL缺損。本研究結果顯示,NDR組平均及各象限pRNFL普遍低于正常對照組,雖然差異尚無統計學意義,但相關性分析發現NDR組pRNFL下降與ppVD降低在5個亞象限均存在正相關關系。因此,我們也推測NDR患眼ppVD下降可能發生在pRNFL變薄之前,尤其是TI、TS、SN、NS和NI象限,臨床上應重點關注與之對應ppVD的變化,以利于盡早發現與其相關的有臨床意義的pRNFL變薄的情況,同時也為DR治療領域中的血管損傷修復與神經保護治療提供思路和參考。
本研究存在以下幾足:(1)回顧性研究,樣本量較小,有待前瞻性、大樣本研究驗證本研究結果;(2)未考慮糖尿病相關因素(如糖化血紅蛋白)水平對ppVD的影響;(3)OCTA技術本身存在一定限制,如掃描范圍有限,期待日后完善。
2李筱榮, 黎曉新, 惠延年. 糖尿病眼病. 北京: 人民衛生出版社 2010:317-335

