醫院處方前置審核系統的建立及對門診處方質量的影響
趙成龍,王 麗,付中華,左興盛,王亞芹,方鳳琴
(河南省人民醫院藥學部,鄭州 450003)
國家衛生健康委員會等部門印發的《醫療機構處方審核規范》明確指出藥師為處方審核第一責任人。近年來,許多大型醫院已經開展處方審核工作[1-2],表明處方審核可以提升醫療機構的合理用藥水平[3],助力醫院藥學轉型發展[4]。河南省人民醫院是較早實現全醫囑前置審核的醫療機構之一,現介紹本院開展處方審核的實踐過程,針對處方審核工作中的難點探索解決辦法,并對門診處方前置審核的實施效果進行回顧性分析,以期為醫療機構開展處方審核工作提供參考。
1 資料和方法
1.1 一般資料 本院門診處方前置審核工作自2018年下半年開始,采取逐科覆蓋的模式,最終實現門診全覆蓋。選取本院2018年1-6月處方前置審核系統上線前的處方和2019年1-6月、2020年1-6月處方前置審核系統上線后的門診處方進行分析。
1.2 方法
1.2.1 成立處方前置審核管理工作組 在開展處方前置審核工作前,醫院印發《處方前置審核工作實施方案》,成立處方前置審核管理工作組,明確分工,密切合作,確保處方前置審核工作規范、有序進行。
1.2.2 審方流程 本院采用的是四川美康公司的PASS藥師審方干預系統,該平臺根據PASS合理用藥系統的知識庫制訂審核規則,系統內置了超過1600萬條審核規則,31個審查項目。經過不斷優化,目前審方流程見圖1。

圖1 處方前置審核流程圖
1.2.3 審方規則庫修訂流程 處方管理服務中心根據收集到的問題類型、藥品類型等信息,對處方審核問題進行分類管理,具體分類如下。(1)A類:規則庫自身問題,包括審方藥師在日常工作中發現的屬于規則庫本身需要完善的問題,系統升級后需要更新的規則和藥品說明書中有明確要求的規則。(2)B類:重點監控藥品問題,包括本院及上級衛生行政部門限定的重點監控藥品,超出藥品說明書中適應證、用法用量等限定的各類處方問題。(3)C類:涉及使用科室較少的治療性藥品問題,此類問題相對易于溝通并達成共識。(4)D類:涉及使用科室較多的治療性藥品問題,此類問題因涉及面廣,難以達成共識。
針對A類和B類問題,由處方管理服務中心填寫《處方審核規則修訂備案表》,提交醫務部和藥學部備案,并對規則庫進行修訂。針對C類和D類問題,由處方管理服務中心填寫《處方審核問題溝通反饋表》,向相關臨床科室征求意見,達成共識后,提交醫務部和藥學部備案,并對規則庫進行修訂;如不能達成共識,則提交醫院藥事管理委員會討論。處方審核系統規則庫修訂相關表格見圖2,修訂流程見圖3。

圖3 處方前置審核規則庫修訂流程
1.2.4 處方審核質量指標 《醫療機構處方審核規范》提出建立處方審核質量監測指標體系,對處方審核的數量、質量、效率和效果等進行評價。本院結合審方軟件特點,制訂了系統攔截任務數、系統審核后醫師修改率、藥師干預數、藥師干預率、藥師干預有效率、處方合理率等指標,均可直接由軟件統計得到,見表1。

表1 處方審核質量監測指標體系
1.3 觀察指標 統計2018年1-6月、2019年1-6月和2020年1-6月三個時間段本院門診處方的不合理問題類型,比較實施處方前置審核前、后本院門診處方合理率及不合理問題類型變化。
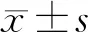
2 結 果
2.1 門診處方合理率的比較 處方前置審核系統運行后,門診處方合理率由2018年1月的73.99%提升至2020年6月的97.74%。2018年1-6月、2019年1-6月以及2020年1-6月的門診處方平均合理率分別為(76.67±4.89)%、(93.33±1.05)%和(96.58±1.66)%,處方合理率逐年提升。2019年、2020年的門診處方平均合理率與2018年有顯著性差異(P<0.001)。
2.2 門診處方不合理類型的比較 處方前置審核系統運行后,除了門診處方不合理率顯著降低,門診處方不合理問題類型也有所變化(見表2)。不合理問題類型1(開具處方未寫臨床診斷或臨床診斷書寫不全)和類型3(遴選的藥品不適宜)在門診總處方中的占比逐年降低,差異有統計學意義(P<0.05)。不合理問題類型2(適應證不適宜)和類型7(不良藥物相互作用)占比逐年增加,差異具有統計學意義(P<0.05)。2020年不合理問題類型4(藥品劑型或給藥途徑不適宜)和類型5(用法、用量不適宜)占比較2018年降低,但2019年有所升高,三組之間比較具有統計學差異(P<0.05)。三個時間段中不合理問題類型6(重復給藥)占比先降低后升高,但三組之間無統計學差異(P>0.05)。

表2 處方前置審核系統應用前后門診處方不合理類型的比較
3 討 論
本院在實施處方前置審核后,處方合理率大大提高,與文獻報道相一致[3,5-8]。處方前置審核系統將信息系統與人工審核相結合,有效提高了處方審核的效率和質量,優化了藥學服務流程,促進了合理用藥。
在實施處方前置審核后,處方合理率大大提高的同時,不合理問題類型也發生了改變。其中,“開具處方未寫臨床診斷或臨床診斷書寫不全”和“遴選的藥品不適宜”占比逐年降低;與2018年相比,2020年不合理問題類型“藥品劑型或給藥途徑不適宜”和“用法、用量不適宜”占比亦降低,說明處方前置審核的實施明顯提高了處方質量。但不合理問題類型“適應證不適宜”和“不良藥物相互作用”占比增加,原因是隨著審方系統規則庫逐步優化,更多的不合理問題顯現出來。不合理問題類型“藥品劑型或給藥途徑不適宜”和“用法、用量不適宜”占比出現先升高后降低的現象,與審方規則的設定和完善有關。
在處方前置審核系統逐步完善的過程中也遇到了一些問題。(1)假陰性問題,即處方用藥實際不合理而系統未篩選出的問題[9]。該類問題雖然比例較小且不易發現,但可能對患者的用藥安全造成嚴重威脅。針對此類問題,可以采取多種改進措施:加強處方點評工作,根據處方點評的結果優化處方審核規則庫;審方藥師加強與調劑藥師和靜配藥師的溝通,建立溝通反饋機制,發現問題及時解決;加強新藥信息整理、合理用藥軟件信息維護等工作,保障信息及時更新。(2)無效警示過多,這會造成醫師彈框提醒疲勞,并可能導致醫師漏掉重要的系統提醒,增加潛在不合理用藥的發生。因此,開展處方審核需要在無效警示與必要的用藥提醒間找到平衡[10]。無效警示主要集中在藥物禁忌癥、藥物相互作用、超適應證用藥等類型的問題,可以采取以下改進措施:加強超說明書用藥備案工作,增加藥物適應證,減少超適應證問題的警示;將藥物禁忌癥及藥物相互作用類型的問題進行分級管理,同時提高系統警示級別,減少低級別問題的警示。(3)處方審核缺乏統一指標。處方審核質控指標主要是處方審核率、處方干預率、處方合理率等,雖然均為定量指標,但尚無統一規定。在醫療機構開展處方審核工作的初期,處方審核率普遍較高,而處方干預率可能較低,隨著處方審核工作的推進,指標水平可能發生明顯變化。
總之,本院實施處方前置審核工作以來,隨著對處方審核信息系統及規則庫的不斷優化,處方合理率明顯升高,對提高處方質量,減少用藥差錯以及促進合理用藥有很好的推動作用。

