經會陰超聲在子宮切除術后盆底器官的臨床價值
王欣
(黑龍江省農墾牡丹江管理局中心醫院,黑龍江 密山 158300)
0 引言
子宮切除術是婦科常見手術類型之一,包括全子宮切除術和次全子宮切除術。通常患有子宮肌瘤、子宮腺肌癥、卵巢腫瘤等疾病需進行子宮切除術,切除病灶,緩解癥狀表現。研究發現,受疾病、手術等因素影響,導致盆底器官受到嚴重損傷,出現盆底器官脫垂、功能性障礙及壓力性尿失禁等,對患者身心健康造成嚴重影響[1]。故手術治療后應加強對盆底器官功能評估,減少對盆底損傷,預防術后并發癥發生。經會陰超聲是一種無創、無輻射的診斷方式,可全面觀察和評估盆底器官。為此,本文選取60例行子宮切除術和60例健康體檢者進行研究,對經會陰超聲臨床應用價值作進一步研究,內容如下所示。
1 資料與方法
1.1 一般資料。選取2019年11月至2020年8月期間就診的60例行子宮切除術患者作為實驗組,年齡為32-67歲,平均(49.73±4.92)歲,產次0~4次,平均(1.72±0.41)次;同期選擇60例健康體檢者作為對照組,年齡為30~70歲,平均(48.92±5.62)歲,產次1~4次,平均(1.90±0.32)次。兩組年齡、產次等臨床基線資料相比,差異不顯著(P>0.05)。納入標準:①無盆腔手術史;②子宮切除術時間超過3個月;③研究前,未進行放化療治療;④可順利完成Valsalva動作;⑤沒有糖尿病、高血壓等慢性疾病;⑥知曉本次研究,自愿參與,簽署知情同意書。醫院倫理委員會審批研究開展。排除標準:①肝腎功能嚴重障礙者;②配合度較差者;③經會陰超聲檢測圖像清晰度較差者。
1.2 方法。兩組均進行經會陰超聲檢測,檢測前排便,膀胱保持適度充盈。指導兩組保持膀胱截石位,調節Philips iU Elite和邁瑞Resona7彩色多普勒超聲診斷各項參數,同時調節腹部凸陣探討頻率為2.0~5.0 MHz,在探頭表面均勻涂抹耦合劑,套上一次性探頭套,再涂抹一層耦合劑,最后放于尿道口、會陰及陰道口觀察盆底器官情況。分別在Valsalva和靜息狀態下獲得盆底器官超聲圖像,觀察盆底器官位置、分布情況、形狀及運動情況。
1.3 觀察指標。檢測指標包括:尿道旋轉角度、膀胱尿道后角及膀胱頸移動度。
1.4 統計學分析。將數據納入SPSS 22.0軟件中分析,計量資料(檢測指標)使用(±s)表示,t檢測,結果顯示為P<0.05表示差異顯著。
2 結果
2.1 兩組檢測指標水平比較。實驗組尿道旋轉角度、膀胱尿道后角及膀胱頸移動度均高于對照組,差異具有統計學意義(P<0.05),見表1所示。
表1 兩組檢測指標水平比較(±s)
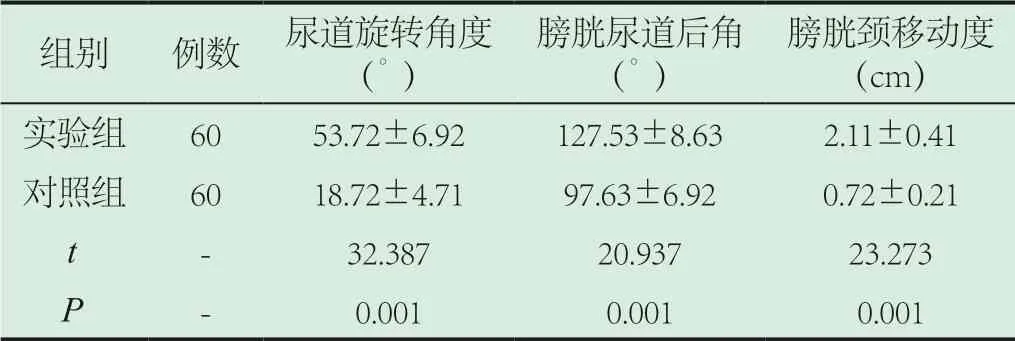
表1 兩組檢測指標水平比較(±s)
膀胱頸移動度(cm)實驗組 60 53.72±6.92 127.53±8.63 2.11±0.41對照組 60 18.72±4.71 97.63±6.92 0.72±0.21 t - 32.387 20.937 23.273 P - 0.001 0.001 0.001組別 例數 尿道旋轉角度(°)膀胱尿道后角(°)
2.2 不同狀態下各參數變化情況。靜息狀態下尿道旋轉角度、膀胱頸移動度均不顯示,只有膀胱尿道后角顯示。在Valsalva狀態下,所有指標均顯示,詳見表2。
表2 不同狀態下各參數變化情況(±s)

表2 不同狀態下各參數變化情況(±s)
組別 例數 尿道旋轉角度 膀胱頸移動度 膀胱尿道后角(°)靜息狀態 60 不顯示 不顯示 89.82±20.01 Valsalva狀態 60 61.82±16.82 2.81±0.61 111.85±19.72
3 討論
盆底是由盆腔器官、肌肉、神經及結締組織等組成,起著支承作用。同時還可控制泌尿系,維持正常拍排便和排尿,一旦盆底造成破壞,將對日常生活造成嚴重影響。據臨床數據顯示,子宮肌瘤、宮頸原位癌及子宮內膜癌等患者數量逐年增加,這不僅給臨床治療帶來較大挑戰,還給患者身心健康帶來不利影響[2]。臨床主要采用子宮切除術切除病灶,達到控制疾病發展目的。但是在手術過程中除了切除子宮外,還將對周圍周圍組織造成損傷,如骶韌帶、子宮主韌帶等,同時還將損傷直腸及膀胱部位,因此術后將并發尿失禁、器官脫垂等情況,再一次對患者造成損傷。由此可見,雖然子宮切除術治療疾病優勢顯著,但是術后后遺癥將給患者帶來巨大折磨,故術后還應對盆底器官進行檢測,了解器官損傷情況,控制病情發展[3]。
經腹部超聲是盆底器官的主要檢查方式,但是研究發現該檢查方法無法穿透骨頭,且易受盆腔環境影響,導致觀察不完全,因此無法判斷盆底器官整體情況,檢查準確度低下。近幾年,隨著診斷技術的不斷發展,臨床發現經會陰超聲能有效規避經腹部超聲檢查所有缺點,可清楚觀察盆底器官整體結構,更利于判斷器官損傷情況。且該檢查方式不會對尿道產生任何壓迫感,舒適度較高,更易被患者接受,故得到臨床廣泛應用。現階段,在子宮切除術后常使用經會陰超聲進行診斷和檢查,從影像學中可清楚觀察盆底全部情況,包括尿道、膀胱壁、膀胱頸等,從而判斷盆底器官情況。且該方式不會產生任何不良反應,安全性較高[4]。為此,本文選取60例行子宮切除術患者和60例健康體檢者進行研究,結果顯示:實驗組尿道旋轉角度、膀胱尿道后角及膀胱移動度均高于對照組(P<0.05),說明子宮切除術患者盆底器官相較于健康人群發生明顯變化,對盆底器官評估準確度較高。研究發現,在靜息狀態和Valsalva狀態指標有所不同,結果顯示:靜息狀態只檢測出膀胱尿道后角,Valsalva狀態均檢測出,說明在靜息狀態下肌肉收縮能力較差,因此部分數據無法檢測,具有一定局限性,還應多次檢測,提升數據準確性。此外,研究發現盆底器官功能還與妊娠次數、年齡、體內激素等有密切聯系,患病后內環境也將發生較大變化,盆底器官損傷越嚴重[5]。金家華[6]團隊研究發現,大部分患者在子宮切除術后,出現壓力性尿失禁、盆腔器官脫落等并發癥,當檢測到尿道旋轉角度、膀胱尿道后角等指標變大時,提示有并發癥發生風險,故應積極做好預防措施,降低并發癥發生可能,改善轉歸。程燁[7]團隊研究發現,子宮切除術后將損傷盆隔裂孔,導致恥骨內臟肌功能下降,盆底穩定性降低,但是經會陰二維超聲中并不能觀察盆隔裂孔情況,使得誤診、漏診發生。近幾年,超聲技術不斷發展,臨床發現經會陰三維超聲能顯示盆底橫斷面結構,可對盆底器官整體情況進行判斷,檢查和診斷準確度更高。在本次研究中,我們還發現子宮切除術后盡早進行經會陰超聲檢測,對癥治療,可有效降低對盆底器官的損傷,故術后應立即檢測,了解盆底器官動態變化情況,盡早治療。
綜上所述,子宮切除術后采用經會陰超聲檢測可有效評估盆底器官功能狀態,且還能觀察在不同狀態下盆底器官變化情況,對疾病的診斷和治療提供有力參考。

