持續灌流模式下的耳內鏡外科手術
廖華 虞幼軍侯昭暉
1武漢大學人民醫院耳鼻咽喉頭頸外科中心(武漢 430060)
2佛山市第一人民醫院耳鼻咽喉頭頸外科(佛山 528000)
3中國人民解放軍總醫院第六醫學中心耳鼻咽喉頭頸外科醫學部耳內鏡外科(北京 100037)
4國家耳鼻咽喉疾病臨床醫學研究中心(北京 100037)
20世紀50年代,雙目手術顯微鏡的應用成為現代耳科學開始的標志[1],然而顯微鏡的光學特性決定了視野位于觀察物鏡軸線正前方的部分范圍,在手術視野中存在一定局限性。90年代開始耳內鏡的臨床應用有效彌補了顯微鏡的這部分不足之處[2]。近年來隨著科學技術發展,尤其是高清攝錄系統的發展,使耳內鏡在狹窄的耳部空間內操作理念和對耳部解剖的認知都有了極大的飛躍。耳內鏡技術在中耳、內耳及側顱底手術中的應用越來越廣泛[3-12]。
與顯微鏡相比,耳內鏡技術特點鮮明,內鏡下的錐形視野在狹窄空間內可以做到廣角觀察,在深在的組織結構內應用更具優勢;其廣角視野可有效減少磨骨,最大程度保存正常的結構,避免顯微鏡操作時為實現暴露目的而造成的結構犧牲[13]。但耳內鏡也存在著突出的缺點[14]:。首先是單手操作的限制。在清理病灶時,尤其是在對精細結構(如鐙骨和面神經)進行操作,單手操作的效果明顯遜于雙手。其次是術野內出血對手術的干擾,由于單手操作,出血不能及時吸除,會直接影響內鏡下手術野的清晰度,造成鏡頭的模糊,無法穩定維持鏡下的操作,這是限制耳內鏡手術操作流暢進行的最主要原因。再者,耳內鏡下骨質結構的磨除具有諸多困難,效率很低。此外,很多研究表明耳內鏡鏡頭前端釋放的熱量可能會造成熱損傷[15],特別是對重要結構抵近觀察時,過高的溫度可能對內耳和面神經造成一定損傷。操作時就會要求降低光源強度或者適時從視野內取出內鏡,進行鏡頭擦拭降低溫度[16],這也會不同程度地影響手術的流暢性。因此,傳統耳內鏡手術方式仍有諸多問題亟待解決[14]。
1 耳內鏡下持續灌流手術模式的建立
基于耳內鏡的以上特征,在借鑒了婦科的膨宮泵下手術模式和泌尿外科膀胱鏡手術方式后,廖華首先提出了耳內鏡“持續灌流”理念[17],侯昭暉和虞幼軍將該理念進一步完善并推廣,共同開發了一種全新的耳內鏡外科手術模式“耳內鏡手術持續灌流模式”(The continuous irrigating mode for endoscopic ear surgery,CIM-EES),該手術模式針對性地部分解決了傳統的耳內鏡手術模式的問題與缺陷,使得耳內鏡手術過程變得更加清晰和流暢。CIM-EES的定義:指在耳及側顱底術腔內形成一定壓力下的水流進行方向向外的單向循環,術中操作形成的滲血、骨渣等物質被壓力水流灌洗流出耳道,有助于始終維持內鏡視野和術腔的清晰狀態,利于實現手術過程的便捷和操作流暢性,增加手術安全性。
2 耳內鏡手術持續灌流模式的詳細操作流程
在常規連接光源及攝像頭的基礎上,內鏡外套上專門為耳內鏡設計的灌流鏡鞘(圖1)。根據內鏡直徑的不同,鏡鞘的直徑也稍有差異,一般會較內鏡增加約0.5mm,基本不會給手術操作增加額外負擔。鏡鞘的尾端帶有接口與灌流泵相聯接(圖2),可以將生理鹽水(常溫或者37°C)以一定壓力和流速持續泵入鏡鞘和內鏡之間的間隙(手術一般采用的壓力為100-120mmHg,流速為0.2-0.4L/m),從內鏡的頭端注入術腔。耳內鏡灌流鏡鞘帶有水量調控旋鈕開關,可以隨時減少或終止術中沖水水流,方便術者調控水量或關閉,可以將手術切換至非灌流狀態。在持續灌流模式下手術中的所有操作均可以在術腔內不斷置換的生理鹽水中進行,術腔中的血液、骨粉及病變殘渣等游離組織被具有一定壓力的流水沖出,放置于耳甲腔中的吸引管發揮吸引作用,一方面與術腔內的沖水形成向外循環的單向水流,另一方面及時將沖出的水流吸除,從而始終保持鏡頭的清潔和手術野的清晰,極大地提升了手術的流暢性和安全性(圖3)。
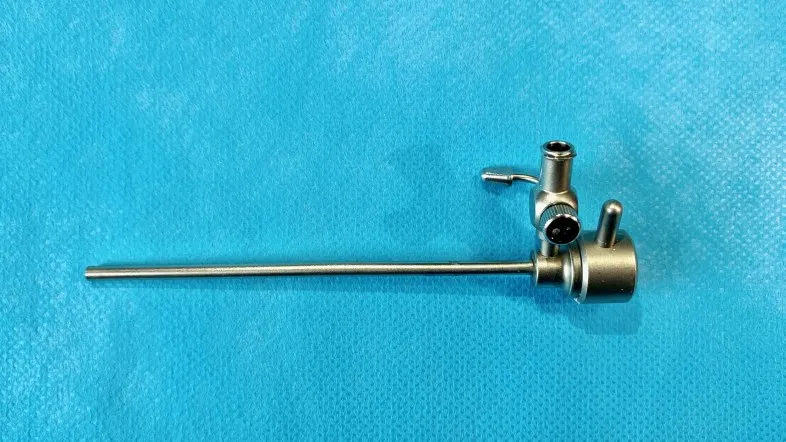
圖1 持續灌流模式耳內鏡沖水鏡鞘。Fig.1 Ear endosopic sheath under continuous irrigating mode
3 持續灌流模式下的耳內鏡手術對傳統耳內鏡手術方式的改變
3.1 保持鏡頭的持續清晰狀態
傳統耳內鏡手術存在一個難以避免的缺點,受到術腔溫度、組織及血液的影響,內鏡鏡面會反復出現污染,導致視野模糊。此時需要間斷地將耳內鏡取出,擦拭鏡面后重新置入術腔,這種操作會導致:1.術中反復擦拭鏡面會延長手術時間。2.反復的視野模糊極大地影響了手術操作的流暢性、精確度和手術效果。在一定程度上,這些弊端也是影響耳內鏡技術在涉及乳突、側顱底等區域得以推廣應用的重要因素。傳統耳內鏡手術中常規采用腎上腺素棉球壓迫止血,防霧劑處理鏡頭、助手持吸引器等不同方式試圖解決該問題,但在實際應用中,這些措施最終的效果并不理想。我們創新地采用CIM-EES模式,改變了以往的處理思路,充分利用耳內鏡操作孔道較為窄小的特點,持續流動的生理鹽水在狹窄的空間里,可以保持一定壓力和流速的水流,能夠將術野的血液和骨粉沖出術腔,水下的內鏡視野可始終保持清晰,避免了傳統耳內鏡方式下反復擦拭鏡頭的困擾。
3.2 有助于內鏡下的單手精細操作
傳統耳內鏡手術模式下因一手持鏡的需要,只能進行單手手術操作。針對此不足,有學者提出內鏡支架[18,19]、內鏡下筷子技術[20]、兩人三手操作等方式,但因耳道空間狹小,上述方式需要占據原本就有限的操作空間,因而具有明顯局限性。傳統的雙手操作是利用吸引器的輔助來保持術區的清潔或牽拉組織以獲得更好的暴露及分離等操作。在持續灌流模式下,流水代替了吸引器的作用,既可保持術區的清晰狀態,又可借助流水的浮力可使病灶更易于分離,因此在某種程度上獲得了雙手操作的效果。
3.3 實現內鏡下經耳道高效磨骨
耳內鏡下經耳道進行骨質的去除是耳內鏡中耳手術中必要的手術流程,有骨鑿、刮匙或者電鉆等多種器械可以完成這一目的。但在內鏡下完成上鼓室切開、外耳道成型、乳突開放等需要持續電鉆磨骨操作的手術過程中,單手操作、需要反復擦拭鏡頭等弊端顯得尤為突出,限制了在臨床實踐中標準化手術流程的建立和推廣。在持續灌流模式下,經耳道的磨骨將變得非常簡單快捷。持續的流水將磨光鉆磨除的骨渣快速沖出,保證了操作的連貫性,內鏡下的視野可以始終保持清晰[21],另外,鏡鞘對于內鏡前端也有一定保護作用。
3.4 解決內鏡相關熱損傷問題
內鏡相關熱損傷也是一個耳內鏡手術中值得關注的問題。在持續灌流模式下,由于鏡面持續處于流動的生理鹽水中,發熱的鏡頭將持續得到降溫,這完全解決了耳內鏡導致精細結構熱損傷的擔憂,有利于內鏡下對重要結構部位的抵近觀察和較長時間的持續手術操作。
4 持續灌流模式下的耳內鏡手術的臨床應用現狀
4.1 持續灌流模式耳內鏡鼓膜修補術
夾層法或外植法是相對較為復雜的鼓膜修補方法,其優勢也較為明顯。該方法需要將鼓膜上皮層與纖維層分開(圖4),必要時甚至需要將兩者進行360°分離。傳統耳內鏡操作模式下,由于極少量出血即可造成上皮層和纖維層界限模糊,因此眾多學者認為內鏡下夾層法鼓膜修復很難實現,內鏡下不推薦使用該術式[22]。在持續灌流模式下,由于沒有出血干擾,鼓膜上皮層和纖維層間之間的界面清晰可見,可以在某種程度上降低技術難度,輕松完成移植床的建立,顯著減少手術時間[17]。
4.2 持續灌流模式耳內鏡鼓室成形術
在進行聽骨鏈重建之前,需要探查中耳的所有隱匿角落,包括中鼓室,后鼓室及上鼓室等,徹底清除鼓室內病變。持續灌流模式存在“越抵近,越清晰”的特點,可以進行較長時間的抵近觀察和連續操作,由于沒有出血的干擾,在術中可獲得穩定清晰放大的視野,有助于辨別硬化灶與鐙骨底板、面神經骨管等重要結構之間界限,循序漸進用顯微鉤針仔細逐塊清理鐙骨周圍硬化灶。由于無需吸引器的輔助,節約了耳內鏡手術時珍貴的操作空間,硬化灶可以清理得更為徹底,同時也減少了鐙骨底板周圍持續吸引帶來內耳損傷的可能(圖5)。而在傳統耳內鏡模式下,往往只能進行抵近觀察,遠離操作(抵近操作時極易出現鏡頭模糊),此外由于出血造成的視野污染將會使內耳及面神經損傷的風險增加。

圖5 A持續灌流模式耳內鏡下清理鐙骨周圍硬化灶;B持續灌流模式耳內鏡下面神經減壓術。Fig.5 A This image shows how to remove these sclerotic plaques around the stapes in order to release the stape;B This image shows the trancanal endoscopic facial nerve decompression under the continuous irrgating mode.
4.3 持續灌流模式下中耳膽脂瘤手術
伴隨著耳內鏡的發展和推廣,耳內鏡在膽脂瘤手術中的臨床應用和基礎研究也開展的如火如荼[13,23,24]。持續灌流模式下,中耳膽脂瘤的基質與周圍正常結構的解剖界限可以清晰地顯現,因此有利于將其徹底清除;一定壓力下的持續水流灌注于術腔,同時有吸引器在耳甲腔持續吸引,因此在一側為盲端的中耳術腔內可以形成向外的單向循環水流,臨床實踐中可以清晰看到膽脂瘤會隨水流沖出耳道,而不會沖入鼓竇及乳突腔,減少病變殘留于術腔。
4.4 持續灌流模式耳內鏡面神經減壓術
近年來,隨著內鏡手術技術的不斷提高,有耳內鏡下行部分面神經減壓手術的報道。其適應癥主要針對局限于面神經水平段及錐段損傷的周圍性面癱,并不能替代傳統顯微鏡下經乳突和顱中窩入路的面神經減壓術。耳內鏡下面神經減壓可以獲得良好的暴露,實現微創手術[25]。但該操作需精細磨骨,且面神經周圍血供豐富,切開鞘膜時往往出血較多,又不適宜采用雙極電凝等進行止血操作,有時很難實現面神經鞘膜的精準切開,造成了手術操作難度加大和手術風險的增加。所以Marchioni同時也認為當出血較多影響視野時需要改為顯微鏡下操作[26]。在持續灌流模式下則可以將內鏡的優勢體現得更為充分。磨除的骨粉和出血被迅速置換術腔,可以實現全程連續操作磨除面神經骨管,實現抵近觀察狀態下對面神經鞘膜的精準切開,清晰地觀察到面神經腫脹以及損傷的情況(圖5)。
4.5 持續灌流模式內鏡下經耳道-鼓岬聽神經瘤切除術
耳內鏡下側顱底手術也在近年逐漸開展[10,11]。耳內鏡下經耳道-鼓岬聽神經瘤切除是耳內鏡外科在側顱底外科手術入路的拓展(圖6)。目前適應癥尚主要限定于沒有適用聽力且病變主體局限于內聽道或侵及耳蝸的腫瘤。在持續灌流模式下,由于流水的浮力使腫瘤組織與神經較易分離,而且即使少量出血也不會造成視野模糊,此操作模式可以顯著縮短手術時間,極大地改善手術的流暢度和術者的操作體驗。此外,由于視野更清晰,避免盲目操作,也為手術的安全性提供了較好的保證。

圖6 持續灌流模式下全耳內鏡經耳道鼓岬入路聽神經瘤切除術。(A)開放底轉耳蝸及內聽道;(B)切除內聽道腫瘤,顯示面神經。Fig.6 Total endoscopic transcanal transpromontorial vestibular schwannoma removal.(A)the basal turn of the cochlear turn and the fundus of the IAC is opened between the spherical recess and the cochlear.(B)the vestibular schwannoma is removed,and the facial nerve of the IAC segment is exposed.
5 耳內鏡手術持續灌流模式技術特點
通過不斷的臨床實踐,耳內鏡下持續灌流模式技術實現了以下的技術特點,可以在臨床中對耳外科醫生帶來非常顯著的幫助:
(1)一定程度上解決了手術中出血對手術操作的影響;(2)持續灌流模式可以使病變與正常結構界限更加清晰,增加手術安全性,減少病變殘留;(3)術中進行水下磨除骨質的操作優勢明顯;(4)鏡頭在水下可以持續地維持抵近觀察和操作,不必擔心鏡頭溫度過熱引發的精細結構熱損傷風險;(5)較傳統的耳內鏡手術模式可以顯著縮短手術時間;(6)沒有增加原有耳內鏡手術的難度和復雜程度。
6 耳內鏡下持續灌流模式手術的不足
首先,傳統耳內鏡下的切口出血以及中耳鼓室內側少量滲血在持續灌流耳內鏡手術模式下可以得到較好地控制,解決了一般性出血對于內鏡手術操作的影響,但對于小動脈的出血和鼓室內側壁廣泛性炎癥和肉芽的出血仍然是難以克服的困難,針對此類出血,一定壓力的灌流作用仍不能保證內鏡下清晰的視野,解決的方案是需要利用止血能量設備止血或者切換至非灌流模式下進行副腎棉球壓迫止血。其次,耳內鏡手術操作需要足夠的空間和視野,尤其在水下磨骨的環節,持續的灌流會導致部分耳道皮瓣和鼓膜無序漂浮,這將會壓縮手術視野,影響手術操作,還可能造成耳道皮瓣被電鉆卷脫的危險。這就要求在持續灌流模式手術中的耳道皮瓣和鼓膜處理要更加穩妥牢靠、安全合理。
7 耳內鏡持續灌流模式下相關手術設備產品的設計與開發
為了進一步完善耳內鏡下持續灌流模式的手術流程,我們開發設計了適配耳內鏡的沖水鏡鞘;為解決術中出血問題(手術中如果遇到明顯的動脈性出血仍有可能出現視野短暫模糊的情況),專門適配于水下止血操作的等離子刀頭也已開發成形,試用效果滿意。由于在灌流模式下,所有操作幾乎都在循環生理鹽水中進行,這樣就可以省卻傳統等離子刀頭必須自帶的鹽水進水和出水管道,從而實現刀頭纖細化。首次將既往很難進行等離子刀頭操作的耳道內,變為可以進行靈活操作的區域,實現了切割和止血功能的統一,使耳內鏡手術有了更加安全的保障(圖7)。此外,可實現術中沖水的一體化耳內鏡等設備產品也在研制過程中,上述這些產品的陸續問世將有助于該手術理念的有效實現和臨床推廣。

圖7 持續灌流操作模式耳內鏡手術專用顯微等離子刀頭研發,三種不同類型的刀頭。Fig.7 The inventions of 3 different micro-probe of the plasma surgery system designed for CIM-EES.
8 小結
耳內鏡下持續灌流手術模式是恰逢傳統耳內鏡手術發展至瓶頸之時,適時而出現,它是對傳統耳內鏡手術模式的一種創新嘗試,有助于更好的實現耳內鏡外科微創理念。但作為一種全新的手術操作模式,尚有許多未知有待我們進一步探索和驗證。相信它的出現也將是一個契機,可以促進更多的醫工協作致力于國內耳內鏡相關手術設備產品的研發中,推動國產耳內鏡外科手術產品的更多投入和產出。相信未來會有更多耳科醫生學習和掌握這項技術,使其更加合理規范地推廣和應用,造福于廣大患者。

