程序化隨訪計劃在急性冠狀動脈綜合征PCI術后病人中的應用
胡冬英,季金華,李國民,于文敏
急性冠狀動脈綜合征(ACS)具有發病率高、病死率高等特點,經皮冠狀動脈介入治療(PCI)為臨床上治療冠心病的主要術式,可快速解除冠狀動脈堵塞,恢復血流,改善其臨床癥狀[1]。但在術后病人多居家進行康復訓練,脫離醫護人員的視野,未能有效完成相關訓練。因此,對病人進行隨訪可督促其完成康復訓練[2]。常規隨訪計劃的隨訪形式較為單一、內容較為枯燥,導致其效果較差。而程序化隨訪計劃根據特定隨訪人群,設計好隨訪方案,并按照標準化操作流程,定期給予病人電話隨訪、上門隨訪等,對于提高其服藥依從性與生活質量等具有重要作用[3]。本研究將程序化隨訪計劃應用于急性冠狀動脈綜合征 PCI術后病人中,觀察其對病人服藥依從性、主要心臟不良事件發生率與生活質量的影響。現報告如下。
1 資料與方法
1.1 一般資料 選取2018年1月—2019年1月收治的96例急性冠狀動脈綜合征PCI術后病人為研究對象。入選標準:參考《急性冠狀動脈綜合征急診快速診療指南》[4]中制定急性冠狀動脈綜合征的診斷標準;術后病情相對穩定;學習能力、理解能力、語言溝通能力等無障礙;均簽署知情同意書。排除標準:伴隨精神疾病,存在嚴重認知障礙;合并血液系統疾病;存在肝腎功能衰竭或惡性腫瘤;合并傳染性疾病或出現嚴重感染。將病人隨機分為觀察組和對照組各48例。對照組男26例,女22例;年齡40~73(53.22±6.53)歲;文化程度:初中及以下12例,高中19例,專科及以上17例。觀察組男27例,女21例;年齡40~74(53.54±6.34)歲;文化程度:初中及以下11例,高中19例,專科及以上18例。本研究經醫院倫理委員會批準。兩組病人年齡、病情等比較,差異無統計學意義(P>0.05),具有可比性。
1.2 干預方法
1.2.1 對照組 給予常規隨訪計劃,在病人出院時分發出院指導手冊,主要包括飲食、用藥、運動等方面的內容,囑其在出院后定期進行門診復診,每個月進行1次電話隨訪。
1.2.2 觀察組
1.2.2.1 隨訪小組的組建 組建隨訪小組,隨訪小組包括2名主治醫生、6名責任護士共8名核心成員,核心成員由10年以上心臟內科臨床工作經驗,護士具有本科以上學歷,醫生具有研究生以上學歷。其余小組成員還包括心理咨詢師、營養師、康復理療師與藥劑師各1人;隨訪小組成員均具有良好交流、協調能力。
1.2.2.2 隨訪小組培訓 在對病人進行干預前組織隨訪小組成員進行培訓,邀請相關專家對隨訪小組成員進行統一培訓,培訓內容主要包括急性冠狀動脈綜合征診療規范解讀、PCI術后病人預后評價指標與意義、心臟康復訓練、飲食指導、常見心理干預方式與技巧,講明隨訪小組成員任務、電話隨訪要點、接觸-介紹-溝通-詢問-回答-離開 (connect-introduce-communicate-ask-respond-exit,CICARE)溝通模式方法與技巧等;培訓后定期進行考核,考核成績合格(核心成員成績在A以上,其他成員在B以上)的成員即可實施程序化隨訪計劃。
1.2.2.3 建立程序化隨訪流程 按照CICARE流程化溝通方式,建立CICARE程序化隨訪流程。按照臨床特征、PCI術后常見問題等,隨訪小組共同制定服藥標準、運動鍛煉方案、飲食原則、癥狀認知、情緒管理、吸煙控制、心理感受與健康信念等,共8個程序化隨訪方案。根據隨訪方案進行隨訪,接觸(C):根據病人職業、年齡等信息禮貌稱呼病人,體現對其的尊重;介紹(I):進行自我介紹,取得病人的信任;溝通(C):根據隨訪方案向病人講明隨訪的目的,使其積極配合;詢問(A):詢問病人的近況,了解其需求、問題與顧慮;回答(R):按照病人的要求進行指導與反饋,并針對遵醫用藥、合理運動、健康生活方式、疾病自我檢測及科學飲食等方面進行講解;離開(E):禮貌性地掛斷或離開,根據隨訪方案告知病人下次隨訪時間與形式;根據上一次隨訪結果與病人存在的問題確定本次隨訪主題,為有效確保病人的接受度,每次隨訪的主題為1個或2個,必要時加強隨訪頻率。
1.2.2.4 程序化隨訪的急救方式 在對病人實施服藥標準、運動鍛煉方案、飲食原則、癥狀認知、情緒管理及吸煙控制等程序化隨訪方案外,還需提高病人對于急性冠狀動脈綜合征的急救知識的認知水平。急救方式如下。①病情評估:醫護人員具有較高心血管專科理論知識水平,可準確判斷病人是否存在高度或低度急性冠狀動脈綜合征;在早期對急性冠狀動脈綜合征高危人群采取必要的緊急處置干預措施。②溶栓治療:溶栓治療通常在急性冠狀動脈綜合征發病12 h內易起效,6 h內溶栓效果最佳;在病人出現危急情況時爭取在病人入院0.5 h或發病最初1 h內盡快給予急診溶栓治療。③急診介入治療:采用早期介入干預,在介入前后緩解病人的不良心理,提高其自信心,提高其依從性;在介入治療中各項相關工作迅速、有序地完成,同時全程監護,避免出現意外事件。
1.2.2.5 質量控制 由科主任與護士長組成質量控制專家,護士長不定期介入隨訪現場,對隨訪質量進行把控;隨訪小組在發現問題后及時進行討論,每月定期召開反饋會,適時對程序化隨訪方案提出改進意見,同時確保隨訪內容的規范與標準,最終由科主任審批后實施。
1.3 觀察指標
1.3.1 服藥依從性 采用Morisky量表[5]對干預前后病人的服藥依從性進行評價,評分越高表明病人的服藥依從性越好。
1.3.2 主要心臟不良事件發生率 觀察并記錄病人在干預后出現心力衰竭、急性冠狀動脈閉塞、心絞痛復發、靶血管再次血運重建等不良事件的情況。
1.3.3 生活質量 采用冠狀動脈介入治療后生存質量測定量表(CROQ-PTCA-Post)[6]對干預前后病人的生活質量進行評價,該量表包括心理社會功能、癥狀、軀體功能、認知功能與滿意度5個維度,每個維度均采用百分制,評分越高表明病人的生活質量越高。
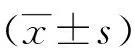
2 結果
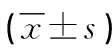
表1 兩組病人干預前后Morisky量表評分比較 單位:分

表2 兩組病人主要心臟不良事件發生情況比較
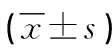
表3 兩組病人干預前后生活質量比較 單位:分
3 討論
3.1 程序化隨訪計劃應用于急性冠狀動脈綜合征PCI術后病人中可提高其服藥依從性 PCI術雖能夠有效改善病人的病情,但術后仍需要進行藥物治療,減少其心臟不良事件的發生[7-8]。但長時間持續用藥會加重病人的身心負擔,同時病人在出院后自我管理能力較差,其服藥依從性較低,或出現擅自減少藥量、漏藥等現象,導致預后效果較差[9-10]。因此,給予PCI術后病人有效隨訪干預顯得尤其重要。本研究結果顯示,觀察組病人干預3個月后服藥依從性高于對照組(P<0.05)。其原因為程序化隨訪計劃的應用,通過定期對病人進行電話隨訪、上門隨訪等,督促其完成相關康復訓練工作,提高其對急性冠狀動脈綜合征相關知識的認知,進而有效提高其服藥依從性,定時、定量完成服藥[11-12]。
3.2 程序化隨訪計劃應用于急性冠狀動脈綜合征PCI術后病人中可降低其主要心臟不良事件發生率 急性冠狀動脈綜合征的臨床表現主要為急性心肌梗死、不穩定性心絞痛及心源性猝死等,高齡病人的病情較嚴重,PCI術可有效解決其冠狀動脈病變[13-14]。同時在術后病人常會出現心力衰竭、急性冠狀動脈閉塞、心絞痛復發及靶血管再次血運重建等并發癥,導致其病情反復,影響預后效果[15]。本研究結果顯示,觀察組病人干預3個月后主要心臟不良事件發生率低于對照組(P<0.05)。其原因為程序化隨訪計劃的應用,按照CICARE流程化溝通方式與病人進行溝通,與其建立良好護患關系,進而使其對醫護人員具備一定信心,積極完成心臟康復訓練,規范飲食,主動完成相關干預工作,進而有效促進術后疾病的康復,降低心臟不良事件發生率[16-17]。
3.3 程序化隨訪計劃應用于急性冠狀動脈綜合征PCI術后病人中可改善其生活質量 PCI術具有較高治療成功率,但成功介入治療后并未等于急性冠狀動脈綜合征痊愈,病人還需長時間持續服用他汀類藥物、阿司匹林等藥物,但藥物的使用存在諸多不確定因素,且病人在脫離醫護人員的視野后其服藥依從性較低,導致其生活質量不高[18-19]。本研究結果顯示,觀察組病人干預3個月后心理社會功能、癥狀、軀體功能、認知功能及滿意度評分均高于對照組(P<0.05)。其原因為程序化隨訪計劃的應用,除了實施服藥標準、運動鍛煉方案、飲食原則、癥狀認知、情緒管理、吸煙控制、心理感受與健康信念等方案外,還提高病人對急性冠狀動脈綜合征急救的認知水平,使其在出現意外事件時不慌張,能夠有序完成急救相關工作,避免不必要時間的損耗[20]。同時,通過程序化隨訪計劃確保病人擁有良好心理狀態、按標準用藥,進而有效提高其生活質量[21]。
綜上所述,程序化隨訪計劃應用于急性冠狀動脈綜合征 PCI術后病人中,可提高病人的服藥依從性,有效降低其主要心臟不良事件發生率,并提高其生活質量。

