3D Slicer技術輔助下行神經內鏡下血腫清除術治療高血壓腦出血的臨床效果▲
馬興才 覃水生 陳 艷 廖佳琪
(廣西南寧市第七人民醫院神經外科,南寧市 530012,電子郵箱:893690497@qq.com)
高血壓腦出血是高血壓最嚴重的并發癥之一,據統計,我國每年死于高血壓腦出血的患者超過100萬例,其發病率為80/10萬,死亡率高達50%,致殘率高達65%,嚴重威脅患者生命安全[1]。近年來,隨著我國人口老齡化的到來,以及人們生活節奏的加快、飲食習慣的改變,高血壓患者人數不斷上升,使得高血壓腦出血的發病率逐年升高,且有向年輕化發展的趨向[2]。目前,隨著對高血壓腦出血病理機制以及治療方法研究的深入,一致認為腦損傷和繼發性腦水腫是引起高血壓腦出血患者神經功能惡化和病理生理改變的重要因素,及時清除顱內血腫是挽救患者生命的關鍵[3]。神經內鏡下血腫清除術是治療高血壓腦出血的重要手段[4],血腫體積的準確測量對制定手術方案及改善患者預后都具有重要意義[5]。以往計算血腫體積主要應用多田公式,但由于血腫形狀不規則等原因,常導致計算誤差[6]。3D Slicer軟件是由哈佛大學布里格姆婦女醫院和麻省理工學院聯合開發的一種完全免費的醫學影像處理技術,采用該技術測量顱內血腫體積可以避免血腫形狀、部位等因素的干擾,結果準確可靠[7]。本研究觀察3D Slicer技術輔助下行神經內鏡下顱內血腫清除術治療高血壓腦出血的臨床效果,現報告如下。
1 資料與方法
1.1 臨床資料 選擇2016年6月至2019年6月我院收治的60例高血壓腦出血患者為研究對象。納入標準:(1)符合第四屆全國腦血管病學術會議制定的高血壓腦出血診斷標準[8],均為幕上腦內出血;(2)出血量20~80 mL,格拉斯哥昏迷量表(Glasgow Coma Scale,GCS)評分 ≥7分;(3)無腦疝形成;(4)年齡18~80歲;(5)患者及家屬簽署知情協議書。排除標準:(1)因外傷所致腦出血患者;(2)動靜脈畸形、動脈瘤破裂出血患者;(3)具有腦卒中病史患者;(4)嚴重心、肝、腎、肺功能不全患者;(5)凝血功能障礙患者;(6)合并有精神疾病患者。根據隨機數字表法將患者分為內鏡組和開顱組,每組30例。其中內鏡組男性19例,女性11例,年齡36~76(52.86±6.76)歲,GCS評分8~12(8.83±1.27)分,血腫量35~56(43.63±12.51)mL;出血位置:基底核14例,腦葉7例,丘腦9例。開顱組男性21例,女性9例,年齡34~79(53.72±8.93)歲,GCS評分9~12(8.62±1.36)分,血腫量30~58(42.72±15.68)mL;出血位置:基底核16例,腦葉6例,丘腦8例。兩組患者的年齡、性別、GCS評分等一般資料比較,差異均無統計學意義(均P>0.05),具有可比性。本研究經本院醫學倫理委員會審批。
1.2 方法
1.2.1 內鏡組:采用3D Slicer技術輔助下行神經內鏡下高血壓腦內血腫清除術。 患者于術前24 h行常規頭顱CT掃描,將患者頭顱CT掃描數據導入3D Slicer系統,依次運行軟件編輯、效果、影像、模塊生成等功能,重建顱內血腫并計算血腫體積。根據3D Slicer軟件重建后顱內血腫不同形態,個性化選擇穿刺路徑,穿刺位置盡量避開皮層重要功能區。患者取仰臥位,采用全身麻醉,常規消毒鋪巾,以穿刺點為中心,做3~4 cm直形切口,逐層切開頭皮,中心位置鉆骨孔,顱骨開孔后采用銑刀做2~3 cm骨窗,然后放射狀剪開硬腦膜并懸吊,根據3D Slicer軟件所計算出的血腫中心的角度和距離,避開重要功能區,置入內鏡工作通道進入血腫腔中心(神經內鏡采用德國STORZ公司的0°和30°硬質神經內鏡),進行血腫清除,然后采用雙極電凝對患者血腫壁及底部明顯出血點進行止血,采用0.9%氯化鈉沖洗血腫腔,進一步確認是否還有出血點,若有則將止血紗布貼敷出血點,止血后撤出內鏡通道,放置血腫腔引流管,逐層縫合皮層切口。
1.2.2 開顱組:采用傳統開顱血腫清除術。患者術前24 h行常規頭顱CT掃描,采用多田公式計算血腫體積。患者取仰臥位,采用全身麻醉,根據術者經驗及頭顱CT片進行血腫定位,行常規消毒鋪巾后全層切開皮膚,采用電鉆及銑刀去除骨瓣,放射狀剪開硬腦膜,皮層造瘺方式至血腫部位,在顯微鏡輔助下吸除血腫及壞死組織,血腫清除后嚴密止血,常規留置引流管,縫合硬腦膜,并逐層縫合皮層切口。
1.2.3 術后治療:兩組患者術后均給予常規生命體征監測、維持水電解質平衡、降低顱內壓、營養神經等對癥支持治療,嚴格控制患者血壓,加強患者護理。術后1周內復查頭顱CT,觀察患者術后顱內情況,術后2~5周血壓穩定后,可適當給予肢體康復理療。1.3 觀察指標 比較兩組患者手術時間、術中出血量、血腫清除率、血腫消失時間、術后6個月并發癥發生率和住院期間死亡率,以及治療前和治療后6個月GCS評分和改良Rankin量表(modified Rankin Scale,mRS)[9]評分。術中出血量=(術前血細胞比容-術中血細胞比容)/術前血細胞比容。血腫清除率=(術前血腫量-術后1周血腫量)/術前血腫量×100%。血腫消失時間根據術后頭顱CT復查判斷。術后并發癥包括肺部感染、消化道出血、顱內感染等。神經功能恢復情況采用mRS評分進行評價:癥狀完全消失=0分;癥狀輕微,無明顯功能障礙=1分;輕度殘疾,但生活可以自理=2分;中度殘疾,但行走不需要幫助=3分;重度殘疾,行走需要幫助=4分;嚴重殘疾,大小便失禁=5分;死亡=6分;評分越低表明患者神經功能恢復越好。
1.4 統計學分析 采用SPSS17.0軟件進行統計學分析。計量資料以(x±s)表示,組間比較采用獨立樣本t檢驗,組內比較采用配對t檢驗;計數資料以例數(百分比)表示,組間比較采用χ2檢驗。以P<0.05為差異有統計學意義。
2 結 果
2.1 兩組患者圍術期觀察指標的比較 內鏡組患者手術時間、術中出血量以及血腫消失時間均短于或少于開顱組,血腫清除率高于開顱組(均P<0.05)。見表1。
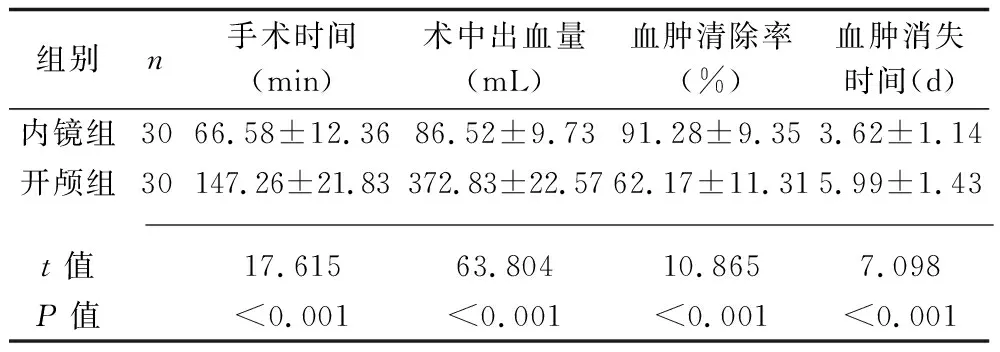
表1 兩組患者圍術期觀察指標的比較(x±s)
2.2 兩組患者治療前及治療后6個月GCS評分及mRS評分的比較 治療前,兩組患者GCS評分、mRS評分差異均無統計學意義(均P>0.05);治療后6個月,兩組患者GCS評分均高于治療前,mRS評分均低于治療前,且內鏡組GCS評分高于開顱組,mRS評分低于開顱組(均P<0.05)。見表2。

表2 兩組患者治療前及治療后6個月GCS評分及mRS評分的比較(x±s,分)
2.3 兩組患者術后6個月并發癥發生率及住院期間死亡率的比較 兩組患者住院期間均無死亡病例。內鏡組術后6個月并發癥發病率為6.67%(2/30),低于開顱組的30%(9/30)(χ2=5.455,P=0.020),見表3。
3 討 論
高血壓腦出血是一種腦實質性、破壞性疾病,在腦血管疾病中屬于致殘、致死率較高的一種類型。據相關數據顯示,高血壓腦出血的發病率在腦卒中比例中約占40%以上,致殘、致死率占腦卒中首位[10]。目前臨床上治療高血壓腦出血的方法較多,包括保守內科治療和傳統外科手術治療,外科手術包括開顱血腫清除術、鉆孔血腫引流術以及神經內鏡下血腫清除術等。研究發現,血腫量在60 mL以上且患有意識障礙和腦疝的高血壓腦出血患者,通過緩解顱內高壓、去除血腫可有效地降低患者病死率,但不能提高患者生活質量;而血腫量不足20 mL,且只有輕微意識障礙以及無腦疝形成的患者,則可選擇非手術治療;而對于血腫量在20~60 mL之間的高血壓腦出血患者,是否需要積極進行手術以及選擇哪種術式,一直是學者們的討論熱點[11]。傳統的開顱血腫清除術存在手術時間長、術中出血量多、手術切口大等缺點,術中在清除血腫時對其他正常組織損傷較為嚴重,導致術后并發癥多,預后較差[12]。鉆孔血腫引流術的血腫清除率低,術后需要通過引流管反復注射尿激酶溶解血腫,增加顱內感染的風險,且反復注射尿激酶也增加了再出血的風險[13]。近年來,隨著內鏡技術以及微侵襲神經外科理念的不斷發展與創新,神經內鏡直視下血腫清除術受到越來越多學者的關注。神經內鏡直視下手術切口僅為3~4 cm,而銑出的骨口僅為2~3 cm,相較于傳統開顱血腫清除術和鉆孔血腫清除術具有手術時間短、創傷小、術中失血量少等優點,同時也能減少術中對正常腦組織的損傷,術中可徹底清除血腫并找出責任血管進行止血[14]。Ye等[15]的研究表明,在神經內鏡下行血腫清除術治療高血壓腦出血患者,其臨床療效優于傳統的開顱手術,安全度更高、風險更低、手術時間更短。
術前血腫體積的準確測量以及定位,是神經內鏡下行血腫清除術成功與否及術后并發癥多少的關鍵。神經內鏡手術切口只有2~3 cm,雖然極大地減少了對周圍正常腦組織的損傷,但由于骨窗過小,操作空間有限,因此,術前對血腫體積的測量以及定位要求較高。傳統的血腫體積測量以及定位一般通過多田公式計算以及臨床醫師的經驗判定,缺乏可靠性和穩定性。本研究中,將患者頭顱CT掃描數據導入3D Slicer系統,即可在短時間內測量出患者血腫體積,同時完成患者顱內血腫和頭部的三維重建,為患者進行內鏡手術提供了準確的術前定位和個性化的穿刺入路。易劍波等[16]發現,與腦穿針試探性穿刺血腫相比,3D Slicer技術指導神經內鏡工作通道置入血腫腔中心更加精準、無創。黃偉等[17]的研究表明,3D Slicer技術為手術提供了精確、可靠的術中定位,輔助神經內鏡下手術治療高血壓腦出血效果良好。本研究結果顯示,內鏡組患者手術時間、術中出血量、血腫消失時間及術后并發癥發生率均短于或低于開顱組,血腫清除率高于開顱組(均P<0.05);治療后,內鏡組GCS評分高于開顱組,mRS評分低于開顱組(均P<0.05),說明3D Slicer技術可為神經內鏡下血腫清除術提供快速、精確的定位,有助于改善高血壓腦出血患者的預后。
綜上所述,相較于傳統開顱手術,3D Slicer技術輔助下行神經內鏡下血腫清除術手術定位更快速、準確,患者手術時間和術中出血量更少,血腫清除率更高,術后并發癥發生率更低,更有利于患者神經功能的恢復。

