超聲助顯劑灌腸與X 線鋇灌腸在先天性巨結腸診斷中的應用價值
虞 梅 葛郁榮 石 靜 陸玉潔
先天性巨結腸(Hirschsprung"s disease,HSCR)又稱腸管無神經節細胞癥,發病率為1/ 5 000,在小兒先天性消化道畸形中占第二位[1-3]。 大多數HSCR 出現在新生兒時期或嬰幼兒時期,部分病例出現在兒童、青年,甚至成年人[4-6]。 新生兒期主要表現為胎便排出及排盡時間延遲,反復腹脹及便秘等不全性梗阻表現,兒童主要表現為反復腹脹、排便困難,嚴重者可導致小腸結腸炎、結腸穿孔等嚴重并發癥[7-9]。 故早期診斷及早期治療尤為重要。術前明確病變范圍,可為臨床醫師手術方式的選擇提供一定的參考依據[10,11]。 本研究旨在探討超聲助顯劑灌腸與X 線鋇灌腸在先天性巨結腸診斷中的應用價值。
材料與方法
一、臨床資料
以貴陽市婦幼保健院2018 年1 月至2020 年5月收治的39 例經直腸黏膜活檢及手術病理確診的先天性巨結腸患者為研究對象。 同時行超聲助顯劑灌腸以及X 線鋇灌腸檢查,對診斷結果進行對比分析。 本研究經直腸黏膜活檢術及手術病理證實的HSCR 患者39 例,男31 例,女8 例,年齡10 日齡至2 歲,12 例孕期檢查發現腸管增寬征象。 新生兒患者表現為胎糞延遲,出生5 ~7 天后出現漸進性腹脹,偶有嘔吐等消化道梗阻癥狀。 大多數患者伴不同程度的腹脹,間歇性便秘,偶見嘔吐。
二、研究方法
(一)X 線鋇灌腸
1. 儀器與方法:采用Philips 數字胃腸機進行BE 檢查。 硫酸鋇劑由生理鹽水和硫酸鋇粉調制,濃度20%~30%,一次調制100 mL。 經肛門插入細導管(用雙腔輸卵管通液管)后,使用50 mL 注射器緩慢向細導管注入稀釋鋇劑50 ~100 mL,讓助手邊推注鋇劑邊進行觀察。 緩慢推注鋇劑,直到可以清晰觀察到狹窄段至擴張的結腸肝區或升結腸處時停止推注。 檢查過程中推注鋇劑要緩慢,防止狹窄段假性擴張而漏診。 同時讓患者多體位變動進行動態觀察,24 h 后再次行腹部平片觀察鋇劑殘留量。
2. X 線鋇灌腸診斷標準:痙攣段腸管管徑均在正常范圍以下,新生兒為0.5 ~1.5 cm,邊緣呈花邊狀、鋸齒狀,質硬。 根據痙攣段的累及范圍分為以下幾種類型:常見型痙攣段包括直腸和乙狀結腸遠端,短段型痙攣段位于直腸下段;長段型痙攣段上界在乙狀結腸上段至升結腸;全結腸型累及全部結腸及末端回腸。 移行段:位于痙攣段與擴張段之間,呈漏斗型。 擴張段:移行段以上腸管均出現不同程度擴張,當并發腸炎時腸管擴張不明顯,管壁呈鋸齒狀改變。 見圖1。

圖1 X 線鋇灌腸結果 A:痙攣段位于乙狀結腸中下段及直腸; B:痙攣段位于直腸中下段; C:痙攣段位于降結腸中下段、乙狀結腸及直腸; D:全部結腸痙攣狹窄,細箭頭所指為擴展腸管,粗箭頭所指為狹窄痙攣段,五邊形為移行段Fig.1 Results of X-ray barium enema A:Spasm was located in middle/lower sigmoid colon and rectum; B:Spasm was located in middle/lower rectum; C:Spasm was located in middle/lower descending colon,sigmoid colon and rectum; D:All colons were spasmic and narrowed.Slim arrows indicated expanded intestine,thick arrows stenotic & spasmic segments and pentagon transitional segment
(二)超聲檢查
1. 儀器:采用PhilipsEPEQ5 彩色超聲診斷儀。探頭為線陣探頭L5-13 及凸陣探頭C8-5。
2. 超聲檢查方法:患者檢查之前均獲得家長知情同意,條件允許時可灌腸1 ~2 次,排除腸內積糞和積氣。 患者安靜平臥于檢查床上,超聲助顯劑灌腸檢查前常規行腹部檢查,必要時聯合會陰部掃查。 掃查順序為盲腸、升結腸、橫結腸、降結腸及直腸、肛管并多切面緩慢掃查。 超聲助顯劑灌腸檢查:患者取截石位,將雙腔輸卵管通液管插入肛門內,用空針由導管向直腸內注入超聲助顯劑20 ~50 mL,邊注入邊用高頻超聲檢查。 分別于灌腸中、灌腸后10 min 及灌腸后20 min 后各灌腸1 次,觀察灌腸前后狹窄段、移行段及擴張段腸管的長度、管徑、腸壁厚度等。
3. 超聲助顯劑灌腸的觀察指標: ①狹窄痙攣段部位、腸壁厚度、長度; ②擴張腸管的擴張程度、擴張范圍、管壁厚度; ③腸管蠕動情況:狹窄痙攣段腸段有無走形僵硬,蠕動有無減弱或消失; ④腸腔內情況:未灌入超聲助顯劑時,可顯示遠端直腸痙攣狹窄,近端擴張,腸腔內為大量糞氣回聲,后方伴寬大聲影;經肛門灌入超聲助顯劑后,助顯劑能均勻分布于腸腔內,腸腔為均勻等回聲填充。
4. 超聲助顯劑灌腸的聲像圖表現: ①擴張段:擴張的管腔內可見密集等回聲填充,動態狀態下觀察擴張段腸管蠕動減弱,腔內造影劑排空緩慢,腸管擴張管徑為3 ~6 cm,腸壁水腫增厚約0.4 cm(正常為0.2 cm),擴張段長度無法測量; ②移行段:呈漏斗型,長度為2 ~5 cm,外徑為1.5 ~2.0 cm,此段腸壁僵硬,蠕動差; ③痙攣段:長度一般為3 ~4 cm,痙攣段腸管橫徑為0.5 ~1.0cm,此段腸管管壁僵硬,未見蠕動,造影劑通過受阻; ④全結腸型:整個結腸管徑細小,腸腔內可見少許密集等回聲助顯劑填充,腸管外徑為0.5 ~1.5 cm,管壁僵硬,蠕動減弱或消失; ⑤短段型或超短型:我們采用腹部及會陰部聯合掃查進行掃除,測量痙攣段及移行段的長度、管壁厚度、擴張段的擴張程度及腸腔情況等。見圖2。
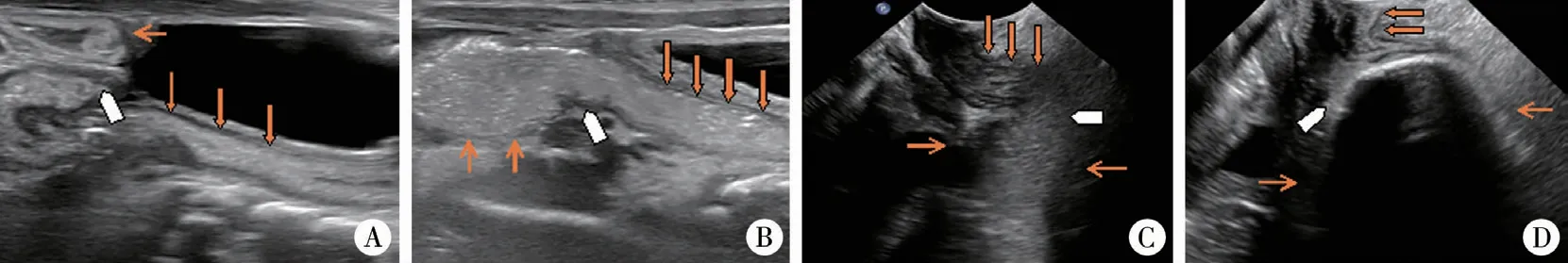
圖2 超聲助顯劑灌腸結果 A:痙攣段位于位于降結腸中下段、乙狀結腸及直腸; B:痙攣段位于乙狀結腸中下段及直腸; C:痙攣段位于乙狀結腸中下段及直腸; D:痙攣段位于直腸盲端及肛管,細箭頭所指部分為擴展的腸管,粗箭頭所指部分為狹窄痙攣段,五邊形所指為移行段Fig.2 Results of ultrasound assisted enema A:Spasm was located in middle/lower descending colon,sigmoid colon and rectum; B:Spasm was located in middle/lower sigmoid colon and rectum; C:Spasm was located in middle/lower sigmoid colon and rectum; D:Spasm was located in middle/lower sigmoid colon and rectum. In blind ends of rectum and anal canal,slim arrows indicated expanded intestine,thick arrows stenotic & spasmic segment and pentagon transitional segment
三、統計分析
結 果
一、直腸黏膜活檢及病理結果
39 例中常見型19 例,長段型5 例,超短型4例,短段型6 例,全結腸5 例。 典型表現見圖3。
二、X 線鋇灌腸結果
39 例中,X 線鋇灌腸診斷結果陽性35 例,其中常見型18 例,短段型5 例,超短型3 例,長段型4例,全結腸型5 例。 漏診4 例。 典型表現見圖1。
三、超聲助顯劑灌腸結果
超聲助顯劑灌腸診斷結果陽性36 例,其中常見型19 例,短段型6 例,超短型4 例,長段型4 例,全結腸型3 例。 漏診3 例。 典型表現見圖2。
四、超聲助顯劑灌腸與X 線鋇灌腸兩者聯合診斷結果對比

圖3 直腸黏膜活檢及病理結果 A、B:病變腸段大體外觀; C:直腸黏膜活檢HE 染色( ×40)腸黏膜層及黏膜下層未見神經節細胞; D:HE 染色( ×400),腸黏膜下層未見神經節細胞Fig.3 Results of rectal mucosal biopsy and pathological examination A & B:Gross appearance of diseased bowel;C:Rectal mucosal biopsy with HE staining magnification 40 times intestinal mucosal layer and submucosa without ganglion cells; D:HE staining magnification 400 times,no ganglionic cells were absent in intestinal submucosa
本組39 例先天性巨結腸患者中,兩種檢查方式聯合診斷結果為陽性者38 例,其中常見型19 例,短段型6 例,超短型4 例,長段型4 例,全結腸型5 例。1 例長段型漏診(因新生兒腸管擴張不明顯)。 超聲助顯劑灌腸診斷先天性巨結腸真陽性率為92.3%(36/39)。 兩種檢查方法聯合診斷先天性巨結腸的真陽性率為97.4%(38/39),診斷效能比單用一種檢查方法更高(P <0.05)。
討 論
HSCR 是小兒常見的先天性消化道畸形,男性多見,本組中男性約占79. 5%。 嬰幼兒時期的HSCR 患者主要表現為頑固性便秘及腹脹,后期常需要干預后才能正常排便。 對于年齡較大的HSCR兒童,慢性便秘及經過灌腸或瀉藥干預后才能排便的病史有助于診斷,術前行直腸黏膜活檢可確診[12-15]。 HSCR 后期情況嚴重時常繼發腸穿孔、腹膜炎等,故早期診斷及早期手術治療有利于腸道功能的修復,從而提高治愈率,改善患者的生活質量。
目前臨床上比較常用的檢查方法包括X 線鋇灌腸、超聲、直腸黏膜活檢、肛門直腸測壓等,其中直腸黏膜活檢被認為是金標準[16,17]。 X 線鋇灌腸存在一定缺陷,尤其是在新生兒時期,超短及短段型因鋇劑刺激導致狹窄段假性擴張,容易誤診或漏診[18,19]。 直腸黏膜活檢術也是常見的檢查方式,但對于早產兒和低出生體重兒,其發育尚不完全,可能出現假陰性,且約2%的患者可出現出血、穿孔,嚴重者可致盆腔膿毒癥并發癥,且無法判斷病變范圍,超聲聯合鋇灌腸檢查能更加準確地在術前判斷出病變的范圍和程度[20]。
X 線鋇灌腸檢查無需特殊準備,常表現為痙攣段、移行段、近端結腸擴張及檢查后一定時間內腸腔鋇劑殘留;透視狀態下灌腸痙攣段腸管出現不規則收縮波。 檢查過程中可記錄狹窄痙攣段累及范圍,腸管狹窄擴張的程度等,本研究中35 例確診為先天性巨結腸,靈敏度為89.7%(35/39)。 超聲檢查無創、安全、價廉、可重復,患者家屬容易接受。檢查前無需特殊處理,本組中新生兒HSCR14 例,占總人數的36%,說明超聲檢查對早期診斷嬰幼兒(特別是新生兒HSCR)尤為重要。
超聲助顯劑灌腸后更易于觀察狹窄痙攣段及擴張段的長度、范圍以及腸管擴張狹窄的程度,同時也有助于觀察腸壁增厚的程度等,能夠實時觀察動態狀態下擴張段及狹窄段的腸管活動情況,以防造影劑灌入后狹窄痙攣段造成假性擴張;亦便進行多次復查,觀察并記錄腸管的管徑、管壁厚度及狹窄擴張的長度等。 本文通過研究不同類型HSCR 超聲助顯劑灌腸后的聲像圖,總結出不同類型HSCR的超聲表現及超聲檢查技巧。
對于常見型及長段型的HSCR,乙狀結腸或乙狀結腸遠端痙攣狹窄、近端結腸擴張的患者,超聲助顯劑灌腸后能夠清晰判斷擴張段腸管、移行段腸管及狹窄痙攣的腸管,提高腸管的顯示率及其與周圍組織的對比度。 短段型及超短型HSCR 近端直腸及結腸擴張,遠端直腸痙攣細小,同樣擴張程度的腸管管腔內為均勻等回聲填充,狹窄痙攣段腸管萎癟細小,造影劑排空受阻。 因此,診斷HSCR 最關鍵的要素是找到狹窄痙攣的腸管,建議采用腹部聯合會陰部掃查,探頭選用高頻及C8-5 小兒腹部探頭增加腸管的顯示率。 全結腸型HSCR 整段結腸管壁痙攣萎癟、細小,超聲助顯劑灌腸后仍然顯示小結腸全程細小、管壁僵硬,無明顯蠕動,結腸腔內可見少許造影劑存留,未見明顯擴張的腸管顯示,較易診斷。 但全結腸型HSCR 與小腸閉鎖容易混淆,前者腸管管徑細小,管腔可見少許糞氣回聲,而小腸閉鎖將導致全部結腸萎癟、管徑細小,造影前觀察結腸內未見氣體光帶及腸內容物顯示;后者閉鎖遠端小腸管徑細小,管腔萎癟陷。
綜上所述,超聲助顯劑灌腸不僅能動態觀察正常腸管的蠕動情況,還能清晰觀察擴張段腸管、移行段腸管及狹窄痙攣段腸管的位置,可準確測量痙攣段腸管的管徑、病變長度及管壁厚度等,并明確HSCR 分型。 本研究顯示超聲助顯劑灌腸診斷準確率高于X 線鋇灌腸。 兩者結合可有效提高診斷準確率、敏感性及特異性,降低誤診及漏診率。 超聲助顯劑灌腸檢查無創傷、無輻射、可重復、價格低廉,患者家屬更容易接受,結合X 線鋇灌腸檢查能為臨床早期診斷及手術治療提供更加可靠的影像學診斷依據。

