骨科術后切口感染的危險因素及病原菌分布特點分析
汪紅萍,紀根寶,余連香
(黃山市人民醫院 a.醫院感染管理科,b.醫務科,安徽 黃山 245000)
切口感染是指無內植物手術切口于術后1周或1個月內發生的早期或晚期感染,以及有內植物手術切口于術后1年內發生的感染,可為皮膚及皮下組織出現的淺表感染以及筋膜、肌肉組織甚至累及深部器官的深部感染[1]。流行病學研究顯示,手術切口感染約占院內總感染發病率的36%,其中骨科術后切口感染占術后切口感染的1%~3%[2]。骨科手術切口多為髓內釘、鋼板、人工關節等內植入物切口,一旦出現感染,不僅影響切口的愈合效果,還會影響骨折的復位情況以及人工關節等內植物的穩定性,降低患者預后效果。臨床研究證實,手術切口感染患者死亡率為正常患者的2倍以上[3-4]。為降低切口感染率,提高患者預后,臨床多于術后給予患者經驗性使用抗革蘭陽性菌的抗菌藥物或廣譜抗生素抗感染治療,但因藥物使用時間較長,易導致耐藥菌的大量產生,對感染的防控效果較差。為進一步降低切口感染風險、實現精準抗感染治療、減少耐藥菌的產生,本研究旨在分析骨科切口感染的危險因素及病原菌分布特點。
1 資料與方法
1.1一般資料 選取2017年5月至2019年4月黃山市人民醫院收治的行骨科手術治療的278例患者作為研究對象,其中男158例、女120例,年齡19~75歲,平均(48±21)歲。根據是否存在術后切口感染將患者分為感染組(27例)和非感染組(251例)。納入標準:①行骨科手術治療者;②病歷資料完整;③意識清楚,與本研究相關病史情況、生活習慣等相關信息表達清晰,并有完整記錄。排除標準:①合并有惡性腫瘤或嚴重臟器器質性病變或損傷;②術前即合并局部或全身感染;③Ⅳ類手術切口;④切口處有脂肪液化;⑤妊娠期或哺乳期女性;⑥住院期間死亡。
1.2切口感染的診斷標準 根據《醫院感染診斷標準(試行)》[5]中外科手術切口感染的診斷標準,具備下列條件之一即可診斷為術后切口感染:①切口處出現紅、腫、熱、痛等表現或有膿性分泌物附著;②切口處有膿性分泌物,局部有壓痛,體溫高于38 ℃;③切口深部可穿刺或引流出膿性液體;④切口處出現紅、腫、熱、痛等表現,且分泌物培養結果顯示病原菌感染陽性。本研究切口感染患者均經切口感染部位分泌物病原菌分離鑒定,標本采集與鑒定均依據《全國臨床檢驗操作規程》[6]采用全自動細菌分析系統(美國 Biolog公司提供,型號:GEN Ⅲ MicroStation)進行。
1.3臨床資料收集 收集入組患者的性別、年齡、體質指數、手術持續時間、切口長度、是否合并糖尿病、手術方式、切口類型、術中出血量、手術時機及合并感染患者菌株類型。分析術后切口感染的獨立危險因素及術后切口感染的病原菌分布情況。

2 結 果
2.1骨科術后切口感染的單因素分析 兩組患者的性別、手術持續時間、切口長度、手術方式、術中出血量比較差異無統計學意義(均P>0.05);感染組患者的年齡大于非感染組,體質指數明顯高于非感染組(均P<0.05),合并糖尿病、Ⅱ類及Ⅲ類切口、急診手術比例明顯高于非感染組(均P<0.05)。見表1。
2.2骨科術后切口感染的多因素Logistic回歸分析 將單因素分析差異有統計學意義的年齡(≥60歲=1,<60歲=0)、體質指數(≥24 kg/m2=1,<24 kg/m2=0)、合并糖尿病(是=1,否=0)、切口類型(Ⅱ類及Ⅲ類切口=1,非Ⅱ類及Ⅲ類切口=0)、手術時機(急診手術=1,擇期手術=0)納入多因素Logistic回歸分析,結果顯示,年齡、合并糖尿病、Ⅱ類及Ⅲ類切口以及行急診手術是骨科術后切口感染的獨立危險因素(均P<0.05)。見表2。

表1 兩組行骨科手術治療患者術后切口感染的單因素分析
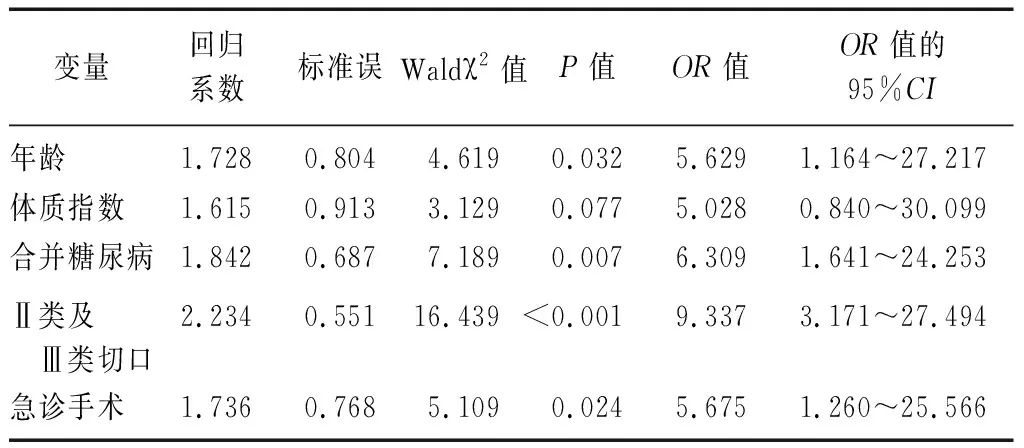
表2 兩組行骨科手術治療患者術后切口感染的多因素Logistic回歸分析結果
2.3骨科術后切口感染的病原菌分布情況 27例感染患者感染切口中共分離培養出病原菌38株,其中革蘭陽性菌26株(68.42%)、革蘭陰性菌10株(26.32%)、真菌2株(5.26%)。革蘭陽性菌中檢出率較高的有金黃色葡萄球菌、表皮葡萄球菌和糞腸球菌;革蘭陰性菌中檢出率較高的有大腸埃希菌、陰溝腸桿菌和鮑曼不動桿菌。見表3。
3 討 論
手術切口感染在臨床較為常見,是醫院內感染的重要組成部分,骨科患者多為開放性創傷,故易發生術后切口感染甚至引發膿毒血癥或敗血癥,不僅影響切口及骨折的愈合效果,還會增加患者的死亡率[7-8]。因此,如何有效防控骨科術后切口感染,保障手術質量成為臨床研究的熱點。臨床上多將切口分為四類,其中 Ⅰ 類切口(清潔切口)是指未經炎癥區域以及呼吸、消化或泌尿生殖道的閉合性創傷切口; Ⅱ 類切口(清潔-污染切口)是指經呼吸、消化及泌尿生殖道但無明顯污染的創傷切口; Ⅲ 類切口(污染切口)是指經未化膿急性炎癥區域的新鮮開放性創傷切口;Ⅳ類切口(污穢-感染切口)是指已有感染或臟器穿孔的創傷切口[9]。流行病學研究顯示,Ⅰ類切口出現感染的風險為1%,Ⅱ類切口為7%,Ⅲ類切口為36%~40%[10-11]。因此,總結骨科手術患者發生切口感染的各種危險因素以及骨科術后切口感染的病原菌分布特點,制訂有針對性的干預對策尤為重要。
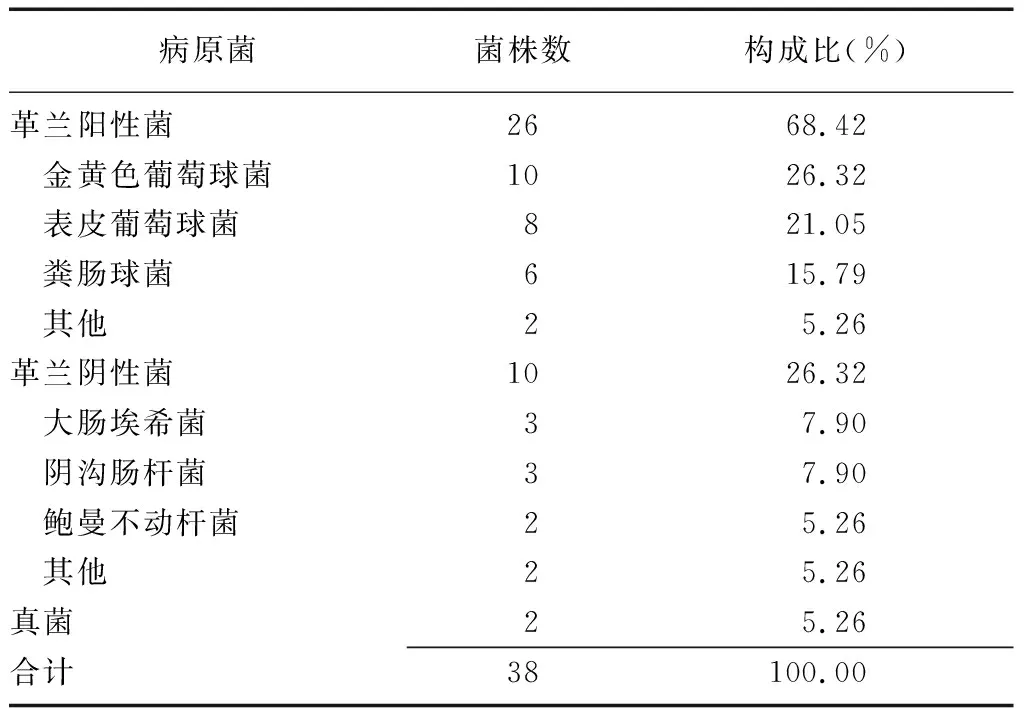
表3 骨科術后切口感染的病原菌分布情況
高齡患者因具有各器官功能衰退,機體代謝水平降低,營養不良以及免疫功能較差,抵抗能力降低等特點,易導致機體受病原菌侵入而引發手術切口感染[12]。糖尿病患者血糖濃度較高,腎臟在排出過多葡萄糖的同時還會隨之排出過多的鈣離子,導致鈣離子大量丟失,骨折愈合較慢,切口易滋生病原菌而引發感染[13];另外,高血糖狀態可影響切口局部血液循環,降低切口愈合速度,且中性粒細胞趨化性、殺傷力降低,機體在出現炎癥反應后中性粒細胞等白細胞增多的應激反應減弱,對病原菌防控能力降低[14]。開放性骨折污染相對嚴重,即使手術過程中進行了嚴格的清創,但感染風險仍較高[15];急診手術患者病情危急,為了能夠及時挽救患者生命,備皮時多存在消毒不充分,易發生術后切口感染[16]。本研究結果顯示,年齡、合并糖尿病、Ⅱ類及Ⅲ類切口以及行急診手術是骨科術后切口感染的獨立危險因素(均P<0.05),與上述研究結論一致。可見,對于高齡患者在積極控制原發疾病的同時,應盡早手術,以降低患者的術后切口感染風險;糖尿病患者應將空腹血糖控制在8 mmol/L以下,以最大程度降低術后切口感染風險;針對污染創面及急診手術者應制訂有針對性的干預措施對降低手術切口感染風險十分必要。
金黃色葡萄球菌作為革蘭陽性菌的代表,是生命力最頑強的無芽孢菌之一,也是人類正常菌群之一,廣泛分布于自然界中,當機體免疫力降低時可引發多種機體嚴重感染[17];表皮葡萄球菌存在于人體皮膚、陰道等部位,當機體免疫功能低下或有嚴重創傷時可致病,引起化膿性感染甚至敗血癥[18];糞腸球菌對生長環境要求較低,且可耐受四環素、卡那霉素、慶大霉素等抗生素,生命力較頑強[19];大腸埃希菌正常棲息于人和動物腸道內,是近年來臨床較常見的病原菌之一,當機體抵抗力低下時可引發機體嚴重感染,耐藥性也日益增強[20]。本研究中,革蘭陽性菌中檢出率較高的為金黃色葡萄球菌、表皮葡萄球菌和糞腸球菌;革蘭陰性菌中檢出率較高的為大腸埃希菌、陰溝腸桿菌和鮑曼不動桿菌,與馮興兵等[13]的研究結果一致。可見,應定期進行病區清潔消毒,加強病區環境管理,嚴格執行無菌操作,做好接觸性隔離工作;在細菌培養和藥物敏感試驗結果出來前,首先考慮對抗金黃色葡萄球菌、表皮葡萄球菌等革蘭陽性菌敏感藥物以及大腸埃希菌等革蘭陰性菌敏感藥物,合理使用抗生素,降低耐藥菌株的發生風險至關重要。
綜上所述,年齡在60歲以上、合并有糖尿病、切口為Ⅱ類及Ⅲ類、于入院后行急診手術治療是術后切口感染的獨立危險因素,高齡作為患者自身因素無法糾正,而合并糖尿病者及切口類型與手術時機等與醫療干預相關,值得學者深入研究,制訂有針對性的干預措施,以降低手術切口感染風險;另外,金黃色葡萄球菌、表皮葡萄球菌、糞腸球菌在切口感染中檢出率均較高,故針對該病原菌分布特點合理使用抗生素,以降低耐藥菌株的發生風險。但本研究樣本量較小,且為單中心回顧性研究分析,結果可能存在一定程度的偏倚,未來應進一步行多中心大樣本前瞻性研究,以更準確地評估骨科術后切口感染的風險因素以及病原菌分布特點,降低術后感染風險。

