卒中后患者認知障礙的危險因素分析
黃曉蕓 付文金 陳建軍 林菡 黃益洪 余映麗 官少兵 梅志忠
【摘要】 目的:探討卒中后認知障礙(PSCI)的危險因素,為預防該類患者認知障礙的發(fā)生提供依據。方法:分析2014年8月-2015年6月入住東莞市厚街醫(yī)院神經內科并確診為首發(fā)腦卒中的患者101例的人口學資料。根據簡易智能篩查量表(MMSE)和蒙特利爾認知評估量表(MoCA)將所有患者分為PSCI組和非PSCI。比較兩組一般資料、血脂和血糖生化指標、血清炎癥指標(hs-CRP、TNF-a、IL-6及Lp-PLA2)等,采用多因素logistic回歸分析,分析PSCI相關危險因素。結果:兩組體重指數、收縮壓、吸煙、糖尿病、高脂血癥、TC、HDL-C、hs-CRP、IL-6、TNF-α、Lp-PLA2、MMSE、MoCA比較比較,差異均有統(tǒng)計學意義(P<0.05)。logistic回歸分析顯示,高體重指數、高血清hs-CRP、IL-6、TNF-α和Lp-PLA2水平均是卒中后認知障礙的獨立危險因素(P<0.05)。結論:影響卒中后發(fā)生認知障礙的影響因素較多,臨床應根據影響因素進行干預,預防認知障礙的發(fā)生。
【關鍵詞】 脂蛋白相關磷脂酶A2 炎癥因子 卒中后認知障礙 危險因素
Analysis of Risk Factors Associated with Cognitive Impairment in Post-stroke Patients/HUANG Xiaoyun, FU Wenjin, CHEN Jianjun, LIN Han, HUANG Yihong, YU Yingli, GUAN Shaobing, MEI Zhizhong. //Medical Innovation of China, 2021, 18(30): -150
[Abstract] Objective: To analyze the risk factors associated with cognitive impairment in post-stroke patients, providing evidence for the prevention of cognitive impairment in these patients. Method: The demographic data of 101 patients with first stroke admitted to the department of Neurology of our hospital from August 2014 to June 2015 were analyzed. According to the simple intelligent screening scale (MMSE) and the Montreal cognitive assessment scale (MoCA), they were divided into PSCI group and non-PSCI group. General information, blood lipid and blood glucose biochemical indicators, serum inflammatory indicators (hs-CRP, TNF-α, IL-6 and Lp-PLA2) were compared between the two groups. Multivariate logistic regression analysis was used to analyze PSCI related risk factors. Result: There were statistically significant differences in bmi, systolic blood pressure, smoking, diabetes, hyperlipidemia, TC, HDL-C, hs-CRP, IL-6, TNF-α, Lp-PLA2, MMSE and MoCA between the two groups (P<0.05). logistic regression analysis showed that high body mass index, high serum hs-CRP, IL-6, TNF-α and Lp-PLA2 levels were independent risk factors for cognitive impairment after stroke (P<0.05). Conclusion: There are many factors influencing the occurrence of cognitive impairment after stroke, and clinical intervention should be carried out according to the factors to prevent the occurrence of cognitive impairment.
[Key words] Lipoprotein phospholipase A2 Inflammatory factors Post-stroke cognitive impairment Risk factors
First-author’s address: Houjie Hospital of Dongguan City, Dongguan 523945, China
doi:10.3969/j.issn.1674-4985.2021.30.035
社會老齡化是全球面臨的一大問題,隨著年齡增長導致機體器官功能的退化誘發(fā)一系列疾病。腦卒中是老年人常見疾病,是導致患者致殘和死亡的主要病因,且其呈現(xiàn)“三高”現(xiàn)象,高發(fā)病率、高病死率、高致殘率等,而嚴重影響患者生活質量[1]。越來越多的研究發(fā)現(xiàn),卒中后認知功能障礙(post-stroke cognitive impairment,PSCI)是卒中患者生活質量和生存時間的重要影響因素,也是目前研究熱點[2]。目前對PSCI仍以預防為主,無有效的治療手段[3]。脂蛋白相關磷脂酶A2(lipoprotein associated-phospholipase A2,Lp-PLA2)作為血管特異性炎癥標志物,已有研究表明其是多種心腦血管疾病的獨立危險因素,且與病情嚴重程度和認知功能障礙的發(fā)生發(fā)展密切相關[4-5]。本研究擬通過分析血清Lp-PLA2及其他炎癥因子水平與PSCI的關系,探討Lp-PLA2及炎癥因子對PSCI的臨床指導意義,為PSCI的預防與治療提供依據。現(xiàn)報道如下。
1 資料與方法
1.1 一般資料 分析2014年8月-2015年6月入住本院神經內科并確診為首發(fā)腦卒中患者101例的人口學資料。(1)納入標準:①影像學診斷根據中華醫(yī)學會腦卒中診斷標準確診為腦卒中[6];②年齡60~84歲;③發(fā)病至入院在24 h內。(2)排除標準:①出血性腦卒中;②短暫性腦缺血發(fā)作;③腦部腫瘤或其他原因造成的神經功能缺損;④精神病史;⑤嚴重肝腎功能不全。所有患者6個月后復診,復診時根據簡易智能篩查量表(mini-mental state exam ination,MMSE)和蒙特利爾認知評估量表(Montreal Cognitive Assessment,MoCA)評估患者卒中后認知功能[7]。MMSE<27分且MoCA<26分則為卒中后認知障礙組(PSCI組,n=47),MMSE≥27分且MoCA≥26分則為卒中后非認知障礙組(非PSCI組,n=54)。本研究通過東莞市厚街醫(yī)院倫理委員會批準,所有研究對象均簽署知情同意書。
1.2 方法 101例患者入院后,給予抗血小板及降脂治療,控制血壓和血糖,嚴格禁酒和戒煙。
1.2.1 基本資料 收集所有患者相關臨床資料,包括年齡、性別、體重、受教育程度;腦卒中危險因素,包括吸煙、飲酒、高血壓、高血脂、糖尿病及心腦血管疾病等;對所有患者進行MMSE和MoCA測定,記錄評估分數,MMSE≥27分且MoCA≥26分為正常,受教育年限≤12年者則加1分以校正教育偏差。神經心理認知功能評估需由兩名經過培訓的神經科專科醫(yī)師實施。所有測試均在安靜評估室內1次完成。高血壓診斷標準:收縮壓≥140 mmHg,舒張壓≥90 mmHg[8];高血脂診斷標準:血清總膽固醇(TC)≥6.2 mmol/L,甘油三酯(TG)≥2.3 mmol/L,高密度脂蛋白膽固醇(HDL-C)<1.0 mmol/L,低密度脂蛋白膽固醇(LDL-C)≥4.1 mmol/L[9];高血糖診斷標準:空腹血糖≥7.0 mmol/L或餐后2 h血糖≥11.0 mmol/L。
1.2.2 生化指標 收集所有患者清晨空腹靜脈血10 mL,檢測血脂、血糖等生化指標,超敏C反應蛋白(hs-CRP)、腫瘤壞死因子-α(TNF-α)、白細胞介素-6(IL-6)等炎癥指標;將部分血液離心后取上清液采用酶聯(lián)免疫吸附法測定Lp-PLA2蛋白含量。嚴格按照商業(yè)化試劑盒流程進行。
1.3 統(tǒng)計學處理 采用SPSS 17.0軟件對所得數據進行統(tǒng)計分析,正態(tài)分布計量資料用(x±s)表示,組間比較采用獨立樣本t檢驗;計數資料以率(%)表示,比較采用字2檢驗;采用logistic回歸分析PSCI相關危險因素。以P<0.05為差異有統(tǒng)計學意義。
2 結果
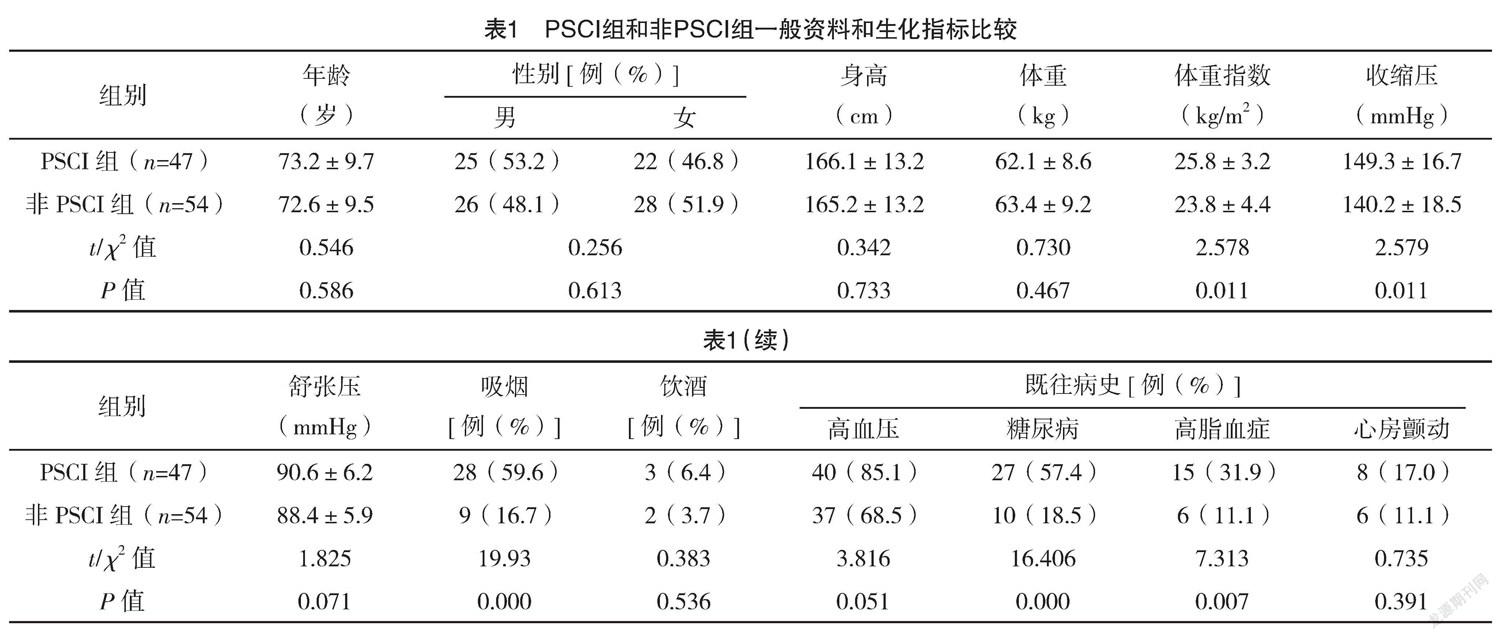
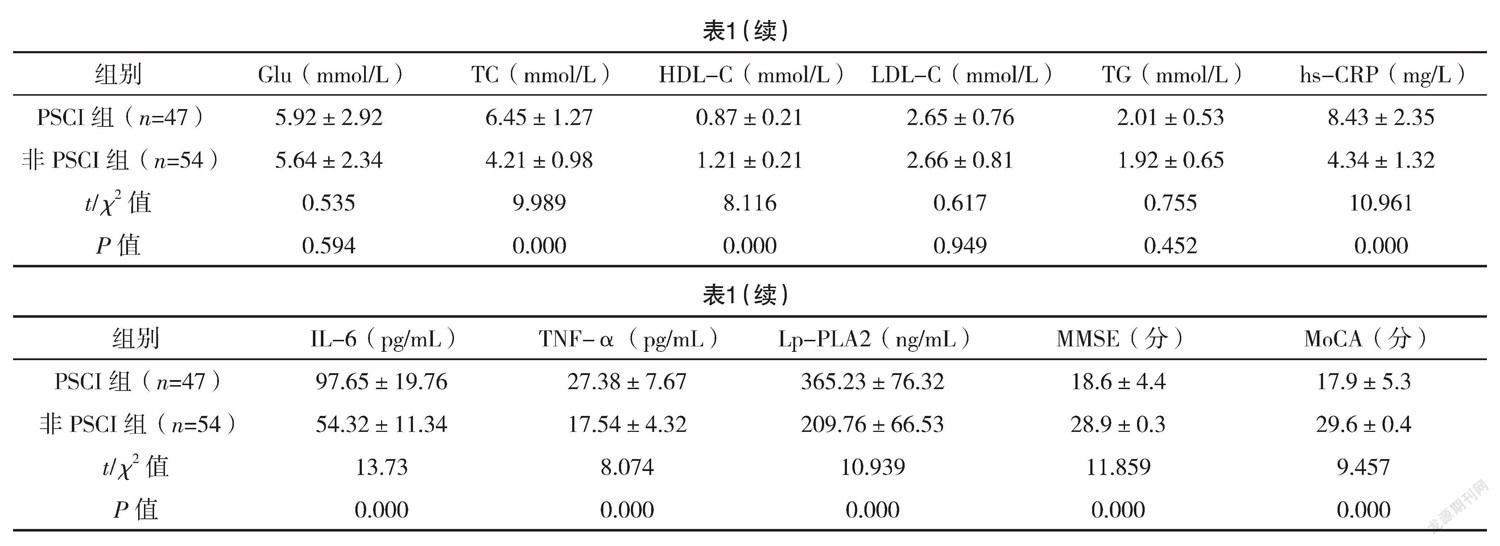
2.1 PSCI組和非PSCI組一般資料和生化指標比較 兩組年齡、性別、身高、體重、舒張壓、飲酒、高血壓、心房顫動、Glu、LDL-C、TG比較,差異均無統(tǒng)計學意義(P>0.05);兩組體重指數、收縮壓、吸煙、糖尿病、高脂血癥、TC、HDL-C、hs-CRP、IL-6、TNF-α、Lp-PLA2、MMSE、MoCA比較比較,差異均有統(tǒng)計學意義(P<0.05)。見表1。
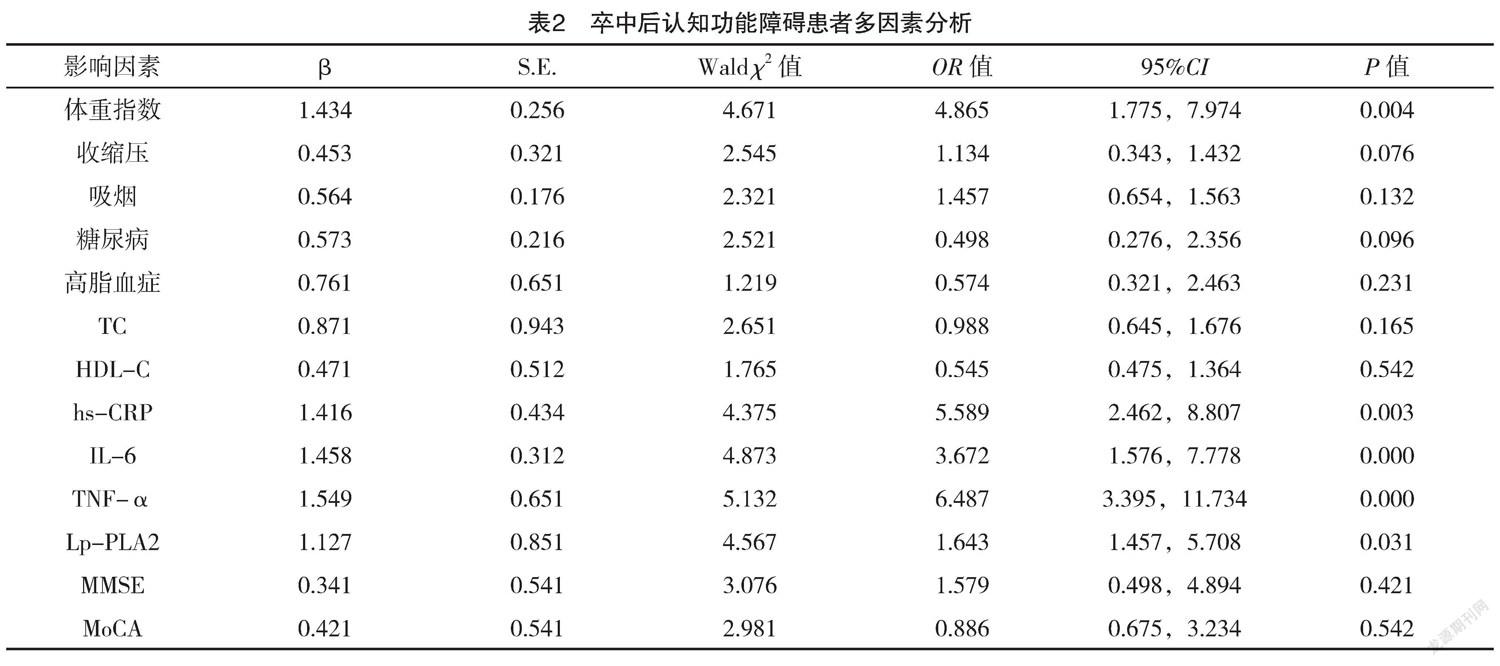
2.2 卒中后認知功能障礙的影響因素分析 經多因素logistic回歸分析結果顯示:高體重指數、高血清hs-CRP、IL-6、TNF-α和Lp-PLA2水平均是卒中后認知障礙的獨立危險因素(P<0.05),見表2。
3 討論
卒中后認知功能障礙(post-stroke cognitive impairment,PSCI)是指卒中事件發(fā)生后6個月內出現(xiàn)的以認知障礙為主要表現(xiàn)的一系列綜合征,突出了認知障礙與卒中直接的因果關系、兩者之間的相關性,包括多種卒中事件,如梗死關鍵部位、多發(fā)性腦梗死、腦出血等引起的認知障礙,當然也包括如阿爾茨海默病等腦退行性病變引起的認知障礙[8]。曲艷吉等[9]對國內PSCI進行了流行病學系統(tǒng)性評價,共納入2 332例患者,PSCI的平均發(fā)病率為55.9%,腦卒中后3個內發(fā)病率為56.6%。國外學者Pasi等[10]結果顯示卒中患者3個月后17%~92%患者有輕度認知障礙,而其中6%~32% PSCI患者又可能發(fā)展為癡呆。不同國家、不同人種及不同診斷標準其發(fā)病率可能不同。但PSCI的發(fā)病率高已引起大家重視,發(fā)病率逐年上升。因此早期識別、診斷、干預及治療對卒中PSCI患者的預后尤為重要。目前,國內外已對PSCI的發(fā)生危險因素、診斷篩查工具及干預治療方法均做了大量研究[11],但尚無統(tǒng)一的標準。已有相關研究表明高齡、高血壓、高血脂、飲酒和吸煙史及高血同型半胱氨酸均是PSCI的獨立危險因素[12-13]。本研究結果提示,除以上危險因素外,血清高炎癥因子和高Lp-PLA2也是PSCI的危險因素。
本研究經多因素logistic回歸分析結果顯示高體重指數、hs-CRP、IL-6、TNF-α和Lp-PLA2均是PSCI患者發(fā)生的獨立危險因素(P<0.05)。Lp-PLA2已被證實與多種心腦血管疾病的發(fā)生有關,且與認知功能障礙也又一定相關性。LIN等[14]研究結果顯示Lp-PLA2是輕微腦卒中和短暫性腦缺血復發(fā)的危險因素;JIANG等[15]對納入的1 374名國內社區(qū)居民進行MMSE認知功能評分和血清Lp-PLA2水平的檢測,結果顯示血清Lp-PLA2的高水平與更高的認知功能障礙風險是一致的;俞春江等[16]研究結果顯示,隨著認知功能障礙的加重,其血清Lp-PLA2水平也逐漸升高;最新研究結果發(fā)現(xiàn),糖尿病患者并發(fā)腦梗死時,Lp-PLA2通過參與了視黃醇結合蛋白4、神經突起導向因子信號通路的合成,而參與患者認知功能障礙的發(fā)生發(fā)展。本研究結果顯示,Lp-PLA2水平越高,其認知功能越低。
Lp-PLA2是血管類疾病的一種重要炎癥標志物,主要由淋巴細胞、巨噬細胞分泌。已有研究證實卒中后血管炎性反應及持續(xù)微炎癥狀態(tài)與認知功能具有不可分割的關系,主要包括IL-6、CRP等,其機制與炎癥反應促進了血栓的形成及進一步加重腦血管的損傷有關[14]。本研究結果也表明hs-CRP、IL-6和TNF-α也是PSCI的危險因素。目前,Lp-PLA2引起血管炎性反應的機制主要通過與內皮細胞低密度脂蛋白結合后,生成促炎因子-游離脂肪酸和血溶性卵磷脂,進一步加重動脈粥樣斑塊的生成[15];同時,Lp-PLA2作為斑塊水解酶,可使較脆弱的斑塊破裂、脫落,增加腦卒中和認知功能障礙發(fā)生的風險[5]。因此可推測,血清Lp-PLA2水平越高,其發(fā)生心腦血管事件的風險越高,及血管事件后認知功能障礙發(fā)生的概率也越大。
綜上所述,體重指數、血清高炎癥因子和高Lp-PLA2可作為預測PSCI發(fā)生的標志物。臨床應用時可結合患者臨床綜合表現(xiàn),對患者病情進行控制,但是具體的更深層次機制尚需進一步研究。本研究仍存在一定的局限性,如未動態(tài)檢測Lp-PLA2水平,與病灶部位及大小未進行分層分析,接下來仍需進行多中心、大樣本的研究。
參考文獻
[1] ZHENG Y,XIONG Z,YE B,et al.Effect of Baduanjin exercise on cognitive function in patients with post-stroke cognitive impairment:study protocol for a randomised controlled trial[J/OL].BMJ Open,2018,8(6):e020954.
[2] SHI D,CHEN X,LI Z.Diagnostic test accuracy of the Montreal Cognitive Assessment in the detection of post-stroke cognitive impairment under different stages and cutoffs:a systematic review and meta-analysis[J].Neurol Sci,2018,39(4):705-716.
[3]樊凡,楊翠,王慶松.老年缺血性腦卒中患者衰弱狀態(tài)與腦卒中后認知障礙的相關性研究[J].中華老年心腦血管病雜志,2018,20(12):27-31.
[4] CAI A,LI G,CHEN J,et al.Increased serum level of Lp-PLA2 isindependently associated with the severity of coronary artery diseases:a cross-sectional study of Chinese population[J].BMC Cardiovascular Disorders,2015,15(1):14.
[5]張錢林,魯平,張杰文.血清脂蛋白相關磷酸酶A2與缺血性腦卒中致血管性癡呆的相關性[J].中華醫(yī)學雜志,2018,98(15):1171-1175.
[6]中華醫(yī)學會神經病學分會,中華醫(yī)學會神經病學分會腦血管病學組.中國急性缺血性腦卒中診治指南2014[J].中華神經科雜志,2015,48(4):246-257.
[7]武劍,李瀟穎,賈建平,等.對血管性認知功能障礙研究的再認識[J].中華神經醫(yī)學雜志,2012,11(11):1083-1087.
[8]中國卒中學會,卒中后認知障礙管理專家委員會.卒中后認知障礙管理專家共識[J].中國卒中雜志,2017,12(6):519-531.
[9]曲艷吉,卓琳,詹思延.中國腦卒中后認知障礙流行病學特征的系統(tǒng)評價[J]. 中華老年心腦血管病雜志,2013,15(12):1294-1301.
[10] Pasi M,Poggesi A,Salvadori E,et al. Post-Stroke Dementia and Cognitive Impairment[J].Monographs in Neural Sciences,2012,30(98):65-69.
[11]程蕊容,辛秀峰,劉章佩,等.卒中后認知障礙的研究進展[J].臨床薈萃,2018,33(1):89-92.
[12] WU M,ZHAO J K,ZHANG Z F,et al.Smoking and alcohol drinking increased the risk of esophageal cancer among Chinese men but not women in a high-risk population[J].Cancer Causes & Control Ccc,2011,22(4):649-657.
[13] Hainsworth A H,Yeo N E,Weekman E M,et al.Homocysteine,hyperhomocysteinemia and vascular contributions to cognitive impairment and dementia(VCID)[J].Biochim Biophys Acta,2016,1862(5):1008-1017.
[14] LIN J,ZHENG H,Cucchiara B L,et al.Association of Lp-PLA2-A and early recurrence of vascular events after TIA and minor stroke[J].Neurology,2015,85(18):1585-1591.
[15] JIANG R,CHEN S,SHEN Y,et al.Higher Levels of Lipoprotein Associated Phospholipase A2 is associated with Increased Prevalence of Cognitive Impairment:the APAC Study[J].Sci Rep,2016,6:33073.
[16]俞春江,劉偉,李峰,等.不同類型認知功能障礙患者的脂蛋白結合磷脂酶A2水平[J].中國腦血管病雜志,2011,8(5):243-247.
(收稿日期:2020-12-22) (本文編輯:程旭然)

