正骨手法聯合經皮撬撥復位克氏針內固定治療SandersⅡ型跟骨骨折療效觀察
劉藝祥,許曉光,謝 強
(漳州市中醫院,福建 漳州 363000)
跟骨骨折是最常見的足踝部骨折,約占所有跗骨骨折的60%,其累及關節的骨折高達75%[1-2],多由高處墜落,足跟部著地時的垂直壓力超過跟骨承重范圍所致,常常出現跟骨高度減少、寬度增加等解剖結構的改變[3]。對于累及距下關節的SandersⅡ型,多項研究證實手術治療能更加確切地對關節面進行復位,且避免長期外固定,療效優異。但傳統的切開復位內固定術所需的外側“L”形切口,雖然能提供較為充分的術野,但術后切口并發癥一直是骨科行業內的主要困擾[4-5]。針對這一臨床問題,微創理念在跟骨骨折手術治療的應用就越來越被業內所重視[6-7]。鑒于閉合復位技術能為微創治療提供非常重要臨床保障,對此我院總結中醫正骨手法的骨折復位經驗,對于關節面塌陷骨塊結合撬撥復位技術以彌補手法的不足,在SandersⅡ型跟骨骨折的臨床使用中,取得較好的療效。本研究通過對比該手術方法與傳統“L”形入路切開復位內固定術,對于治療跟骨骨折的臨床療效及安全性進行對比分析,相關研究結果報告如下。
1 臨床資料
1.1 診斷標準 閉合性跟骨骨折,Sanders分型屬Ⅱ型:CT掃描示跟骨后關節面為兩骨折塊,且后關節面塌陷移位≥2 mm。
1.2 納入標準 ① 符合上述診斷標準者;② 就診時間于傷后2周以內;③ 年齡≥16歲;④ 患者自愿參加本研究,并簽署知情同意書。
1.3 排除標準 ① 多發骨折,或合并顱腦、胸腹等其他部位嚴重損傷者;② 有手術禁忌證者;③ 足踝部先天性或繼發性畸形者;④跟骨既往外傷史者。
1.4 脫落及剔除標準 ①依從性差,不配合相關治療者;② 失訪、死亡者。
1.5 一般資料 選取2017年11月—2019年11月就診于漳州市中醫院的跟骨 SandersⅡ型骨折患者40例,采用隨機數字表法分為對照組和觀察組各20例。對照組男14例,女6例;年齡26~62歲,平均(35.2±4.4)歲;致傷原因:交通事故傷3例,高處墜落傷17例。觀察組男13例,女7例;年齡20~64歲,平均(34.5±4.1)歲;致傷原因:交通事故2例,高處墜落18例。2組在年齡、性別和致傷原因方面比較,差異無統計學意義(P>0.05),具有可比性。
2 方 法
2.1 術前準備 入院后對骨折局部進行加壓包扎,抬高患肢,局部冷療,給予止痛及必要時靜滴甘露醇消腫等對癥處理。完善踝關節三維CT重建、跟骨側軸位片等相關術前準備;根據影像學檢查,對納入的病例進行Essex-Lopresti分型。根據患者屬于關節壓縮骨折還是舌狀骨折,擬定手術計劃。
2.2 手術方法 2組手術均由同一治療組醫師完成,麻醉方式采用連續硬膜外麻醉。
2.2.1 對照組 取跟骨外側“L”形切口,將皮瓣及腓骨長短肌腱鞘自跟骨外側面剝離后,暴露跟骨外側壁至跟距關節。將外側壁掀開后,探查跟距關節,對塌陷的關節面骨塊進行撬撥復位,克氏針臨時固定。根據骨質缺損情況必要時植骨;直視下行骨折端松解、牽引、復位等操作,C臂機證實恢復跟骨的外形與寬度后,行鋼板內固定,徹底止血后,切口皮膚全層縫合,敷料包扎。
2.2.2 觀察組 在麻醉起效后,運用南少林章氏正骨手法聯合經皮撬撥進行骨折復位后,給予3枚3.0的經皮克氏針固定。具體步驟根據Essex-Lopresti分型的不同分別實行。
舌狀骨折具體操作如下:① 搖擺拔伸:患者平臥,患肢膝關節屈曲 90°。第一助手一手扣住腘窩,另一手扶住小腿 ,維持膝關節保持屈曲90°并作近端牽引,第二助手左手抓住患足中部維持踝關節中立位,右手拇指與示指捏持跟腱止點處跟骨后結節上方向后下方牽引1~3 min,同時左右搖擺跟骨后結節骨塊,使嵌頓的骨折端得到松解;② 屈伸推頂:第二助手背伸踝關節,術者以雙手拇指自足底跗骨竇水平向上頂于骨折端,隨著助手跖屈踝關節,術者向上推頂骨折端,使其向背側成角,在維持推頂作用力下屈伸踝關節數次,以充分恢復Bohler角;③ 扣擠夾骨:術者在牽引下雙手掌根部自內外側扣擠以復位膨出的外側壁。
手法整復后C臂機評估骨折復位情況,若復位欠佳,則輔助克氏針復位,具體操作如下:① 于跟骨后結節下部橫行打入1枚3.0克氏針,助手通過該克氏針向后下方維持牽引,并糾正內翻畸形;② 自跟腱止點處,沿舌形骨塊打入第2枚3.0克氏針,并于舌形骨塊前下方經皮穿入第3枚3.0克氏針;③ 在C臂機引導下,將第2枚3.0克氏針向上折頂以松解骨折端后,反向下折頂、向前推送,同時第三枚克氏針向中撬撥舌形骨塊前部,完成復位。
關節壓縮骨折具體操作如下:① 第一助手操作同前,于跟骨后結節下部橫行打入1枚克氏針,第二助手通過該克氏針向后下方維持牽引,并糾正內翻畸形;② 于跗骨竇水平作一長約1.5 cm切口,顯露跟骨后關節面塌陷骨塊,骨剝直視下撬起塌陷骨折塊;C臂機證實關節面平整后。自跟骨后結節下方向關節面塌陷骨塊方向打入1枚3.0克氏針,并通過塌陷骨折塊固定至距骨;③ 扣擠搖擺:術者用雙手掌根部緊扣跟骨兩側作擠壓,同時進行小范圍反復左右搖擺,恢復跟骨寬度并糾正殘余的移位。
固定:復位滿意后自跟骨結節后上方向前結節方向平行打入2枚3.0克氏針至跟骨前結節處,透視下證實復位情況滿意后,折彎克氏針,以不壓迫皮膚為度,距皮膚2 cm處減掉多余克氏針,擦干血跡,無菌紗布保護針尾,棉墊包扎,然后用石膏托將患肢固定于踝關節中立位。
2.3 術后處理 對照組術后第2天拔除引流條,切口局部持續加壓包扎,3周后拆線,6周后開始扶拐逐步負重訓練。觀察組6周去除克氏針后,扶拐開始逐步負重訓練。
2.4 觀察指標及方法
2.4.1 手術指標 記錄2組受傷至手術前準備時間、手術時間、手術后住院時間。
2.4.2 影像學指標 采用X線評價2組治療前后Bohler角、Gissane角及跟骨寬度。
2.4.3 足部功能評估 3個月隨訪時采用踝-后足評分(American orthopedic foot and ankle society,AOFAS)[8]系統評估患者功能恢復情況。
2.4.4 并發癥發生情況 觀察2組手術切口周圍皮膚壞死、愈合不良開裂及感染等并發癥發生情況。
2.5 統計學方法 采用SPSS 21.0統計軟件進行數據分析。計量資料符合正態分布者用(±s)表示,組間比較采用兩樣本t檢驗,組內比較則采用配對樣本t檢驗;計數資料采用χ2檢驗,等級資料采用秩和檢驗。
3 結 果
3.1 病例完成情況 對照組失訪2例,觀察組失訪1例,原因均為研究對象移居外地未能定期復查,隨訪時間 2~15 個月,平均 10 個月,92.5%(37/40)的受試者完成研究。
3.2 2組術前準備時間、手術時間、術后住院時間比較 見表1。
表1 2組術前準備時間、手術時間、術后住院時間比較(±s)

表1 2組術前準備時間、手術時間、術后住院時間比較(±s)
注:與對照組比較,1) P<0.05。
組別對照組觀察組n 2 0 2 0術前準備時間/d 9.4 0±1.8 0 4.8 0±2.2 0 1)手術時間/m i n 7 6.9 4±0.6 7 6 4.0 5±6.5 1 1)術后住院時間/d 1 2.8 3±1.8 6 9.1 1±1.8 2 1)
3.3 2組治療前后影像學指標比較 見表2。
3.4 2組切口并發癥情況比較 對照組中5例患者切口皮緣局部出現小范圍表皮壞死,未特殊處理,傷口按期愈合;1例切口愈合不良,經換藥處理后,傷口于術后5周拆線愈合。觀察組未發現手術切口相關并發癥。2組并發癥發生情況比較,差異有統計學意義(P<0.05)。
3.5 2組3個月隨訪后AOFAS評分比較 見表3。
表2 2組治療前后影像學指標比較(±s)
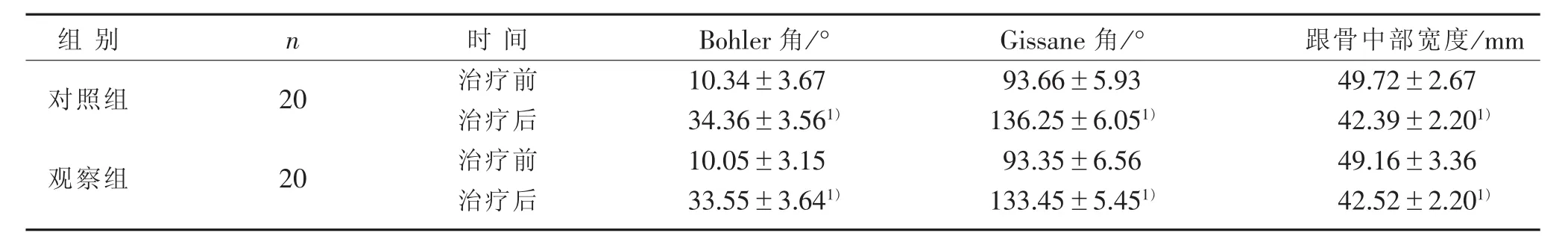
表2 2組治療前后影像學指標比較(±s)
注:與治療前比較,1) P<0.05。
組別對照組n 2 0觀察組2 0時間治療前治療后治療前治療后B o h l e r角 /°1 0.3 4±3.6 7 3 4.3 6±3.5 6 1)1 0.0 5±3.1 5 3 3.5 5±3.6 4 1)G i s s a n e 角/°9 3.6 6±5.9 3 1 3 6.2 5±6.0 5 1)9 3.3 5±6.5 6 1 3 3.4 5±5.4 5 1)跟骨中部寬度/m m 4 9.7 2±2.6 7 4 2.3 9±2.2 0 1)4 9.1 6±3.3 6 4 2.5 2±2.2 0 1)
表3 2組3個月隨訪后AOFAS評分比較(±s)
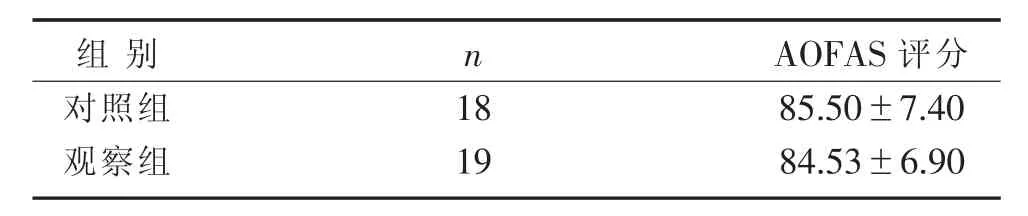
表3 2組3個月隨訪后AOFAS評分比較(±s)
組別對照組觀察組n 1 8 1 9 A O F A S評分8 5.5 0±7.4 0 8 4.5 3±6.9 0
4 討論
跟骨承受著人體45%的體質量,且由于其在功能解剖上的重要作用,跟骨骨折如治療失當,將對患者的運動功能甚至是正常生活都造成嚴重影響。SandersⅡ型跟骨骨折累及跟距關節且存在移位,若不及時給予有效治療,后期可并發創傷性關節炎等,致殘率高達 30%[9-10],因此手術治療是目前較為普遍接受的治療方式。傳統的跟骨外側L形切口切開復位鋼板內固定術由于對局部皮膚軟組織影響較大,術后并發癥較多,有學者報道切口皮緣壞死發生率高達25%[11],而近年來在微創理念指導下興起的撬撥復位方法,其復位效果仍與傳統術式存在一定差距。探討改良閉合復位方法,運用克氏針撬撥結合其他閉合復位技術,是我們研究跟骨骨折臨床治療的一個重要發展方向。
中醫正骨手法有針對跟骨骨折的閉合復位技術,在閉合復位方面有其特有的優勢[12-13]。我科傳承已故省名老中醫章寶春的傳統正骨經驗,總結出“拔伸牽引、屈伸推頂、扣擠夾骨、搖擺磨合”等整復手法,形成了一套跟骨骨折整復手法。經過相關臨床觀察,該復位技術在糾正跟骨體畸形方面,有良好復位效果,但對于累及距下關節的移位骨折,特別是合并骨折塊塌陷者,存在不足。而克氏針撬撥技術剛好可以與此整復手法優勢互補。本研究中觀察組采用正骨手法聯合經皮撬撥克氏針內固定治療跟骨SandersⅡ型骨折,運用拔伸、推頂、扣擠等中醫正骨手法,同時利用了軟組織的牽拉效果對骨折進行整復。對于累及距下關節的移位骨折塊,則借助克氏針撬撥復位,達到理想復位的效果。
本研究結果顯示,與對照組比較,觀察組明顯減少術前準備時間、手術時間及術后住院天數,體現正骨手法聯合經皮撬撥復位手術用時短、術后恢復較快的優勢。2組治療后在影像學檢查評估指標Bohler角、Gissane角、跟骨寬度和AOFAS評分比較,差異無統計學意義(P>0.05),說明2種術式均能較好地恢復骨骼的正常結構和形態,且在功能恢復上具有基本相同的療效。而在術后并發癥上比較,觀察組所采用的手術方式明顯優于對照組。
綜上所述,在跟骨SandersⅡ型骨折的手術治療中,使用章氏正骨手法聯合經皮撬撥克氏針內固定術治療,能夠保證取得與傳統切開復位內固定手術相同的復位質量和術后功能康復,還明顯縮短患者術前準備時間、手術時間、住院時間,同時可減少手術相關軟組織并發癥的發生率。另外,該手術方式允許患者在門診撥除克氏針,無須再次手術取出內固定,避免再次手術帶來的創傷和風險,同時節省耗材,減少醫療支出,值得推廣應用。

