關節鏡下肩袖修復術后支具固定與早期鍛煉對肩關節活動度恢復的影響
林耀兵
(羅定市人民醫院,廣東 羅定 527200)
0 引言
肩袖是負責肩部旋轉的一組肌腱,俗稱“旋轉軸”,結構形似袖口而得名。肩袖損傷是引起肩關節疼痛及肩功能障礙(如肩關節不穩定、無力、活動受限)的主要原因,60歲以上人群中肩袖損傷高達60%以上。手術修復肩袖損傷是一項非常有效的治療手段,關節鏡的應用減少了手術創傷,加快了患者康復進程,但康復方法的選擇并未形成共識[1]。目前,爭論的一個焦點是早期鍛煉與早期支具固定孰優孰劣,早期鍛煉可防止肌腱粘連引起的關節僵硬,但可能影響肩袖愈合,而術后支具固定可避免修復部位微動對肩袖愈合產生的負面影響,然而延遲鍛煉又會增加關節僵硬風險,影響肩功能恢復[2]。本研究比較了關節鏡下肩袖修復術后支具固定與早期鍛煉對肩關節活動度恢復的影響,現將結果報告如下。
1 資料與方法
1.1 一般資料
選取羅定市人民醫院骨科于2019年7月至2021年5月收治的68例肩袖損傷患者為研究對象,其中男37例,女31例;年齡40~74歲,平均(56.21±8.17)歲;病程1~20個月,平均(9.84±4.56)個月;撕裂部位,優勢肩40例,非優勢肩28例。采用隨機數字表法分為觀察組和對照組各34例,兩組一般資料及比較結果見表1。兩組一般資料之間無統計學差異(P>0.05),有可比性。本項研究已經我院倫理委員會批準。
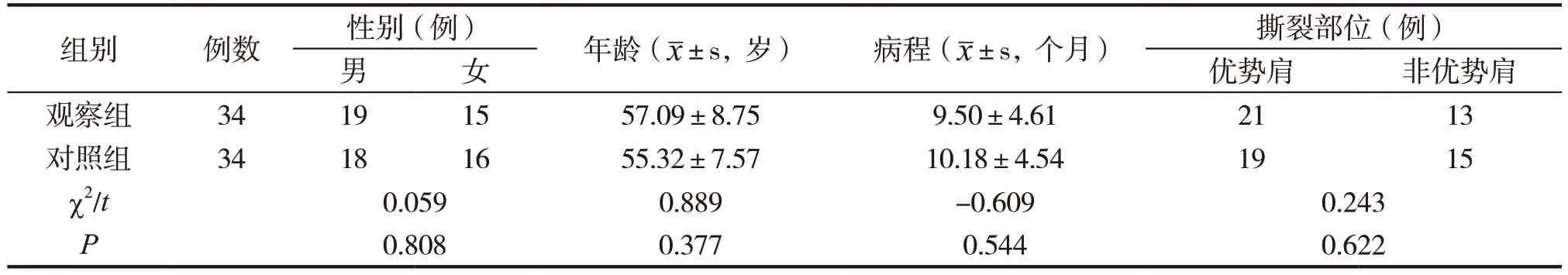
表1 兩組患者一般資料比較
1.2 納入與排除標準
1.2.1 納入標準
①患者經保守治療至少1個月肩關節疼痛及功能障礙無明顯改善;②經核磁共振MRI診斷為肩袖全層撕裂;③簽署知情同意書,隨訪時間不少于半年。
1.2.2 排除標準
①既往患側肩關節部位做過手術;②肩袖撕裂超過5cm;③合并盂肱關節炎、盂唇損傷、臂叢神經損傷;④術前肩關節僵硬。
1.3 治療方法
1.3.1 手術方法
兩組患者均采用全肩關節鏡下雙排縫合橋技術治療。全麻,沙灘椅體位,后側入路置入關節鏡,清理關節腔及肩袖組織,暴露足印區,根據肩袖撕裂情況確定進針點,穿線打結,置入錨釘。若肩峰下有撞擊,則施行肩峰成形術。
1.3.2 術后康復
對照組術后采用肩外展枕固定患側肩關節6周。在肩關節外固定支具固定下,肩關節只能做被動劃圈、鐘擺運動,活動肘、腕的關節以及手。術后第7周后撤去支具,患側肩關節做多方向的被動運動,術后第9~11周后轉為主動運動,術后第12~15周肌力抗阻訓練。
觀察組術后第1~2周患側肩關節做劃圈、鐘擺等多方向被動運動(限制在肩平面以下),以及肘屈伸及腕、手的主動活動。術后第3~4周在輔助器具幫助下做主動助力訓練,逐步擴大肩關節活動范圍。術后第5~7周主動活動肩關節。術后第8~11周肌力抗阻訓練。
1.4 觀察指標
(1)視覺模擬(VAS)評分,滿分10分,0分無痛,1分到10分輕微痛到劇痛。
(2)肩關節活動范圍,包括前屈活動度和外旋活動度。
(3)UCLA肩關節功能評分,包括疼痛(10分)、功能(10分)、主動前屈活動度(5分)、前屈肌力(5分)和患者滿意度(5分),滿分35分,分數越高越好。
(4)肩袖再撕裂情況,以末次隨訪MRI診斷結果評價再撕裂率。
1.5 統計學方法
采用SPSS 25.0軟件處理數據。計量資料組間比較行獨立樣本t檢驗,組內各時間點比較行重復測量方差分析,計數資料比較行卡方檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者VAS評分比較
組內比較,兩組不同時間點之間VAS均存在顯著差異(P<0.05);術后3個月和6個月VAS明顯小于術前(P<0.05),術后6個月VAS明顯小于術后3個月(P<0.05)。組間比較,兩組術前、術后3個月VAS差異不顯著(P>0.05);觀察組術后6個月VAS明顯小于對照組(P<0.05)。見表2。
表2 兩組患者VAS 評分比較(±s,分)

表2 兩組患者VAS 評分比較(±s,分)
注:與同組術前比較,*P<0.05;與同組術后3個月比較,#P<0.05。
2.2 兩組患者肩關節活動度比較
組內比較,兩組不同時間點之間前屈活動度和外旋活動度均存在顯著差異(P<0.05);術后6個月前屈活動度明顯大于術前和術后3個月(P<0.05);兩組術后6 個月外旋活動度明顯大于術后3 個月(P<0.05),對照組術后3個月外旋活動度明顯小于術前(P<0.05)。組間比較,兩組術前前屈活動度和外旋活動度差異不顯著(P>0.05),兩組術后6個月外旋活動度差異不顯著(P>0.05);觀察組術后3個月的前屈活動度和外旋活動度明顯大于對照組(P<0.05),觀察組術后6個月前屈活動度明顯大于對照組(P<0.05)。見表3和表4。
表3 兩組患者前屈活動度比較(±s,°)

表3 兩組患者前屈活動度比較(±s,°)
注:與同組術前比較,*P<0.05;與同組術后3個月比較,#P<0.05。
表4 兩組患者外旋活動度比較(±s,°)

表4 兩組患者外旋活動度比較(±s,°)
注:與同組術前比較,*P<0.05;與同組術后3個月比較,#P<0.05。
2.3 兩組患者UCLA評分比較
組內比較,兩組不同時間點之間UCLA評分存在顯著差異(P<0.05);術后3個月和6個月UCLA評分明顯高于術前(P<0.05),術后6個月UCLA評分明顯高于術后3個月(P<0.05)。組間比較,兩組術前UCLA評分差異不顯著(P>0.05);觀察組術后3個月和6個月UCLA評分明顯高于對照組(P<0.05)。見表5。
表5 兩組患者UCLA 評分比較(±s,分)
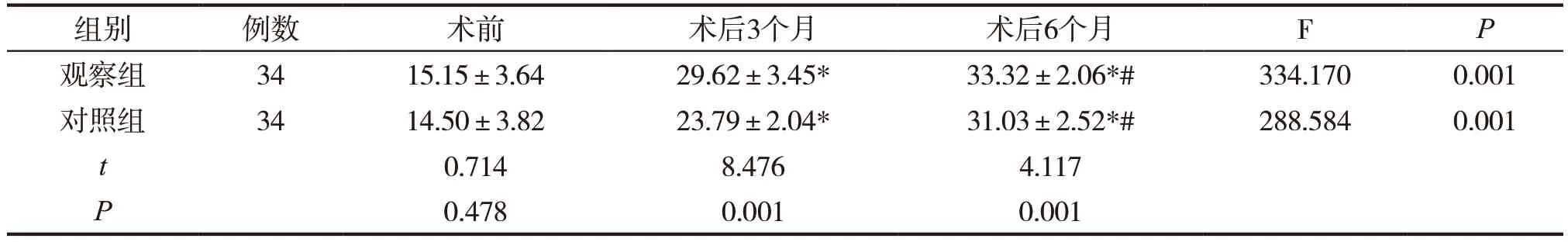
表5 兩組患者UCLA 評分比較(±s,分)
注:與同組術前比較,*P<0.05;與同組術后3個月比較,#P<0.05。
2.4 兩組患者肩袖再撕裂情況比較
術后末次隨訪,觀察組出現4例肩袖再撕裂(再撕裂率11.76%),對照組發生3例肩袖再撕裂(再撕裂率8.82%),兩組肩袖再撕裂發生率差異不顯著(χ2=0.159,P=0.690>0.05)。
3 討論
肩袖損傷占肩關節疾患的比例達17%~41%,已成為肩關節疼痛及肩功能障礙的主要病因[3]。目前,治療肩袖損傷以手術治療為主,但常規開放手術對患者創傷大,術后恢復慢,關節鏡下袖修復術不僅能減輕患者疼痛,而且能加快術后肩關節功能恢復[4]。雖然也可以采用保守治療,包括物理療法、局部封閉、康復鍛煉、非甾體類藥物等[5],但保守療法對部分患者癥狀改善不明顯,即使是年輕體壯患者亦有相當數量的肩袖損傷不能自愈[6]。良好的手術技術是術后肩關節功能恢復的重要保障,但術后康復治療也是影響術后療效的關鍵因素[7]。采用關節鏡下肩袖修復術后康復治療的主要方法包括術后制動、持續被動活動(CPM)、冷敷或冷凍療法、水療康復等[1]。術后康復治療可促進腱-骨愈合,加強早期康復訓練可促進肩關節功能恢復[8]。當前對選擇早期制動或早期運動存在不同看法,黃成龍等[7]、郭綺琪[9]、鄭銀家[10]報道早期康復訓練與延遲康復訓練效果沒有明顯差別,劉旭等[2]報道早期康復訓練與延遲被動運動都能促進肩關節功能恢復,但早期康復訓練更有利于肩關節功能恢復。鑒此,本研究對關節鏡下肩袖修復術后支具固定與早期鍛煉對肩關節活動度恢復的影響作了進一步探討。
本研究結果顯示,兩組術后3個月及6個月的VAS評分和UCLA評分均較術前有明顯改善(P<0.05),說明關節鏡下肩袖修復術后支具固定與早期鍛煉都能促進肩關節疼痛緩解和肩關節功能恢復。兩組術后6個月前屈活動度均大于術前和術后3個月(P<0.05),兩組術后3個月外旋活動度均較術前有所減少,其中觀察組變化不明顯(P>0.05),對照組明顯減少(P<0.05),兩組術后6個月外旋活動度明顯大于術后3個月(P<0.05),說明關節鏡下肩袖修復術后支具固定與早期鍛煉基本上有利于肩關節活動度恢復。兩組間比較,觀察組術后3個月前屈活動度、外旋活動度明顯優于對照組(P<0.05),觀察組術后3個月及6個月UCLA評分明顯優于對照組(P<0.05),說明關節鏡下肩袖修復術后早期鍛煉有利于肩關節活動度改善,但隨時間延長,早期鍛煉與支具固定效果趨近,產生這種情況的原因是術后支具固定一定程度上增加了肩關節僵硬發生率,隨著康復訓練開展而得到改善。觀察組術后6個月VAS評分低于對照組(P<0.05),這可能是先行康復訓練改善了組織體液循環,減輕了炎癥反應。兩組再撕裂率無顯著差別(P>0.05),提示早期鍛煉不會增加再撕裂發生率。
綜上所述,關節鏡下肩袖修復術后采用支具固定與早期鍛煉均有利于肩關節功能改善,提高活動度,早期鍛煉有利于加快肩關節功能恢復,并且不增加再撕裂發生率。

