腹腔鏡下肝總管-空腸改良Warren吻合術治療小兒膽總管囊腫的效果分析
納釗,白強,方輝,海波,顏劍宏,李傳新
(昆明醫科大學附屬兒童醫院 普外科,云南 昆明 650034)
膽總管囊腫(choledochal cysts,CC),又稱先天性膽道擴張癥,是一種常見的小兒膽道系統發育畸形,臨床上常見的有兩種類型,即囊腫型和梭型,治療不及時會導致肝功能損害、膽道穿孔、自發性出血甚至癌變[1-3],根治性手術是唯一可靠的治療方法。自1995年Farello等[4]首次報道了腹腔鏡膽總管囊腫切除術,近年來隨著腹腔鏡技術的發展,腹腔鏡下膽總管囊腫切除+肝總管-空腸Roux-en-Y吻合術已成為治療膽總管囊腫的重要手術方式,但Roux-en-Y吻合術需要離斷空腸及其系膜,手術操作較復雜,術后腸蠕動恢復較慢,隨后出現了改良Warren吻合術治療膽總管囊腫的報道[5]。腹腔鏡下肝總管-空腸改良Warren吻合術治療小兒膽總管囊腫的報道尚不多。現對昆明醫科大學附屬兒童醫院施行腹腔鏡下肝總管-空腸改良Warren吻合術治療的77例膽總管囊腫患兒進行臨床分析及總結,現報道如下。
1 材料和方法
1.1 一般資料
回顧性分析我院2017 年9 月至2019 年5 月收治的77例膽總管囊腫患兒臨床資料。其中男15例,女62例;月齡2~163個月,中位月齡31個月。囊腫類型:囊腫型59例,梭型18例。術前常規行肝功能、B超及MRCP檢查。術前常規使用開塞露灌腸及留置胃管減少胃腸內容物,留置導尿管排空膀胱便于腹腔鏡手術視野的暴露。
1.2 手術方法
于臍中心切開置入5 mm Trocar放置腹腔鏡,分別于右上腹腋前線肋緣下、左上腹腹直肌外緣及右臍旁腹直肌外緣各放置3個5 mm Trocar,并分別懸吊膽囊、肝圓韌帶于腹壁,上拉縫線牽拉肝臟暴露肝門(圖1),游離并離斷膽囊動脈,剝離膽囊。電鉤游離囊腫由右前外側壁開始,緊貼囊腫壁,由近端向遠端游離至膽總管接近胰管的匯合變細處,用生物夾夾閉并橫斷。在離斷囊腫近端前,先切開囊腫前壁,從內部觀察明確有無副肝管后再橫斷切除(圖2)。距離屈氏韌帶15 cm用無損傷鉗抓住空腸,同時另一個器械抓住膽囊及囊腫標本,擴大臍部切口,首先將標本取出,然后將空腸提至腹腔外,距屈氏韌帶15 cm處用7號絲線結扎空腸使腸內容物不能通過,保留腸管血供,結扎線遠端留置約20~25 cm空腸作為膽腸吻合支,膽腸吻合口以下20~25 cm處空腸與結扎線近端空腸行側側吻合,吻合口直徑約3 cm,根據肝總管喇叭口的直徑切開膽腸吻合支(圖3)。關閉臍部切口,重建氣腹,將膽腸吻合支經結腸前上提至肝總管處,用5-0 PDS線從肝總管左側3點鐘方向連續縫合膽腸吻合口后壁至肝總管右側9 點鐘方向,再從3點鐘方向連續縫合膽腸吻合口前壁至9點鐘方向(圖4),最后兩根線打結。放置腹腔引流管于肝下。
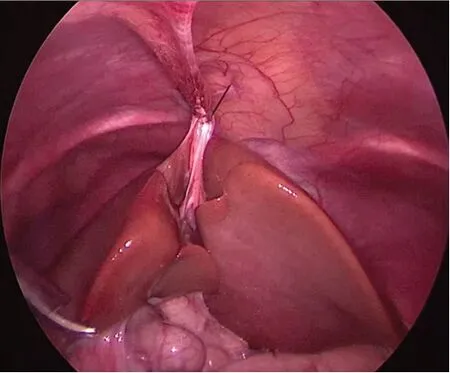
圖1 “V”型懸吊肝圓韌帶。
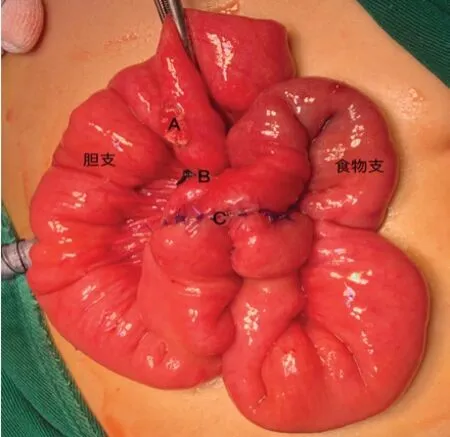
圖3 A為膽腸吻合口,B為空腸結扎處,C為空腸側側吻合口。
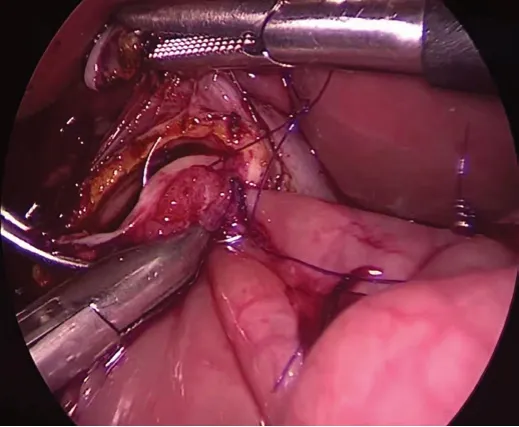
圖4 連續縫合膽腸吻合口前后壁。
2 結果
77例患兒均順利完成腹腔鏡下膽總管囊腫切除及膽道重建,無中轉開腹。手術時間2.5~9.0 h,平均(4.24±1.27)h;術中發現異位前置肝右動脈2例,在鏡下移位到肝總管的后方;副肝管5例,均在鏡下完成吻合,未損傷副肝管。術后住院時間6~25 d,平均(9.40±2.91)d;術后最早進食時間3 d。術后并發癥:膽瘺4例,腸梗阻1例,胰腺炎2例;其中1例膽瘺患兒于術后1周再次行開腹手術,術中發現膽腸吻合口部分縫線松脫致吻合口前壁裂開,再次行肝管-空腸重新吻合,1周后順利出院;其余并發癥患兒保守治療痊愈后出院;無一例發生活動性出血、膽道梗阻、腸瘺及切口疝。所有患兒隨訪時間5個月~2 年,前半年按照1、3、6 個月定期隨訪,此后每半年隨訪一次,均復查腹腔B超及肝功能未見異常,未發生返流性膽管炎。
3 討論
3.1 改良Warren吻合術的優點
自2001年李龍教授等[6]開展腹腔鏡小兒膽總管囊腫手術以來,腹腔鏡下膽總管囊腫切除+肝總管-空腸Roux-en-Y吻合術已成為治療膽總管囊腫的重要手術方式,但Roux-en-Y吻合術需要離斷空腸及其系膜,游離系膜過多會影響膽腸吻合支的血供,可能會導致膽腸吻合口愈合不良而發生膽瘺;另外空腸正常電生理節律被破壞,致術后腸蠕動恢復慢[7]。本研究采用的是肝總管-空腸改良Warren吻合術,該術式的優點是不必切斷空腸,不影響空腸的正常電生理節律,簡化手術步驟,縮短手術時間,術后腸功能恢復更快。結扎的膽腸吻合支可阻斷食糜通過,避免或減少腸內容物返流引起感染,更能有效預防膽道逆行感染的發生[8]。術后最早進食時間是3 d,術后隨訪1~2年未發現返流性膽管炎的發生。
3.2 術中操作經驗體會
腹腔鏡膽總管囊腫手術是小兒腹腔鏡手術中難度較高的手術之一,不僅因為肝門部解剖結構復雜,而且嬰幼兒腹腔操作空間較小,因此對醫師操作技術及經驗要求更高。在開展手術初期,由于經驗不足,手術時間較長,隨著手術技術提高及經驗積累,目前手術時間3~4 h。手術要點:(1)充分暴露手術視野、擴大手術操作空間是手術安全順利施行的前提條件。術前禁食、留置胃管、留置尿管及灌腸,減少腸管積氣擴大操作空間。術中分別在膽囊窩及肝圓韌帶呈“V”型進行懸吊上提,充分暴露肝門部結構。對巨大的囊腫,在游離囊腫時,根據需要縫合懸吊囊腫前壁,充分暴露和辨別囊腫壁與胰腺組織和門靜脈的間隙[9];辨認清解剖關系后,用電鉤緊貼囊腫壁電凝游離,特別是囊腫炎癥重,囊腫壁毛細血管增生,這樣止血效果明確,副損傷概率降低。
3.3 術后并發癥的預防和處理
(1)胰瘺:有研究發現對于囊腫型膽總管囊腫(遠端狹窄型),不結扎囊腫遠端能夠有效避免胰管損傷[10]。本研究中部分囊腫型病例,因遠端細小,在游離過程中用電鉤直接凝斷未結扎,術后隨訪1~2年未出現胰瘺及胰腺假性囊腫的發生,進一步證實了囊腫型不結扎囊腫遠端是可行的。但對于梭型膽總管囊腫,必須結扎遠端,防止胰瘺。(2)胰腺炎:2例患兒術后并發胰腺炎,考慮可能與囊腫遠端蛋白栓殘留有關,特別是術前MRCP提示膽管遠端有結石病例,建議鏡下反復沖洗清除囊腫遠端蛋白栓;術后胰腺炎,可通過短期禁食、生長抑素泵或放置經鼻空腸營養管治愈。(3)膽瘺:本組膽瘺4例,其中1例患兒因縫合打結線留置過短導致術后膽腸吻合口部分縫線松脫,致吻合口前壁裂開;5-0 PDS線是可吸收縫線,留置>1 cm以上較為安全。術后膽瘺,除了與縫線松脫有關,也可能與縫合對合不良、膽管壁血供差及吻合口張力大有關[11-12]。我們的經驗是確保每一針的縫合在腹腔鏡的監視下完成,針距在1.0~1.5 mm,避免針距過大;在剝離囊腫近端及修剪肝總管喇叭口時盡量減少電鉤電凝的使用,避免熱傳導損傷膽管壁血供,盡量使用剪刀修剪膽管喇叭口,一定要修剪整齊、去掉焦痂,以保證斷緣血運良好,利于吻合口愈合[13]。將膽腸吻合支經結腸前上提至肝總管處時保持合適張力,避免張力過大影響吻合口的愈合。如果患兒腹膜炎體征局限、生命征平穩、引流通暢,術后膽瘺大多經保守治療能夠治愈。但對于反復高熱、腹脹加重、腹膜炎無局限包裹,應及時手術探查重新放置引流、修補或拆除原來吻合口重新行膽腸吻合。(4)副肝管損傷:本組有副肝管5例,均在腹腔鏡下完成肝總管、副肝管與空腸一并吻合。我們建議在囊腫及肝總管離斷之前,先在膽囊管開口以下切開囊腫前壁,從囊腫內部明確肝總管開口及周圍囊壁有無副肝管開口,避免損傷副肝管;膽腸吻合時吻合口要包含肝總管及副肝管,避免術后膽瘺的發生。(5)異位血管損傷:術中發現2例異位前置肝右動脈,均順利在腹腔鏡下游離異位肝右動脈,將肝總管自肝右動脈弓內提出置于動脈前,肝右動脈移位到肝總管的后方,這樣可以避免異位肝右動脈損傷及壓迫肝管形成狹窄[14]。
腹腔鏡下肝總管-空腸改良Warren吻合術目前已成為治療小兒膽總管囊腫的常規手術,具有創傷小、術后恢復快、術后并發癥少的優點,但手術難度較高,對手術醫師的腹腔鏡操作技術及經驗要求較高,具備嫻熟的手術操作技術,才能保證手術安全施行,減少相關并發癥。我們下一步將對腹腔鏡下肝總管-空腸改良Warren吻合術病例做中遠期隨訪,為全面評估該術式的優缺點提供臨床依據。

