超聲引導下乳腺旋切術與開放性手術在乳腺良性腫塊治療中的價值比較
彭光生,陳 怡
乳腺腫塊是婦女常見疾病之一,其中約80%的乳腺腫塊為良性腫塊[1]。在乳腺腫塊旋切裝置出現之前,臨床治療良性乳腺腫塊的方法為常規開放手術切除,而傳統開放性手術切口較大,容易在乳房表面留下瘢痕,影響乳房美觀,病人對傳統開放性手術總體滿意度較低[2]。近年來,超聲引導乳腺旋切術在乳腺良性腫瘤治療中的應用日益增多,此種微創術具有創傷小、不易留下瘢痕、無需住院、出血少等優點,逐漸被廣大醫生及病人接受。超聲引導下微創旋切系統可準確切除腫塊,手術成功率高[3],但對于初學者,該手術效果并未達到預期滿意度。本研究旨在探討超聲引導下乳腺旋切在乳腺良性腫塊臨床治療中的應用價值,及其治療過程中所涉及各種問題的應對措施。現作報道。
1 對象與方法
1.1 研究對象 選擇2016年1月至2019年3月我院超聲引導下乳腺旋切術治療乳腺120例病人作為觀察組,均為女性,年齡18~50歲,其中可觸及腫塊88例88個腫塊,隱匿性腫塊32例38個,經超聲檢查和/或鉬靶、磁共振檢查診斷為乳腺良性腫塊(超聲分類均為BI-RADS 3類),所有腫塊最長徑均≤3 cm。選擇同期行開放性手術乳腺良性腫塊病人125例125個腫塊作為對照組,均經超聲檢查和/或鉬靶、磁共振檢查診斷為乳腺良性腫塊。2組共245例病人285個腫塊,經術后病理檢查均為良性腫塊,乳腺惡性腫瘤病人及最大徑>3 cm腫塊未納入本次研究。對于有凝血功能障礙及肝腎功能不全病人禁止開展此項手術,另應避免在月經期手術。
1.2 方法 觀察組由一名經驗豐富的超聲醫生進行引導,旋切由乳腺外科醫生進行。病人仰臥位,使用邁瑞DC-7型超聲診斷儀(邁瑞公司,中國深圳),7L4A線陣高頻超聲探頭進行超聲檢查及引導,超聲確定病變后,確定皮膚上手術切口位置,聚維酮碘消毒患側乳房,鋪巾,用6~10 mL利多卡因和稀釋的腎上腺素混合物進行局部麻醉,將麻醉藥物盡量注射至腫塊周緣,選擇在腫塊長軸方向距腫塊約2 cm處進針,將巴德EnCor微創旋切裝置(巴德公司,美國新澤西州)旋切針槽口置于目標腫塊的正下方,開啟旋切針按鈕,腫塊逐漸縮小,超聲監測腫塊由大變小過程,當目標腫塊從超聲圖像上消失,可認為腫塊被完全切除。一般情況下,一次切除只選一個病變,對于在同一路徑體積較小的兩個腫塊可以考慮在不退針的情況下逐個旋切。術畢無需縫合傷口,用彈力繃帶包裹乳房約48 h[4-5]。術后標本用10%甲醛浸泡,送組織病理學診斷。囑病人術后常規服用口服抗生素3~5 d。對照組乳腺腫塊開放性手術采取傳統手術方式進行。
1.3 觀察指標 比較2組病人手術時間、術中出血量、乳腺腫塊切除率(實際切除腫塊數/擬切除腫塊數)、住院時間,比較病人血腫出現情況、原位復發、皮膚淤血及皮膚損傷等術后并發癥。所有病人于術后2個月復查,檢查并統計乳腺腫塊切除情況,同時采用問卷調查方式分析2組病人術后乳房外觀滿意度,共分4級:1級,不滿意;2級,基本滿意;3級,滿意;4級,非常滿意,以基本滿意、滿意和非常滿意之和計算滿意度。
1.4 統計學方法 采用t檢驗和χ2檢驗。
2 結果
2.1 2組病人手術指標比較 觀察組病人術中出血量、手術時間、瘢痕長度及住院時間均少于對照組(P<0.05~P<0.01),2組病人腫塊切除率除差異無統計學意義(P>0.05) (見表1)。
表1 2組病人手術指標比較
2.2 2組病人術后并發癥和滿意度比較 觀察組病人術后并發癥發生率明顯低于對照組(P<0.01)(見表2)。術后隨訪,觀察組病人對乳房外觀滿意度為94.17%(113/120),明顯高于對照組的85.00%(100/125)(χ2=10.82,P<0.01)。
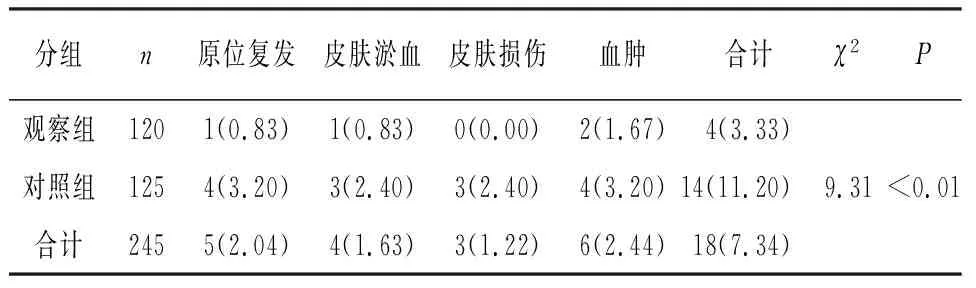
表2 2組病人術后并發癥比較[n;百分率(%)]
3 討論
隨著超聲影像及其他影像學技術的進步,乳腺腫塊的檢出率明顯提高,常規觸診未發現的乳腺病變,如乳腺微小增生結節、導管內病變(其中10%~30%為惡性[6])、乳腺腺病等的檢出率均較以往提高。既往認為乳腺良性疾病不會增加患乳腺癌的可能,保守治療隨訪觀察是乳腺良性疾病的常規治療方法,但近來有學者[7]報道了乳腺良性疾病罹患乳腺癌的風險增加。目前治療乳腺良性腫塊最普遍的治療方式有2種,即傳統開放性手術及超聲引導下乳腺旋切術,微波消融是最近幾年出現的新的治療方法,尚未普及,對于其遠期效果尚未有結論。超聲引導下而真空輔助旋切技術已有二十年歷史,技術日益成熟[8],使更多病人通過微創方法完全切除病變的同時保留了乳腺外觀完好[9]。本研究中,觀察組病人術中出血量、手術時長、術后瘢痕長度及住院時間均少于對照組,術后并發癥發生率明顯低于對照組,術后隨訪乳房外觀總體滿意度高于對照組。
而乳腺旋切術技術雖已日漸成熟,但對于初學者仍有諸多問題需要注意,筆者總結以下幾點以供借鑒:(1)真空輔助旋切設備完好是手術成功前提。在手術進行之前,一定要檢查旋切設備是否完好,若真空不完全,設備顯示器可能會顯示正常,旋切針也會正常旋轉,但不能抽吸出腫塊組織,而造成假吸現象。為避免假吸現象,超聲引導者要觀察超聲儀器上腫塊是否會隨著旋切過程而逐漸縮小,正常旋切時,超聲顯示腫塊會逐漸變小,且旋切針后方的組織槽內有腫塊組織進入。而假吸時沒有抽吸出乳腺腫塊組織,且超聲不能觀察腫塊有變小趨勢。腫塊逐漸變小是有效旋切的重要指征。如果遇到假吸現象時,需立即檢查設備密封性是否完好,待設備檢查完好再行旋切。筆者曾在工作中遇到1例因真空裝置連接管破損導致旋切裝置不完全,旋切針仍旋轉正常,但乳腺腫塊沒有變小,腫塊不能被抽吸的情況,更換真空連接管后再行旋切成功。
(2)手術切口位置如何選擇?正確的手術切口位置是能否順利進行腫塊完全切除的保證,筆者認為手術切口部位的選擇應在乳腺腫塊長軸邊緣約2 cm處最佳,切口既不能離腫塊太近,也不能離腫塊太遠,太遠旋切針無法完整切除腫塊,太近則易造成出血量增多,盡量不要選擇從腫塊短軸方向進針,因為從短軸方向進針會增加旋切時間及術中出血量,選擇進針位置的原則為其選取位置既有利于術者方便操作,又有利于腫塊的完整切除且不造成不必要的術中出血。
(3)穿刺針與目標腫塊位置關系如何?準確的位置應為旋切針位于腫塊正下方,旋切針槽口向上。有報道稱可以插入腫塊內,筆者認為不妥,首先插入腫塊內的穿刺針只能將槽口前及側方腫塊組織旋切掉,而不能將槽口后方的腫塊完全吸完;其次術者為了將腫塊完全旋切而增加手術時間,造成更多的出血甚至損傷周圍正常結構或組織。
(4)麻醉方式的選擇對旋切術的影響。目前大部分旋切術為減少手術費用,多采用局麻,部分醫療機構采取全麻后手術,采用全麻有兩大優勢,其一,麻醉完全,病人完全無痛感,不會影響術者操作;其二,由于沒有對乳腺腫塊周圍進行局部注射麻醉藥,對腫塊的超聲引導不會產生影響,所以超聲對腫塊術中定位效果好于局麻。對采用局麻的乳腺旋切術,局麻效果如何是能否順利進行旋切手術的重要保證,術者在進行麻醉藥物注射時應注意將藥物自切口處逐步進行注射,盡可能使腫塊周圍及內部均有藥物浸入,避免病人因局麻效果差,過度疼痛而終止手術,從而影響手術效果。
(5)目標腫塊位置的深淺對手術影響如何?對于乳房較小且位置表淺的乳腺腫塊,旋切時當乳房皮膚出現較深的凹陷,應及時停止抽象,以免吸穿乳房皮膚,留下瘢痕。如果乳腺腺體較厚,腫塊位置又深在,應將進針點盡量靠近腫塊附近,因為在進針過程中,腫塊位置也會隨之更加深遠,若進針位置離目標腫塊太遠,則很難將旋切針槽放在腫塊的正下方而進行有效切除腫塊。如果腫塊位置過深、靠近胸大肌邊緣,在進針過程中應密切觀察針尖位置,以免誤傷胸大肌,造成胸大肌血腫及胸壁損傷等不良后果。
(6)對于如何區分旋切術后,原腫塊位置低回聲或混合性回聲區是殘余腫塊還是出血?旋切手術中,目標腫塊被旋切后逐漸變小消失,原腫塊處可有滲血,此時可與未完全切除腫塊難以區分,首先看其邊界是否清晰規則,若邊界不清,形態不規則考慮出血可能大,再用超聲探頭加壓,如果腫塊區域有液體流動,更證實為出血;如超聲可見有邊界清晰有一定形態的低回聲,則要考慮為殘余腫塊,需進一步旋切,只要腫塊消失,可立即停止旋切,避免造成過度旋切造成更多的出血。
綜上,超聲引導下乳腺旋切術治療乳腺良性腫塊具有創傷小、治療時間短、術后瘢痕小等優點,具有較傳統開放性手術更高的應用價值,值得推廣。

