斜側臥位與截石位在輸尿管鏡碎石術治療輸尿管中上段結石中的應用對比
陸偉華
上海市第七人民醫院手術室,上海 201372
輸尿管結石屬于上尿路結石,是指腎結石在排出過程中,暫時受阻在輸尿管狹窄處所致的疾病,主要臨床癥狀為腹部絞痛和血尿,可導致尿路梗阻和腎功能損傷[1]。輸尿管結石在青壯年人群中高發,其中男性發病率是女性的2~3倍,近年來,其總體發病率日益升高,嚴重影響患者的生活質量。目前,輸尿管鏡碎石術(URS)在臨床上應用十分廣泛,對于輸尿管結石的治療安全、有效,對身體創傷較小,通過人體自然腔道進行手術在臨床上廣泛被患者所接受,其治療以解除病痛、清除結石、緩解癥狀、保護腎功能為主要目的[2-3]。在大多數文獻中,URS被認為是一種在麻醉下能夠“一步到位”的治療方法,絕大部分輸尿管中上段結石通過URS治療取得了滿意的療效[4]。但是,目前對于不同體位在URS治療輸尿管中上段結石中的應用效果存在一些爭議。本研究深入探討常規截石位與斜側臥位在URS治療輸尿管中上段結石中的有效性和安全性,以期為患者選擇合適體位提供依據。
1 資料與方法
1.1一般資料 選擇2018年6月至2019年6月本院診治并行URS的輸尿管中上段結石患者110例為研究對象,納入標準:(1)符合中華醫學會泌尿外科學分會制定的《尿路結石診療指南》[5]中的臨床診斷標準者;(2)術前均通過X線片、CT及靜脈尿路造影檢查確診為輸尿管中上段結石的患者;(3)均無明顯手術禁忌證,無重要臟器器質性疾病患者;(4)患者及家屬完全了解本研究的目的、步驟、風險等,自愿參與本研究,并簽訂知情同意書。排除標準:(1)合并肝、腎等臟器嚴重功能損傷者;(2)伴精神疾病、意識障礙者;(3)既往有輸尿管下段結石者;(4)存在腹水、腹膜炎、全身出血性疾病者。根據隨機數字表法將110例患者分為對照組與觀察組,每組55例。對照組中男35例,女20例;年齡23~61歲,平均(44.34±13.78)歲;結石平均最大徑為(2.42±0.53)cm。觀察組中男33例,女22例;年齡18~65歲,平均(44.45±13.56)歲;結石平均最大徑為(2.45±0.61)cm。兩組患者性別比例、平均年齡、結石最大徑比較,差異無統計學意義(P>0.05),有可比性。
1.2方法 手術相關準備工作準備就緒后,患者均選擇合適體位,消毒、鋪巾,常規使用腰硬聯合麻醉,部分患者采用全身麻醉,同一組醫生操作,使用德國WOLF7.5F、10硬質輸尿管鏡和Wave Light醫用鈥激光碎石機進行手術。手術當日行術前定位攝片再次明確結石位置,陰性結石采用B超或CT定位。
對照組患者選擇截石位,頭高臀低、健側傾斜,手術床頭高臀低略向下傾斜30°,手術床健側傾斜30°,在超滑導絲引導下進鏡,導絲不可預先進入太深以防活動度大的結石被推入腎盂、腎盞,進鏡成功即調低灌注水壓以保持視野清晰,防止結石被沖刷移位,觀察輸尿管情況,輸尿管鏡通過尿道口插入膀胱內,然后找到一側輸尿管口將輸尿管鏡插入到輸尿管內,找到結石,沿著特殊的通道插入激光光纖將結石完全打碎,沖出體外。
觀察組實施斜側臥位,麻醉后將患者身體患側靠近手術床沿,用棉枕墊于患者背部和臀部,使患者保持側臥位(患側在上,健側在下),約與手術床面呈40°夾角。將患者腰肋部墊高,暴露患側肩胛下角線和腋后線,固定患側手臂于床頭支架,調整支腿架,使患側下肢與健側下肢呈一高一低。首先,接好灌注泵及攝像頭,并將輸尿管鏡出水口處接負壓吸引,然后消毒、鋪無菌巾單,輸尿管鏡直視下沿尿管插入膀胱。尋找到患者輸尿管開口后插入導絲,灌注膀胱或手控間斷沖洗水擴張輸尿管開口,用上挑法或直入法插入輸尿管開口,并在持續灌注下通過旋轉、抖動輸尿管鏡,沿導絲逐步緩慢推進,進入輸尿管后盡量調低灌注壓或不用灌注泵,利用液體壓力沖洗以保持視野清晰度,且要防止壓力過大將結石沖入腎盂,如視野不清或結石向上移動則開啟輸尿管鏡出水口處接負壓吸引,再輕啟沖水開關保持視野清晰碎石。在輸尿管鏡操作過程中,動作需輕柔,重視導絲的作用,視野不清楚或者不能明確管腔方向時,要在導絲的指引下操作,盡量將扭曲的輸尿管拉直,以避免輸尿管損傷。找到結石后,沿輸尿管鏡內通道插入鈥激光光纖,調節功率(設定為0.5~1.5 J/8~15 Hz)進行碎石。對于輸尿管息肉,也可使用鈥激光消融,術畢退鏡,留置雙“J”管及導尿管。
1.3觀察指標 比較兩組患者體位安置前后的血壓、心率,各項手術相關指標,并發癥發生情況。
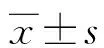
2 結 果
2.1兩組體位安置前后的血壓和心率比較 兩組安置前收縮壓和心率比較,差異無統計學意義(P>0.05);安置后兩組的心率及收縮壓均升高,與安置前比較,差異有統計學意義(P<0.05);安置后觀察組收縮壓、心率變化幅度更小,與對照組比較,差異有統計學意義(P<0.05)。見表1。
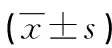
表1 兩組體位安置前后的血壓和心率比較
2.2兩組各項手術相關指標比較 觀察組的一次性碎石成功率明顯高于對照組,差異有統計學意義(P<0.05);觀察組手術時間、離床活動時間、住院時間均明顯短于對照組,術中出血量及住院醫療費用均明顯少于對照組,差異有統計學意義(P<0.05)。見表2。
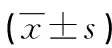
表2 兩組各項手術相關指標比較
2.3兩組并發癥發生情況比較 兩組并發癥總發生率比較,差異有統計學意義(χ2=6.643,P=0.010),見表3。

表3 兩組并發癥發生情況比較
3 討 論
輸尿管結石是我國泌尿外科的常見疾病之一,近年其患病率有遞增趨勢,特別是同時發生急性腎或輸尿管絞痛、尿路梗阻時給患者帶來了巨大的痛苦[6]。人體結石的發病率與地域、年齡、職業、飲食等密切相關。目前,病情嚴重或者危急的患者多選擇手術治療,常用的手術方法是微創手術治療,開放性手術治療比較少用。根據患者發病部位的不同,可選擇不同的微創手術,經皮腎穿刺碎石術、氣壓彈道碎石術、鈥激光碎石術等已成為治療泌尿結石的治療手段,其治療方法多樣,但應用效果不同[7-8]。鑒于此,許多學者建立起多種其他體位下的URS,包括側臥位、平臥位及斜臥位[9]。但不管采用何種體位,均必須常規行截石位逆行插輸尿管導管,讓患者變換成相應體位進行URS,增加了操作程序,延長了麻醉及手術時間,增加了護士的工作量及體力的消耗,同時也增加了手術器械被污染的危險度。為了避免術中變換體位、減少工作人員的工作量,縮短手術及麻醉時間[10],本研究探討了斜側臥位與截石位在URS治療輸尿管中上段結石患者中的應用效果和安全性。
觀察組患者采用一種新的手術體位——斜側臥位來防止結石漂移,即使出現結石漂移,也不會掉入腎下盞,還可追蹤至腎盞處碎石,以達到一期碎石的目的[11]。該體位利用了腎盂、腎盞的解剖范圍改變和結石的重力作用。正常情況下,腎盂的走向是由前上走向后下,腎盂開口位置較高,行輸尿管鏡碎石治療,在能量沖擊、灌注水沖擊、結石近端擴張的作用下,結石易上移并墜入腎下盞,導致碎石失敗[12]。斜側臥位時,一方面,結石的重力作用被放大,結石不易漂移回腎臟;另一方面,腎盂是盲端,手術過程中,灌洗液沖入腎盂后壓力達到平衡會形成回流,這使得在退鏡的過程中,結石在重力和回流推動力的作用下可明顯下移,甚至排到膀胱里,不僅提高了碎石成功率,還提高了即刻清石率[13-15]。本研究結果發現,兩組患者安置后的心率、收縮壓均有變化,但觀察組變化幅度更小,說明采用斜側臥位安置后,患者的心理、血壓比傳統截石位更穩定,有利于安全手術;觀察組患者的一次性碎石成功率高,且手術時間、離床活動時間、住院時間均縮短,術中出血量及住院醫療費用均減少,提示使用斜側臥位能有效提升結石清除率,而且手術時間、離床活動時間、術中出血量等手術相關指標均較理想。另外,本研究結果還顯示,觀察組中雙“J”管梗阻、尿液反流、尿路感染等并發癥發生率少于對照組,說明使用斜側臥位在術中安全性高。
綜上所述,斜側臥位在URS治療輸尿管中上段結石的應用效果確切,能有效提升手術成功率,手術治療指標均縮短,并發癥減少,是治療輸尿管中上段結石的理想體位選擇。