探討鼻內鏡下鼻腔擴容術治療鼻中隔偏曲的臨床效果
龍振華
鼻中隔偏曲在鼻喉科疾病中發生率較高,通常采用手術方式治療。近年來,隨著相關研究不斷深入,手術效果也在不斷提升,其中鼻內鏡手術在該類疾病治療中得到廣泛應用。研究顯示[1],鼻中隔偏曲部位與患者鼻道解剖結構關系密切,結構病變常見中鼻甲、下鼻甲以及中鼻道等部位,傳統鼻內鏡下鼻腔矯正術雖能夠起到一定治療效果,但對于患者術后頭痛或者鼻塞等癥狀改善效果不佳。鼻內鏡鼻腔擴容術在鼻中隔偏曲患者治療中的應用為患者帶來更多選擇。本次研究,本院通過鼻中隔偏曲矯正術和鼻內鏡下鼻腔擴容術開展對照研究,分析兩種術式治療效果以及治療后并發癥發生情況,旨在為該類疾病治療提供參考,報告如下。
1 資料與方法
1.1一般資料 選取2018 年11 月~2019 年11 月入本院手術治療的60 例鼻中隔偏曲患者,隨機分為對照組和研究組,每組30 例。對照組女12 例,男18 例;年齡20~43 歲,平均年齡(36.41±5.48)歲;鼻中隔中部病變11 例,鼻中隔前部病變12 例,鼻中隔下部病變7 例。研究組女14 例,男16 例;年齡21~42 歲,平均年齡(36.74±5.25)歲;鼻中隔中部病變12 例,鼻中隔前部病變11 例,鼻中隔下部病變7 例。兩組一般資料比較,差異均無統計學意義(P>0.05),具有可比性。本次研究已經獲得本院倫理委員會研究批準。納入標準:符合鼻中隔偏曲診斷標準;患者均為首次進行手術治療;年齡18~80 歲;無其他耳鼻喉疾病;無藥物或者食物過敏史;對本次手術方案以及治療研究要求均完全知曉且已經簽署相關研究參與知情書。排除標準:處于妊娠期或者哺乳期;合并耳鼻喉器官腫瘤;存在凝血功能障礙或者有血液系統疾病史;合并其他惡性腫瘤;患有糖尿病、高血壓或者高血脂;近半年內實施過外科手術治療;參與同時期其他臨床研究患者;臨床資料不完整等其他因素影響患者無法正常配合研究。
1.2方法 對照組患者實施鼻中隔偏曲矯正術治療,患者手術保持平臥位,麻醉方式為全身麻醉,手術切口為鼻中左側黏膜交會位置,自該部位將黏骨膜分離。在該切口后方部位將鼻中隔軟骨切開并對黏骨膜進行分離處理,將偏曲的軟骨進行游離處理。手術實施過程中需要確保鼻腔黏膜的完整,將偏曲鼻中隔結構完全切除之后方可將鼻腔黏膜復位,并對中隔軟骨進行修復處理,對黏骨膜進行覆蓋,術后進行間斷縫合切口,對鼻腔進行填塞。研究組實施鼻內鏡下鼻腔擴容術治療,根據對照組的操作對患者行下鼻甲骨折外移術+中鼻甲切除術對鼻腔進行鼻腔擴容處理。患者類型不同,操作步驟也有所不同,具體操作如下:①C 型偏曲:以鼻中隔黏膜下切除為基礎,于患者鼻中隔中置入大塊軟骨;
②棘型突起或脊型偏曲:將棘型突起部位切除,并最大程度保留中膈軟骨正常部分;③S 型偏曲:分離切口側面的黏軟骨膜到患者鼻中隔軟骨及交界位置的地方,進入對側,分離雙側篩骨、垂直板骨膜及犁骨膜等,向下直至鼻底處,后條形切除減張偏曲軟骨,采用局部鑿除(或骨折移位)方法對犁骨和偏曲篩骨垂直板進行矯正處理。
1.3觀察指標及療效判定標準 比較兩組患者治療效果以及并發癥發生情況。①療效判定標準:治療后鼻中隔偏曲矯正效果較好,創口完全愈合,鼻塞、頭痛等癥狀完全消失,未出現任何并發癥為治愈;治療后鼻中隔偏曲矯正效果較好,創口基本愈合,鼻塞、頭痛等癥狀有明顯改善,未出現嚴重并發癥為好轉;治療后鼻中隔偏曲矯正效果未達到預期的效果,創口基本愈合,鼻塞、頭痛等癥狀未見緩解甚至有所加重,出現并發癥為無效。總有效率=(治愈+好轉)/總例數×100%。②并發癥包含鼻腔粘連、鼻漏、前顱底損傷、鼻塌。
1.4統計學方法 采用SPSS22.0 統計學軟件處理數據。計量資料以均數±標準差()表示,采用t檢驗;計數資料以率(%)表示,采用χ2檢驗。P<0.05 表示差異有統計學意義。
2 結果
2.1兩組患者治療效果比較 研究組患者治療總有效率高于對照組,差異具有統計學意義(P<0.05)。見表1。
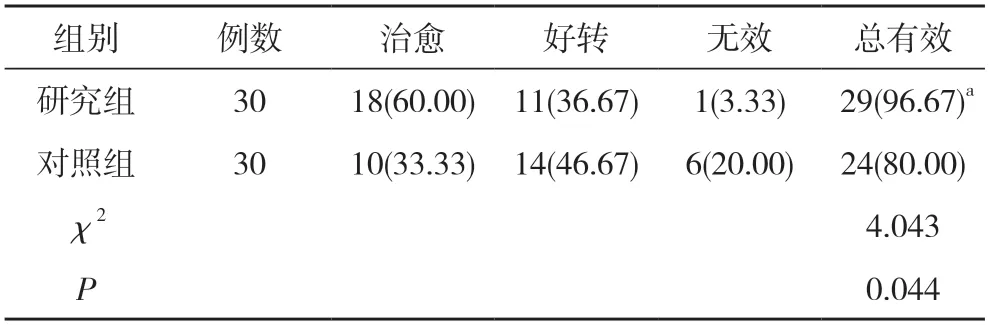
表1 兩組患者治療效果比較 [n(%)]
2.2兩組患者術后并發癥發生情況比較 研究組術后并發癥發生率0 低于對照組的16.67%,差異具有統計學意義(P<0.05)。見表2。
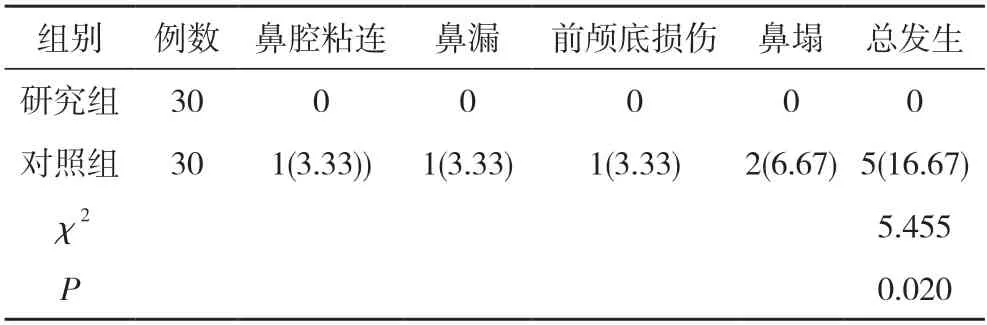
表2 兩組患者術后并發癥發生情況比較 [n(%)]
3 討論
鼻中隔偏曲屬于一種鼻腔結構異常情況,是導致患者鼻竇炎或者鼻腔炎發生的主要原因[2],臨床癥狀主要為鼻出血或者頭痛,手術治療是其治療的主要方式。內鏡下鼻中隔偏曲矯正術是臨床治療中較為常用的手術方式,在實際手術中能夠清晰準確的了解患者病變部位,對偏曲的鼻中隔進行校正,確保鼻腔結構和呼吸功能的恢復[3]。鼻中隔偏曲矯正手術屬于生理性手術,其在實際治療中主要對患者鼻中隔偏曲部位進行校正處理。鼻中隔結構異常是導致鼻中隔偏曲的主要原因,但是手術后并發癥的發生率較高,手術安全性難以保證,影響了手術的順利進行[4]。隨著相關手術研究的不斷開展,臨床治療中可供選擇的手術方案也越來越多。
內鏡下鼻腔擴容術在鼻中隔偏曲治療中的應用對于治療效果的提升起到了顯著的促進作用,其在實際治療中的應用根據患者的實際情況制定針對性的手術方案,能夠確保患者鼻腔的通暢,生理容積的提升,促進其呼吸功能的改善。手術擴容方式能促進患者鼻腔通氣容積的提升,同時能夠緩解患者鼻腔內的阻力,緩解患者的不適癥狀,提升其睡眠質量[5],與鼻內鏡下鼻中隔偏曲矯正手術相比,鼻內鏡下鼻中隔擴容術對患者的創傷更小,能夠盡可能減輕對患者鼻腔黏膜的損傷,減少手術后并發癥的發生,臨床手術過程中需要根據患者的中鼻甲情況實施相應的手術方案,有效緩解患者呼吸道的通暢[6]。
本次研究,對照組行鼻中隔偏曲矯正術,研究組行鼻內鏡下鼻腔擴容術,研究組患者治療總有效率高于對照組,術后并發癥發生率低于對照組,差異具有統計學意義(P<0.05)。可見,鼻內鏡下鼻腔擴容術在鼻中隔偏曲患者治療中的應用效果與鼻內鏡下鼻中隔偏曲矯正術相比較好,能夠矯正患者鼻中隔偏曲情況,緩解患者的不適感受,手術愈合效果較好,手術治療后鼻腔粘連、鼻漏、前顱底損傷、鼻塌的發生率更低,安全性較高。中鼻甲異常是導致鼻腔通氣障礙的主要原因[7],中鼻甲骨異常情況主要為氣化成泡性的中鼻甲、中鼻甲息肉樣變或者中鼻甲反張彎曲等,此類情況均可能導致鼻腔通氣出現引流障礙,影響中鼻甲的功能和手術的正常實施。
臨床治療中需要根據患者中鼻甲的結構情況以及通氣功能要求進行手術治療,確保中鼻甲基板的完整性[2]。泡性中鼻甲在手術治療中需要對中鼻甲進行切開,并將肥大的中鼻甲泡切除,中鼻甲病變患者治療時需要充分考慮患者中鼻甲骨的正常形態和自然解剖特征,確保中鼻甲骨形態的穩定。下鼻甲是由外側壁組成的結構,是確保呼吸道通暢和呼吸功能維持的關鍵,擔負著調節呼吸功能、加溫以及加濕的作用[8]。下鼻甲手術患者在治療中需要確保下鼻甲骨的正常功能,縮小下鼻甲骨的體積,盡可能確保正常鼻甲黏膜的保護,下鼻甲骨性肥厚患者能夠實施下鼻甲黏膜成形術治療;如患者下鼻甲形態異常需要實施下鼻甲骨折外移術治療;如患者存在下鼻甲過度延伸或者高供等情況需要實施下鼻甲骨折外移術治療[9];如患者僅為單純的下鼻甲黏膜肥厚則需要實施低溫等離子消融術治療,并對下方肥厚黏膜組織進行切除處理。
綜上所述,鼻中隔偏曲患者治療中鼻內鏡下鼻腔擴容術的應用效果明顯優于鼻中隔偏曲矯正術,手術治療效果較好,安全性較高。

