腎病患者醫療花費趨勢研究
——基于北京市某三甲醫院的分析
畢書紅,李紫繁,汪 濤,王 悅,張 晨,計 虹,石 菊
(1.北京大學第三醫院腎內科,北京 100191; 2.北京大學經濟學院,北京 100871; 3.北京大學第三醫院信息管理與大數據中心,北京 100191)
近年來,腎病在世界范圍內成為危害居民健康的嚴重疾病,腎病患者面臨著巨大的健康損失和死亡風險。據估計,腎病在全球的患病率為8%~16%[1]。根據IHME(Institute for Health Metrics and Evaluation)的研究,1990年慢性腎病死亡人數占人口總死亡人數的1.31%,而2017年這一比例上升至2.20%,年均增長率為1.29%,超過了大多數疾病。
中國也面臨同樣的問題,在過去10年中,中國慢性腎病造成的死亡人數每年增加3.14%,每百萬人死亡人數從9.09增加到12.45,增長速度超過大多數國家[2]。腎病患者的疾病經濟負擔因此成為了政策制定者關注的重要問題。在公共衛生領域,慢性腎病(chronic kidney disease, CKD)和終末期腎病(end-stage renal disease, ESRD)的經濟負擔也成為了學者重點研究的問題[3]。
既往有學者曾對我國腎病患者的醫療負擔進行研究[4-8],指出腎病患者醫療花費的總體特征為高患病率和高疾病負擔,同時也指出我國醫保政策在保障此類疾病方面的缺陷,然而這些研究主要關注患者較短時期內的醫療花費。本研究旨在通過觀察腎病患者2012—2017年的相關數據,分析門診及住院費用的時間趨勢,并且針對費用變化趨勢背后的影響因素進行討論,相比同類研究,本研究采用時間跨度更長、樣本量更大的數據,能夠進行較長時段的時間趨勢分析。此外,本研究采用的數據由醫院信息系統直接提取,與通過患者調查獲得的數據相比,本研究數據可能更為準確可靠。
1 資料與方法
1.1 病例資料
數據由北京市某三甲醫院電子信息系統提取,包含了2012年1月1日至2017年12月31日的就診樣本。數據包括門診和住院的信息,具體采集患者性別、年齡、就診時間、疾病編碼、住院天數、醫療花費等信息。根據疾病編碼(ICD10)對腎病患者進行篩選。具體疾病名稱包括腎炎、腎病綜合征、急性腎損傷、慢性腎病、尿毒癥等。本研究所稱腎病患者在診斷中包含了以下編碼:B18.1、E85.0、I12.0、I12.9、I13.1、I13.9、I15.0、I15.1、I70.1、K76.7、M10.3、M31.0、N00.8、N00.9、N01.4、N01.7、N01.9、N02.7、N02.8、N03.2、N03.3、N03.8、N03.9、N04.0-N04.3、N04.8、N04.9、N05.0-N05.3、N05.5、N05.7-N05.9、N08.2-N08.5、N11.9、N13.3、N14.1、N14.2、N15.1、N16.1、N17.0、N17.9、N18.8、N18.9、N25.0、N25.8、N28.9、O26.8、O90.4、P96.0、Q61.2、Q61.3、R94.4、S37.0、T86.1、Z49.1、Z99.2。
根據診斷的疾病編碼和診斷,本研究將18歲以上患者分為腎病和腎功能不全兩組,有腎病診斷但腎功能正常的患者歸入腎病組,有腎功能不全診斷的患者歸入腎功能不全組。研究同時有兩名腎內科醫師對疾病診斷進行人工確認和分類,以保證數據的可靠性。為避免個別患者花費影響整體分析結果,分析前去除了總花費最高的0.5%和總花費最低的0.5%樣本。性別、年齡等人口統計學特征存在部分缺失,但總費用和分類別費用完整的數據在樣本中予以保留。最終住院患者樣本為4 332人次,門診患者為39 534人次。
本研究開始前已經北京大學第三醫院醫學科學研究倫理委員會審查批準,批準文號為(2020)醫倫審第(317-02)號。
1.2 統計學分析
數據用STATA15.0 軟件進行統計分析,計量資料以均數±標準差表示,采用描述性分析和多元方差分析,P<0.05認為差異有統計學意義。
2 結果
2.1 2017年門診及住院腎病患者的人口統計學特征
2017年的腎病患者中男性占66.4%;年齡18歲至40歲患者占樣本9.6%,41歲至64歲患者占樣本41.4%,65歲及以上患者占比最高,達到49.0%;腎病病種中腎病占10.1%,腎功能不全占89.9%(表1)。
2.2 腎病患者門診及住院費用時間變化趨勢
研究分析腎病患者就診量、次均花費以及人均花費的時間趨勢,患者的人均花費被定義為同一患者在同一年內的花費總和,該指標可以更好地反映患者的經濟負擔。2012—2017年這6年中,腎病患者的門診和住院費用均表現出了比較明顯的趨勢性規律。
年門診人次呈現出嚴格的逐年遞增趨勢,平均就診次數從2012年的3.94次上升到2017年的9.11次。門診次均花費6年間總體保持穩定,與此形成對比的是門診人均花費在6年間迅速上升,人均門診花費由2012年的4 598元上漲到2017年的11 536元,年均增長率為20.1%(圖1)。
腎病患者的住院次數基本維持穩定,保持在1.16~1.22次(圖2)。從花費看,人均花費與次均花費均上升,且趨勢基本相同,年均增長率為7.0%和5.1%(圖2)。
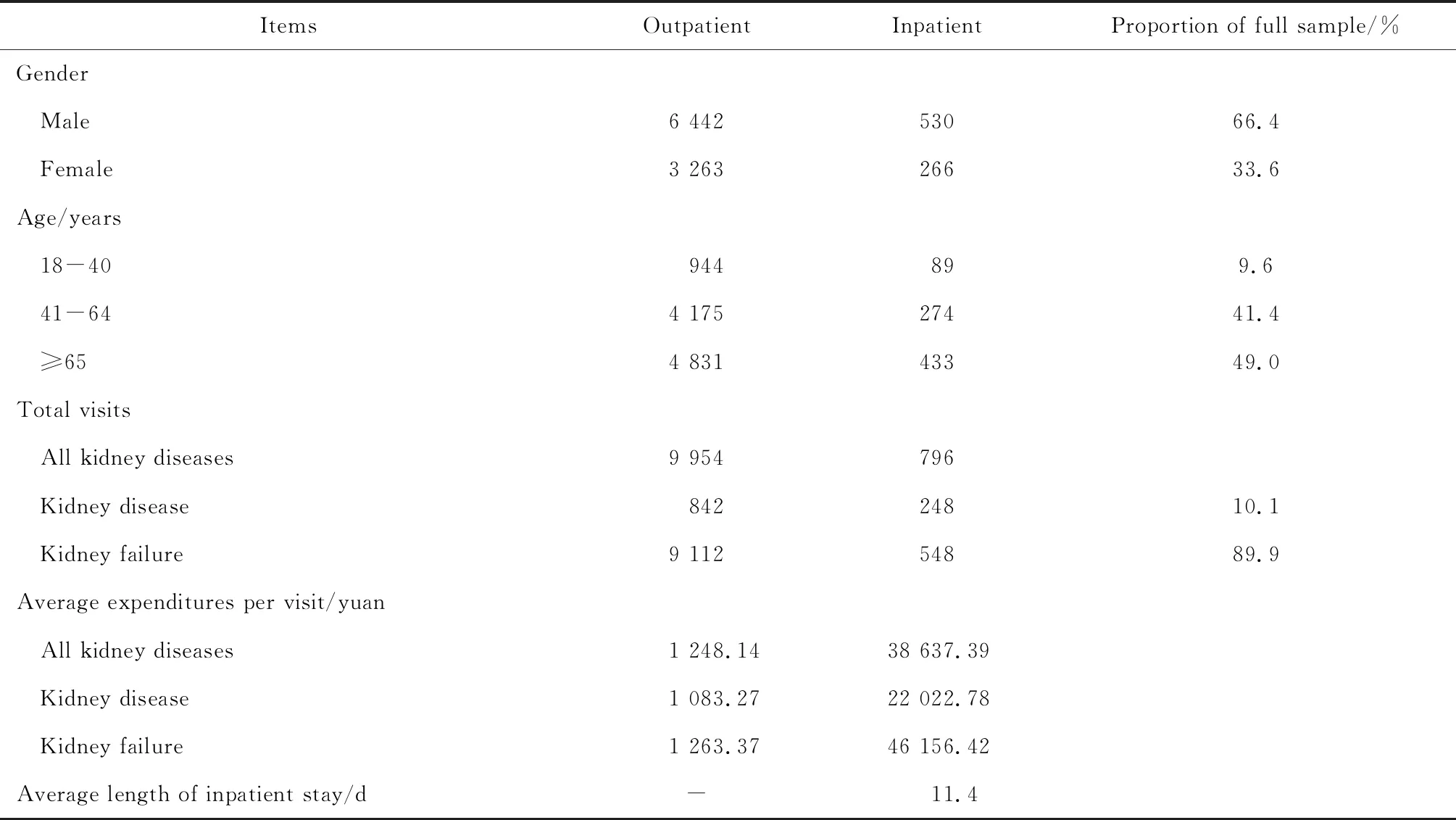
表1 2017年腎病患者的描述統計特征
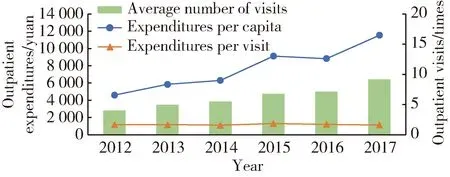
圖1 2012—2017年門診患者人均花費、次均花費和就診次數
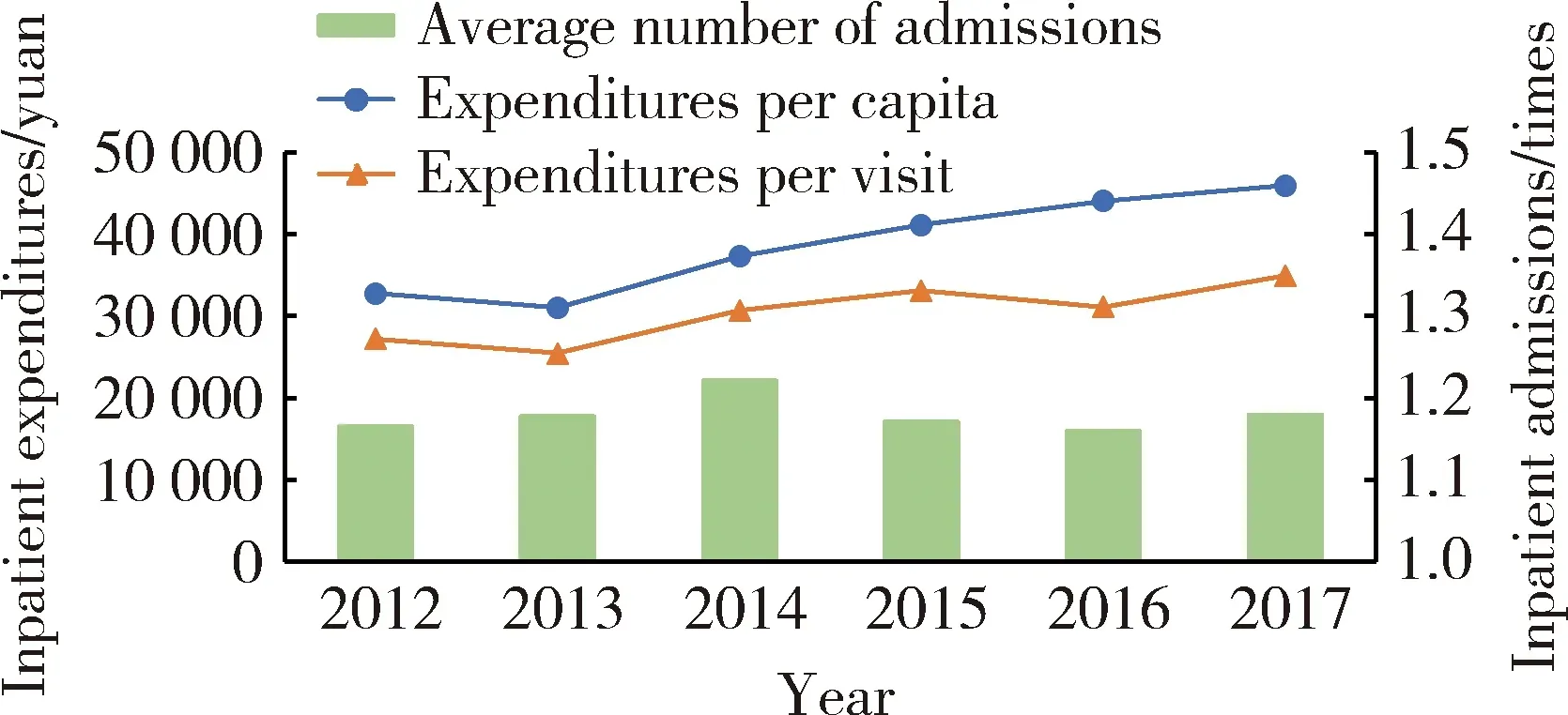
圖2 2012—2017年住院患者人均花費、次均花費與住院次數
2.3 腎病患者醫療花費變化的影響因素
門診患者年人均花費快速上升,而次均花費基本保持不變;住院患者無論年人均花費還是次均花費都基本呈上升的趨勢。因而分別分析了導致腎病門診花費和住院花費上升的原因。
2.3.1門診:年平均門診次數的增加 門診就診的一個明顯特征是腎病患者每年就診次數快速增加(圖3), 盡管每年門診人數固定在1 000人左右,但腎病門診每年就診人次由3 000余人次增加至近1萬人次。2012—2017年其年平均門診次數從3.94次增加至9.11次,6年間增長超過兩倍,年增長率為18.3%。在腎病患者門診次均花費基本保持穩定的情況下,其年平均門診次數的增加推高了人均花費。年均門診次數的增加有兩種可能的原因,第一,合并癥高發增加了患者的就診次數,近年來我國糖尿病和高血壓患者比例有所增加,這兩種疾病是慢性腎病的常見原因,因此帶來了腎病發病率的上升,同時腎病患者容易合并心腦血管疾病等,需要多科室診治,因此患者就診次數有所增加,合并癥可能加劇了疾病的嚴重程度,從而提高了患者對于疾病檢查和治療的重視程度,使得定期就醫的患者比例增加,因而導致了年均門診次數的增加;第二,醫保政策對就診次數可能存在影響,樣本中醫保患者占絕大多數,因此患者的就診行為受到醫保政策的極大影響,我國醫保近年來對門診開藥量施行了嚴格的規定,對于絕大部分慢病患者,門診最多開一個月的用藥量,在醫保政策的限制下,慢性腎病患者需要增加年門診次數以保證用藥,可能對腎病患者的就診次數增加有影響。

圖3 2012—2017年腎病患者總人數、總人次與年平均門診次數
2.3.2住院:年平均住院次數與住院時長保持穩定,四大類別醫療費用顯著增加 與門診的情況不同,住院患者的年住院次數保持穩定,且無論腎病患者還是腎功能不全患者,其次均住院時長也不存在明顯的上升或下降趨勢,而是基本保持在14 d左右。2012—2017年腎病住院患者每年平均住院次數始終保持在1.16~1.22次這一區間,且每年住院人數和人次均無明顯增長,因此,住院費用的增長主要來源于次均花費增長本身,而非由于年均住院次數的增加。腎病住院患者所支付的6大類別醫療費用6年間的變化情況見圖4, 6類費用中,全部類別都表現出明顯的上升趨勢,呈上升趨勢的類別按占總費用比例從高到低依次為藥品類、耗材及其他類、診斷類、綜合醫療服務類、治療類以及血液和血液制品類。6類費用除藥品類在2015年以后出現下降,血液和血液制品類在2014年這一年短暫下降以外,其余類別均保持了較為穩定的增長。6類醫療費用在總住院費用的相對比例見圖5,藥品類費用最多,2017年腎病患者次均總花費中12 524元屬于藥品類支出,占當年平均次均總花費的32.4%;耗材類費用次之,在2017年9 215元為耗材類費用,占23.9%。2017年腎病患者次均診斷類費用、綜合醫療服務類費用、治療類費用分別為6 335元、5 672元、2 931元;血液和血液制品類費用最少,為1 960元。6類費用在2012—2017年的增長情況見圖5,綜合醫療服務類費用增長最快,6年增長71.3%,診斷類費用增長速度緊隨其后(53.2%), 治療類費用增長速度最慢(14.9%), 這6類費用的同時增加導致了住院患者次均花費6年間的快速增長。
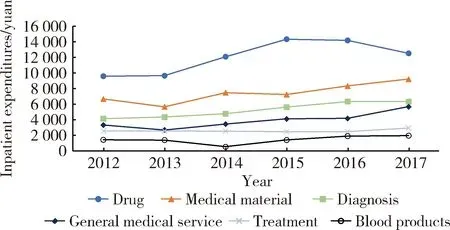
圖4 2012—2017年腎病住院患者分類別次均花費
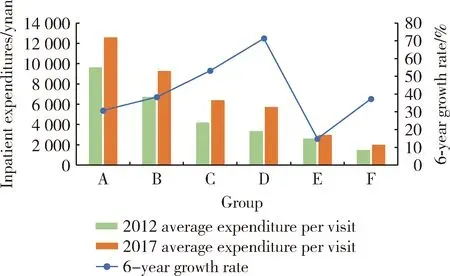
A, drug; B, medical material; C, diagnosis; D, general medical service; E, treatment; F, blood products.
3 討論
本研究發現腎病患者門診花費和住院花費均出現了較為明顯的增長,這一結論與相關文獻的發現相吻合[8]。2014—2016年次均費用增加是北京市醫療費用增長的主要驅動因素,因此,北京市腎病患者疾病醫療花費的增加可能具有普遍性。
本研究同時分析了腎病門診患者和住院患者花費增加的影響因素。門診人均花費的增加主要源于年均門診次數的增加。2012—2017年年平均門診次數從3.94次增加至9.11次,使得2017年的門診人均花費10倍于門診次均花費。這一現象可能來源于患者對腎科疾病重視程度的增加,以及腎病患者容易有心腦血管疾病、血糖高等合并癥,故需多次到醫院診治。住院人均花費的增加主要來源于次均費用的增加,其中藥品類、耗材類、診斷類、綜合醫療服務類這4類醫療費用的快速上升導致了次均費用的增加。
此外,本研究還探究了性別、年齡組和并發癥等相關風險因素對于腎病患者費用的影響,但并未發現上述風險因素存在和腎病患者人均費用或次均費用有相同的變化趨勢,且不同性別、年齡組之間的費用也不存在有統計學意義的差異。
本研究將樣本的醫療花費情況和其他國家的類似研究進行了橫向對比,不同國家腎病患者花費的差異較大。由于本研究樣本來源于北京某三甲醫院,患者的收入水平和醫院的醫療水平介于發達國家和發展中國家之間,因此本研究將分析結果同時與發達國家和發展中國家的情況進行了比較。總體而言,本研究中腎病患者年均醫療費用比發達國家低,如瑞典2011年4~5期慢性腎病患者的年醫療費用為9 600歐元[9],2011—2013年美國慢性腎病患者的年度直接醫療支出總額中位數為12 877美元[10],在英國,透析患者2009—2010年平均直接護理成本為27 000英鎊[11]。有以下幾個原因可以解釋本研究和上述研究的費用差異,首先,上述研究中涉及的腎病嚴重程度并不完全相同,部分研究的樣本只包含疾病程度最嚴重的患者,如慢性腎病4~5期的患者,而該群體比其他腎病患者花費更高;其次,這種差異可以歸因于醫療衛生系統之間的差異,如中國醫療服務和藥品價格受到嚴格管制,因此醫療費用可能低于沒有管制的國家;最后,發達國家往往配備更昂貴的醫療器械和服務,這可能導致患者的費用更高。與此相反,其他發展中國家腎病患者的花費低于本研究,如2014年印度腎病患者的年均費用為3 181美元[12];在泰國,2010年慢性腎病死亡患者的次均住院費用為1 957美元,未死亡的慢性腎病患者次均住院費用為592美元[13]。不同的社會經濟狀況和醫療質量都可能導致本研究樣本與其他發展中國家樣本之間的費用差異。
本研究的主要局限在于所采用的數據僅來源于一所醫院。數據來源于三甲醫院,收治的患者嚴重程度會重于社區醫院患者,樣本中患者所患腎病的嚴重程度以及患者花費均可能高于北京市醫院平均水平。但本研究樣本取自北京具有代表性的一家三甲醫院,患者數量多,數據來源可靠,因此研究結果可能具有一定的借鑒意義。
本研究有助于為醫療改革決策者提供參考,一方面,應重視以慢性腎病為代表的腎病患者年平均門診次數的快速增長,以及相應的醫療費用的明顯增加,這一現象對患者和國家醫療衛生體系都可能帶來一定影響;另一方面,盡管腎病患者的次均藥品類費用從2015年起略有下降,但藥品類和耗材類費用總體上仍然保持了較快增長,對于推高住院次均費用起到了主要作用。與此同時,體現醫護工作者核心價值的治療類費用在6類費用中的增長速度最低,6年僅增長14.9%。這一趨勢表明,未來的醫療費用調控應當適度抑制藥物類和耗材類費用的過快增長,并適度提升治療類費用和醫療服務費在總花費中所占比例。也應看到,醫療花費的增長有其自身的積極意義,因為醫療費用的提高也體現了醫療市場新的供需關系,隨著居民收入增加和醫保補償的提高,醫療服務需求將進一步增長且更為充分地得到滿足。

