加速康復外科護理理念在結腸癌根治術圍術期的應用
章翠萍,左學良,甄承莉,徐 嘉
(1.蕪湖市第二人民醫院 a.護理部;b.胃腸外科,安徽 蕪湖 241000;2.皖南醫學院第一附屬醫院 弋磯山醫院 胃腸外科,安徽 蕪湖 241001)
結腸癌早期患者一經確診后,手術根治性切除治療是最為有效的治療方案[1-2]。但結腸癌根治術的手術創傷性大,加之麻醉、術后疼痛、引流管等因素的影響,使得患者術后不愿或者不敢進行早期的恢復活動,進而導致術后康復進程延緩[3-4]。此外,長期臥床導致相應的并發癥發生率增高。因此,有必要給予相應的護理干預措施以促進患者術后康復[5-6]。加速康復護理理念是以循證醫學為基礎,在患者圍術期開展的一系列的護理干預措施,減少患者在手術過程中的應激反應,運用各種科學有效的康復活動方案,促進患者術后的快速康復,減少圍術期不良事件的發生,進而提高患者術后的康復和手術效果[7-8]。因此,對于結腸癌根治術圍術期患者,為了能夠進一步促進患者獲得良好的預后效果,對其實施加速康復外科護理理念干預,縮短患者的康復進程,對于結腸癌根治術患者十分必要且有著重要意義。本研究以結腸癌根治術患者為研究對象,在圍術期實施加速康復外科護理理念干預,旨在觀察其對患者術后康復的價值。
1 資料與方法
1.1 臨床資料 選擇2018年1月~2019年12月蕪湖第二人民醫院收治的結腸癌根治術圍術期患者60例,以隨機數字表法分為實驗組、對照組各30例。兩組一般資料比較差異無統計學意義(P>0.05)。見表1。納入標準:①患者經CT、MRI、組織病理學檢查診斷確診為結腸癌;②患者均進行結腸癌根治術治療,具有相應的手術指征;③患者認知功能正常,能夠配合護理干預過程的進行;④患者自愿參加本項研究,研究方案符合《赫爾辛基醫學宣言》中倫理學要求并經醫院倫理學委員會審查通過。
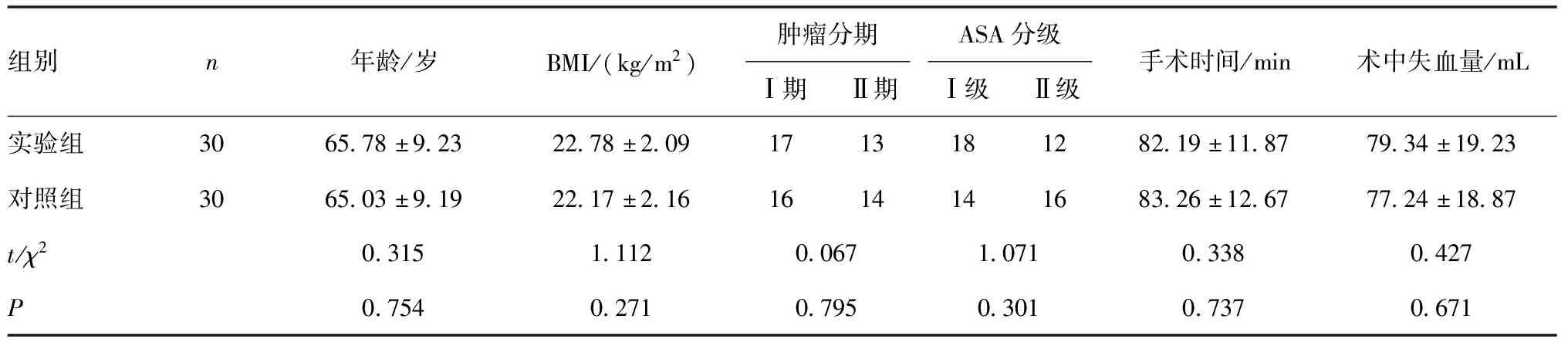
表1 兩組患者一般資料比較
排除標準:①患者同時伴有其他腸道疾病;②手術禁忌證患者;③術中或術后出現嚴重并發癥;④基礎資料、臨床檢測資料缺失或不完善的患者。
1.2 護理方法 對照組圍術期給予常規護理,包括術前健康宣教、心理干預、術后患者生命體征監測。實施體位護理,使患者處于最舒適的體位,減少不適感,并進行疼痛干預和并發癥預防護理,嚴密觀察患者的術后身體狀態和手術切口情況,及時換藥保持術口衛生以及出院指導等。
觀察組給予基于加速康復外科護理理念干預,主要包括:①術前護理。側重于患者的心理疏導,減輕其手術的恐懼感,術前12 h禁食后,給予患者靜脈滴注10%葡萄糖溶液500 mL,適當補充能量,減輕患者術中的口渴、饑餓、緊張感,降低術中應激反應,利于手術過程的進行。術前30 min給予預防性靜脈鎮痛,即手術開始前靜脈注射氟比洛芬酯。同時,術前30 min給予預防性抗生素,降低患者術中、術后并發感染的發生。術后呼吸道感染的預防可采用有效咳嗽行心肺功能鍛煉(吹氣球、爬樓梯、深呼吸護理等)及床上截石位鍛煉、預防血栓(穿抗血栓壓力襪,抗凝等治療)。②術中護理。采用37℃生理鹽水沖洗腹腔,維持病人中心體溫不低于36℃。③術后護理。術后采用多模式鎮痛方法進行疼痛控制,使用自控鎮痛泵,保證足夠的睡眠,并采用音樂療法、轉移患者注意力等降低患者的術后疼痛感。患者術后口腔等器官處于干燥缺水,因此在術后6 h,給少量溫開水濕潤患者口腔,每次2 mL左右,無不適,給予溫開水,每次約20 mL;術后第1天進食全流質飲食,量約1000 mL,根據患者胃腸道功能恢復情況,逐步過渡到正常飲食。④術后康復護理訓練。早期床上肢體活動,在患者術后臥床期間進行床上的肢體活動,包括四肢的伸縮護理,由被動性活動逐步轉向主動性活動。下床活動訓練,患者生命體征趨于平穩后,鼓勵其盡早開展下床活動訓練,下床活動訓練時應在醫護人員或家屬的陪伴下,嚴格遵照手扶床站立-依扶站立-自己站立-床邊小范圍活動-床邊大范圍活動-隨意活動的順序逐漸增加護理量,以此循序漸進的過程逐步增加護理量。同時,下床活動期間鼓勵患者逐步開始進行各項日常活動自理,包括刷牙、洗臉、穿衣、如廁、自主進食等。
1.3 評價指標 對兩組患者的康復指標(引流管拔管時間、6分鐘步行距離、住院時間)進行統計對比。于患者術后1、3、7 d時采用視覺模擬評分法(visual simulation scoring method,VAS)對兩組患者的疼痛程度進行評分對比,得分0~10分,分值越高表明患者的疼痛程度越劇烈[9]。最后,對兩組患者住院期間相關并發癥發生率進行統計對比。

2 結果
2.1 兩組患者術后康復進程對比 實驗組患者肛門通氣時間及住院時間均低于對照組患者,6 min步行距離高于對照組患者,差異有統計學意義(P<0.05),見表2。
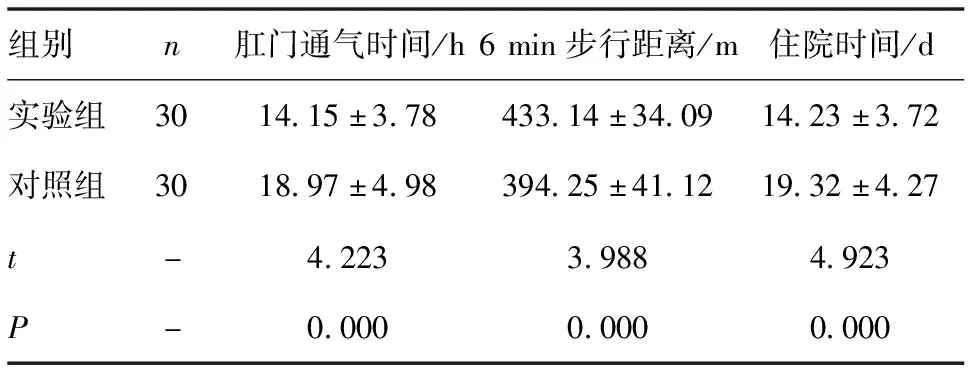
表2 兩組患者術后康復進程對比
2.2 兩組患者術后疼痛程度評分對比 兩組患者術后1、3、7 d的VAS評分均下降,差異有統計學意義(P<0.05);且實驗組患者在術后1、3、7 d的VAS評分均低于對照組患者,差異有統計學意義(P<0.05),見表3。
表3 兩組患者術后VAS評分對比(分,
2.3 兩組患者并發癥發生率對比 實驗組患者術后不良反應發生率(6.67%)低于對照組患者(26.67%),差異有統計學意義(P<0.05)。見表4。
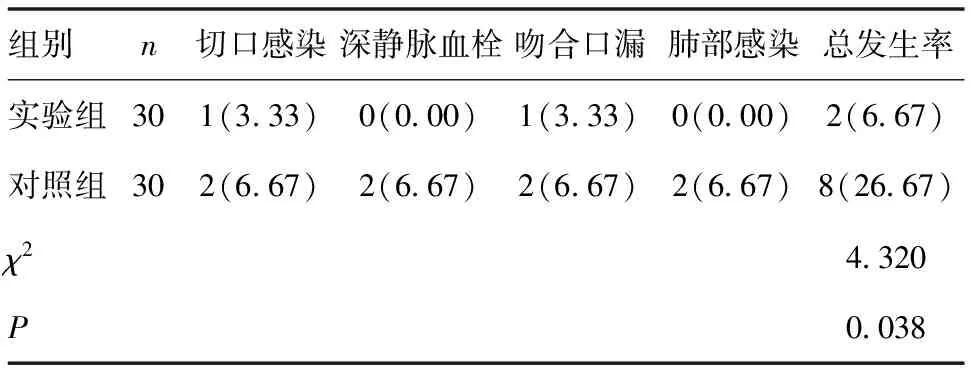
表4 兩組患者術后并發癥發生率對比[n(%)]
3 討論
隨著社會工作壓力的增加,不良生活習慣的增多,結腸癌的發病率逐年升高,有著龐大的發病人群,對社會危害性進一步加大。對于早期確診有手術治療指征的患者進行結腸癌根治術治療是最為有效的治療方案。但是由于手術的創傷性較大,患者術后的康復進程較長,且長時間的臥床不利于患者的康復和預后。因此,在結腸癌根治術患者的圍術期采取舒適護理十分必要,可保證患者手術過程的順利進行,減少術中不良事件的發生,獲得良好的術后效果[10]。近些年隨著護理學科理論和實踐的發展,對于結腸癌根治術圍術期的護理干預方法的研究也在逐漸深入[11-12]。多種新型的護理干預模式逐漸應用于結腸癌根治術圍術期中,并發揮著較好的護理優勢。
加速康復護理理念最早于21世紀初由歐洲學者提出,是建立在患者生理、病理變化的基礎上,以循證醫學為依據,以減少患者治療期間不必要的應激反應和外源性的損傷,從而可為患者的順利治療提供保障。該護理理念和手段特別適合于手術患者在圍術期的干預,可緩解患者術中應激反應、減少術后并發癥發生率、加速患者的康復進程[13-14]。本研究中觀察組患者在圍術期給予基于加速康復外科護理理念干預,相比于對照組,患者的引流管拔管時間及住院時間降低,6min步行距離增加,表明基于加速康復外科護理理念的應用能夠縮短患者的術后康復進程,這與既往臨床報道的結果基本一致。圍術期加速康復護理干預措施中,主要分為術前、術中和術后三個階段[15]。術前主要是對患者手術恐懼心理的緩解,并對患者禁食期間身體機能所需能量進行補充。使患者可以從容地進行手術,減少術中應激反應,使手術過程更為順利,避免不必要的創傷[16]。術中主要注重為患者提供適宜的手術環境。采用多模式鎮痛的手段對患者的術后疼痛進行護理干預,通過各種手段降低患者的術后疼痛感。并在術后給予患者肢體活動、床上活動、下床活動訓練等干預,對于患者術后的快速康復有重要作用[17-18]。本研究中,觀察組術后的VAS評分低于對照組,提示患者術后的疼痛程度降低。在術后并發癥對比中,觀察組并發癥發生率顯著降低,表明基于加速康復外科護理理念干預,患者的術后康復進程加快,進而一定程度上減少患者的并發癥,預后效果得以提高。
綜上所述,基于加速康復外科護理理念在結腸癌根治術圍手術期中應用效果良好,能加速患者術后的康復進程,減輕患者術后疼痛感,減少手術相關并發癥,可在結腸癌根治術的臨床治療中推廣應用。

