5 min緊急反應機制降低急診剖宮產終止妊娠產婦DDI的價值及其對新生兒結局的影響
劉慧娟,田路路
(鄭州大學第三附屬醫院產科,鄭州 450000)
急診剖宮產系高危產婦終止妊娠、挽救產婦、改善新生兒預后的有效治療方法。在產婦急診病情突發時,常規產科巡視模式無法迅速有效地處理應對,嚴重影響母嬰預后[1]。5 min緊急反應機制(RRT)系美國婦產科醫師協會(ACOG)提出的快速反應團隊模式,強調加強產科平時演練、縮短急診反應時間,將開始手術至娩出胎兒所需時間縮短至5 min內,應用于顯性臍帶脫垂孕婦可顯著改善母嬰結局[2]。鑒于此,筆者采用對比研究的方法探討RRT在降低急診剖宮產終止妊娠產婦決定手術至娩出胎兒所需總時間(DDI)的價值及其對新生兒結局的影響,報告如下。
1 資料和方法
1.1 一般資料
選取鄭州大學第三附屬醫院2018年7月至2019年11月收治的擬行急診剖宮產患者90例,按照隨機數字表法分為2組:對照組45例,年齡32~39歲、平均(34.65±3.14)歲,孕周37~38周、平均(37.49±2.53)周,產次1~2次、平均(1.13±0.26)次;研究組45例,年齡31~40歲、平均(36.27±3.42)歲,孕周37~38周、平均(37.25±2.39)周,產次1~2次、平均(1.24±0.35)次。2組患者的年齡、孕周等一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經本院醫學倫理委員會審批批準,患者及家屬自愿參與本研究并簽署知情同意書。
1.2 入選及排除標準
入選標準:1)符合Lucas法緊急剖宮產指征[3];2)產婦年齡范圍為30~40歲;3)孕周為34~38周。排除標準:1)伴有感染性休克者;2)伴有重度子癇前期者;3)中途退出者。
1.3 治療方法
對照組行常規緊急剖宮產,具體措施包括:1)配置產房急救設備。配備產房急救醫療包,包含宮縮劑、心血管藥物、降壓藥、升壓藥、鎮靜藥、利尿藥、擴容劑、糾酸藥、止血藥等多種藥物;配備多功能呼吸治療機、新生兒窒息搶救設備如新生兒復蘇臺、新生兒喉鏡、給氧面罩等。2)行常規緊急剖宮產。常規胎心監護,產科醫生固定時間點巡視患者病情,助產士于產婦需要時觀察產婦產程,產科醫師常規行剖宮產手術;記錄手術指標、各項手術處理時間。
研究組在對照組的基礎上行RRT緊急剖宮產,具體措施包括:1)組建RRT干預小組。小組成員由發起者、反應者、管理者、質控者組成;其中發起者為參與接生的助產士,負責動員小組成員;反應者為產科醫師、麻醉科醫師、ICU醫師,負責穩定病情;管理者為產科護士長,負責統籌部署產科醫護工作;質控者為產科主任,負責評估組員醫護工作質量。組內成員采取標準化的現狀-背景-評估-建議(SRAS)的溝通方式,便于清楚簡潔交流信息,明確各自醫護任務、預期結果、突發事件的應對措施,制定交流預案并根據患者實際情況及時評估、調整,使得小組成員可快速識別產婦病情變化并迅速給予處理,每周一次定期開展急診剖宮產演練。2)行產房RRT干預。實時監測患者生命體征,助產士發現生命體征不平穩時立即通過科室緊急報警系統通知產科醫師、麻醉科醫師、手術室護士,將患者以最短路徑送至產房手術室,同時助產士可先行準備手術器械,縮短手術開展時間;向產科醫師匯報病情后,產科醫師立即行剖宮產手術;助產士負責記錄各項指標、核對搶救物品及醫囑,并輔助評估組員RRT工作質量。
1.4 觀察指標和評價標準
1)手術反應時間:2組患者決定手術至進入手術室所需時間(D-E);進入手術室至開始手術所需時間(E-S);開始手術至娩出胎兒所需時間(S-D);決定手術至娩出胎兒所需總時間(DDI)。2)手術指標:2組患者術中出血量、有效止血時間、手術時間、住院時間。3)新生兒結局指標:2組新生兒呼吸窘迫、新生兒死亡、新生兒臍帶血pH值、1 min Apgar評分等情況。其中臍帶血pH值參考值為7.26~7.33;Apgar量表從肌張力、患兒皮膚等維度評價新生兒預后,總分為10分,評分越高表明新生兒預后越好。
1.5 統計學方法
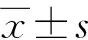
2 結果
2.1 2組手術反應時間比較
研究組D-E、E-S、S-D、DDI均顯著短于對照組(P<0.001)。見表1。

表1 2組手術反應時間比較
2.2 2組手術指標比較
與對照組比較,研究組術中出血量顯著降低(P<0.001),有效止血時間、手術時間、住院時間均顯著縮短(均P<0.001)。見表2。
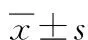
表2 2組患者手術指標對比
2.3 2組新生兒結局比較
2組新生兒呼吸窘迫、新生兒死亡發生率比較,差異無統計學意義(P>0.05)。與對照組比較,研究組新生兒臍帶血pH值、1 minApgar評分均顯著升高(均P<0.05)。見表3。
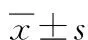
表3 2組新生兒結局比較
3 討論
胎兒窘迫、胎盤早剝、臍帶脫垂、子宮破裂、宮內感染等高危因素為急診剖宮產指征,而手術至娩出胎兒所需總時間(DDI)較長、產婦術中出血量等指標異常,嚴重影響母嬰預后[4]。因此,轉變急診剖宮產干預模式以縮短DDI是改善手術指標及母嬰預后的關鍵。
RRT通過建立快速反應團隊、制定標準化溝通方式、加強平時演練、培養醫護人員緊急反應意識[5],可提高醫護人員到達手術室的速度、加強醫護人員間合作的熟練程度,通過緊急調動醫護人員從而有效縮短急診剖宮產圍手術期各項手術反應所需時間,有效縮短DDI,避免新生兒意外事件發生,顯著改善母嬰預后。本研究顯示研究組D-E、E-S、S-D、DDI均顯著短于對照組,表明RRT應用于急診剖宮產終止妊娠產婦可顯著縮短手術反應時間。RRT通過建立快速反應團隊、制定標準化溝通方式可有效加強醫護人員緊急反應意識,同時加強平時演練可有效提高醫護人員間工作配合度,從而促進就診剖宮產的迅速開展,顯著縮短手術反應時間。RRT可緊急調動醫護人員,在最短的時間內給予患者子宮按摩、縮宮素注射等止血措施,有效縮短術中出血時間及手術時間、減少術中出血量,從而減少大量出血造成的循環血量降低、重要臟器缺氧性損傷。本研究結果顯示研究組術中出血量顯著低于對照組,研究組有效止血時間、手術時間、住院時間均顯著短于對照組,表明RRT應用于急診剖宮產終止妊娠產婦可顯著改善手術指標,與李彩鳳[6]研究基本一致。
RRT可迅速動員醫護人員開展急診剖宮產,有效減少產婦出血,避免因產婦循環血量降低導致新生兒臍動脈灌注量減少,從而避免缺血缺氧導致的血液代謝性酸性失代償,維持臍帶血pH值穩定,維持胎兒臟器正常代謝,改善新生兒預后[7]。本研究中2組患者新生兒呼吸窘迫、新生兒死亡發生率比較無統計學差異,研究組新生兒臍帶血pH值、1 minApgar 評分均顯著高于對照組,表明RRT可顯著改善新生兒預后。因納入研究病例數較少,2組新生兒呼吸窘迫、新生兒死亡發生率無顯著差別,需擴大樣本量進一步證實。
綜上所述,RRT應用于急診剖宮產可通過縮短手術反應時間,改善手術指標和妊娠結局,值得臨床對RRT開展進一步探討。

