玻璃體MCP-1、HMGB1表達與眼外傷患者炎癥反應及病情程度的關系
張麗
(陜西省友誼醫院眼科,陜西 西安 710068)
眼外傷是視功能損害的主要原因之一,在一定程度上可造成眼球結構和功能的損害,嚴重者不僅致殘,甚至喪失勞動能力,其中眼內炎是眼外傷后最嚴重的一種并發癥[1]。有研究顯示,部分眼外傷患者雖然存在明顯的眼內炎癥,但病原菌培養結果卻為陰性,提示還有其他因素參與了外傷后眼內炎癥的發展[2]。高遷移率族蛋白1(High mobility group prorein box 1 protein,HMGB1)是機械性創傷、細菌感染、自身免疫性疾病相關炎癥反應中重要的調節因子,但在眼外傷炎癥反應中的作用尚不明確[3]。單核細胞趨化因子-1(Monocyte chemoattractant protein-1,MCP-1)可趨化和激活單核細胞,調節炎性細胞因子的合成,參與炎癥反應。本研究旨在分析玻璃體MCP-1、HMGB1表達與眼外傷患者眼內炎癥反應及病情程度的關聯性,報告如下。
1 資料與方法
1.1一般資料 選取2014年8月至2019年10月我院92例眼外傷患者為觀察組,同期需采取標準三切口玻璃體視網膜手術的68例特發性黃斑裂孔患者為對照組。觀察組男52例,女40例,平均年齡(36.67±9.05)歲,合并癥:冠心病4例,高血壓2例,糖尿病14例,高脂血癥11例;發病前最佳矯正視力:1.0 23例,1.5 57例,≥2.0 12例;患病側:左側39例,右側53例。對照組男37例,女31例,平均年齡(37.11±8.74)歲,合并癥:冠心病2例,高血壓1例,糖尿病12例,高脂血癥9例;發病前最佳矯正視力:1.0 15例,1.5 40例,≥2.0 13例;患病側:左側31例,右側37例。納入標準:觀察組均有明確的眼外傷史,并經眼B超、裂隙燈顯微鏡等檢查確診為開放性眼外傷者;需行眼內容物摘除或標準三通道玻璃體切除術者;年齡≥18歲;單側發病;以往無眼部手術史;無其他系統感染類疾病;生命體征平穩;凝血4項檢查無明顯異常;術前患眼均未接受過視網膜激光光凝治療。排除標準:腎肺等重要臟器功能不全者;精神疾病者;存在自身免疫疾病者;單純淚小管斷裂、眼瞼裂傷,未累及眼球者。兩組一般資料比較差異無統計學意義(P>0.05)。本研究經我院倫理委員會審核通過,患者知情同意。
1.2方法 (1)玻璃體MCP-1、HMGB1檢測:行玻璃體切割手術者于術中采集玻璃體標本,行眼內容物或眼球摘除患者通過注射器穿刺眼球壁,抽取中央玻璃體0.4 ml左右。采集的標本3 000 r/min離心5 min,分離上清,通過上海晶抗生物工程有限公司酶聯免疫吸附法試劑盒檢測HMGB1表達,通過上海康朗生物科技有限公司酶聯免疫吸附法試劑盒檢測MCP-1表達。(2)病情評估通過眼外傷評分系統(Ocular trauma score,OTS)評估,包括初始視力、破裂傷、眼內炎等,0~44分為OTS 1級,45~65分為OTS 2級,66~80分為OTS 3級,81~91分為OTS 4級,92~100分為5級,OTS評分越低眼外傷越嚴重。(3)炎癥因子檢測:均于治療前采集肘部靜脈血5 ml,3 000 r/min離心10 min,采用廣東體必康生物科技有限公司酶聯免疫吸附法試劑盒檢測血清干擾素-γ(Interferon-γ,IFN-γ)水平,采用上海瑞番生物科技有限公司酶聯免疫吸附法試劑盒檢測血清白細胞介素-17(Interleukin-17,IL-17)、白細胞介素-12(Interleukin-2,IL-2)表達。
1.3觀察指標 比較2組玻璃體MCP-1、HMGB1表達;統計觀察組OTS分級構成情況;比較觀察組不同OTS分級患者玻璃體MCP-1、HMGB1表達;比較觀察組有無眼內異物患者玻璃體MCP-1、HMGB1、血清炎癥因子(IFN-γ、IL-17、IL-2)表達;分析眼外傷患者玻璃體MCP-1、HMGB1與血清炎癥因子表達相關性。
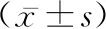
2 結 果
2.12組患者玻璃體MCP-1、HMGB1表達 觀察組玻璃體MCP-1、HMGB1表達高于對照組(P<0.05)。見表1。
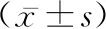
表1 2組患者玻璃體MCP-1、HMGB1表達比較
2.2觀察組OTS分級 觀察組OTS評分為20~78分,平均為(41.86±7.82)分,具體OTS分級,見表2。

表2 觀察組OTS分級構成情況
2.3不同OTS分級 患者玻璃體MCP-1、HMGB1表達 隨OTS分級惡化,患者玻璃體MCP-1、HMGB1表達逐漸增高(P<0.05)。見表3。
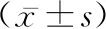
表3 觀察組不同OTS分級患者玻璃體MCP-1、HMGB1表達比較
2.4有無眼內異物患者玻璃體MCP-1、HMGB1、血清炎癥因子表達 觀察組有眼內異物患者玻璃體MCP-1、HMGB1、血清IFN-γ、IL-17、IL-2水平高于無眼內異物患者(P<0.05)。見表4。
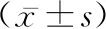
表4 觀察組有無眼內異物患者玻璃體MCP-1、HMGB1、血清炎癥因子表達比較
2.5眼外傷患者玻璃體MCP-1、HMGB1與血清炎癥因子表達相關性 眼外傷患者玻璃體MCP-1、HMGB1與血清IFN-γ、IL-17、IL-2水平呈顯著正相關(P<0.05)。見表5。
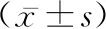
表5 眼外傷患者玻璃體MCP-1、HMGB1與血清炎癥因子表達相關性
3 討 論
HMGB1是一類DNA結合非組蛋白,可穩定染色質、維持核小體結構、參與DNA重組、調節基因轉錄等,是一種重要的損傷相關分子模式[4]。Zhang W等[5]研究指出,下調HMGB1表達可降低高血糖誘導的視網膜炎癥反應,說明HMGB1可調控眼部的炎癥反應。本研究結果顯示,觀察組玻璃體HMGB1表達高于對照組,且隨OTS分級惡化,玻璃體MCP-1、HMGB1表達逐漸增高,提示HMGB1與眼外傷及其病情嚴重程度有關,可為臨床治療、評估病情及預后等提供重要的參考信息。HMGB1正常情況下存在于細胞核內,當內源性組織損傷或外源性病原體入侵時,可由壞死細胞或機械損傷細胞被動釋放,故眼外傷后表達升高,且損傷的眼組織可引起炎癥反應,激活巨噬細胞、樹突狀細胞主動分泌HMGB1,并作為應激信號與炎癥介質釋放至細胞外,引發炎癥級聯反應,所以與眼外傷患者病情有關[6]。眼內異物占開放性眼外傷的18%~41%,常伴有玻璃體積血、角鞏膜裂傷等并發癥,基于異物生物學效應,可刺激IFN-γ、IL-17、IL-2等炎癥因子合成分泌,嚴重時可引起前房積膿、化膿性眼內炎等,造成視力障礙。本研究且玻璃體HMGB1與血清IFN-γ、IL-17、IL-2水平呈顯著正相關,提示HMGB1與炎癥因子間可相互影響,進一步加重炎癥反應,因此臨床在處理眼外傷患者時,不僅應重視引起炎癥反應的炎性細胞因子的控制,還應注意HMGB1等對炎癥反應的間接調控作用。
MCP-1系趨化因子家族主要成員之一,主要由內皮細胞、巨噬細胞、單核細胞等合成和分泌。本研究顯示,觀察組玻璃體MCP-1表達高于對照組,隨OTS分級惡化,患者玻璃體MCP-1表達逐漸增高,表明MCP-1與眼外傷及患者的病情有關。MCP-1是一種具有多種生物學功能的趨化因子:(1)眼外傷后,MCP-1能趨化單核巨噬細胞至損傷及炎癥部位,介導溶酶體酶的釋放,氧自由基、蛋白酶等被大量釋放,引起眼內明顯的炎癥反應[7];(2)MCP-1能通過調控單核細胞表面的粘附分子的表達,造成局部炎癥級聯放大,加速炎癥反應進程[8];(3)MCP-1能通過分泌轉化生長因子等,介導眼內組織纖維化,加重眼組織與視力損害[9]。故與眼外傷及患者病情有關。同時本研究還發現,MCP-12與血清IFN-γ、IL-17、IL-2水平呈顯著正相關,提示MCP-12與炎癥因子可相關影響,可能是炎癥反應加重的一個影響因素,抑制MCP-12表達可能為眼外傷后局部炎癥反應的控制提供了一個新思路,這可為臨床深入了解眼外傷后炎癥反應機制、炎癥反應的控制、針對性藥物的研制等提供參考信息。本研究不足之處在于,雖明確了玻璃體MCP-1、HMGB1表達在眼外傷患者炎癥反應及病情中的價值,但尚未直接證實上調或沉默MCP-1、HMGB1表達是否能為眼外傷患者預后的改善帶來切實益處,仍有待后續基礎實驗的驗證、完善。
綜上所述,MCP-1、HMGB1在眼外傷患者中呈高表達,并與炎癥反應、病情程度顯著相關。

