限制性液體復蘇在創傷性休克合并創傷性凝血功能異常患者中的應用
李虎強
[摘要]目的:分析限制性液體復蘇在創傷性休克合并創傷性凝血功能異常(TS-TIC)患者中的運用效果。方法:采用前瞻性隨機試驗方法選擇2018年10月~2020年10月我院收治的120例TS-TIC患者,按隨機數字表法分為對照組(n=60)與研究組(n=60)。治療方法:對照組:常規液體復蘇;研究組:限制性液體復蘇。比較兩組24h液體使用量、復蘇后2h堿剩余(BE)及血乳酸(BL);比較兩組復蘇前、復蘇2h的凝血功能[凝血酶時間(TT)、活化部分凝血活酶時間(APTT)、凝血酶原時間(PT)];比較治療期間并發癥情況。結果:較對照組,研究組24h輸入液體量較少,BE水平較高,BL水平較低,差異有統計學意義(P<0.05);復蘇2h后,兩組TT、APTT、PT指標均較復蘇前延長,且研究組短于對照組,差異有統計學意義(P<0.05);較對照組,研究組并發癥發生率較低,差異有統計學意義(P<0.05)。結論:TS-TIC患者采用限制性液體復蘇可減少輸入液體量,降低酸中毒,緩解凝血功能障礙,降低并發癥發生率,值得臨床運用。
[關鍵詞]創傷性休克;創傷性凝血功能異常;限制性液體復蘇;凝血功能;并發癥
[中圖分類號]R605.971
[文獻標識碼]A
[文章編號]2096-5249(2021)23-0036-02
創傷性休克(traumatic shock,TS)患者的傷情較重且多數患
者伴有創傷性凝血功能異常(trauma induced coagulopathy,TIC),就診后需迅速利用液體復蘇盡快重建組織與器官的血液灌注,避免機體長期缺氧缺血,降低病死風險[1]。但過速、過急地輸液,可產生代謝酸堿中毒,而限制性液體復蘇可通過控制輸液量與速度來改善酸中毒情況[2]。基于此,本研究主要觀察限制性液體復蘇在TS-TIC患者中的運用效果,為臨床救治TS-TIC患者提供參考。具示如下。
1資料與方法
1.1一般資料經我院醫學倫理委員會審批,采用前瞻性隨機試驗方法選擇2018年10月~2020年10月我院收治的120例TS-TIC患者。納入標準:1均符合TS-TIC相關診斷標準[3];2具有明顯外傷史;3創傷嚴重程度(ISS)[4]評分≥16分。(2)排除標準:1搶救后存活時間<24h;2合并重度顱腦損傷的患者;3受傷前已伴有凝血功能障礙的患者。按隨機數字表法將其分為兩組,各60例。對照組男35例,女25例;年齡29~63歲,平均(48.25±2.05)歲;交通傷26例,墜落傷7例,暴力傷27例。研究組男33例,女27例;年齡31~65歲,平均(48.28±2.08)歲;交通傷24例,墜落傷6例,例暴力傷30例。兩組一般資料比較(P>0.05),有可對比性。患者均簽知情同意書。
1.2方法(1)對照組:常規液體復蘇治療:監測患者的生命體征,固定受傷肢體;行有創血壓監測,建立至少2條有效靜脈通道;進行心電監護,放置尿道管,保障呼吸通暢,必要時可進行多科室聯合會診,及早進行手術干預。輸入乳酸鈉林格注射液(福鼎康樂藥業有限公司,生產批號:20171102、20190301,規格:500mL)晶體液1500~2000mL;羥乙基淀粉130/0.4氯化鈉注射液(B.Braun MelsungenAG,批準文號:B.Braun MelsungenAG,規格:500ml:30g)膠體液1000~1500mL;晶體液與膠體液比例為2~3:1,輸液速度維持在10~15ml/kg/h,維持平均動脈壓≥70mmHg,中心靜脈壓8~12cmH2O,根據實際情況調節輸液速度,維持上述指標。(2)研究組:常規治療基礎上采用限制性液體復蘇治療:乳酸鈉林格注射液和羥乙基淀粉130/0.4氯化鈉注射液比例為2~3:1,總容量控制在1000~1500mL,平均動脈壓≥50mmHg,輸入速度為20ml/kg/h,達到50mmHg后降低輸液速度,維持平均動脈壓50~60mmHg,中心靜脈壓6~7cmH2O,根據實際情況調節輸液速度,維持上述指標。
1.3評價指標(1)24h輸入液體量、復蘇2h后的堿剩余(base excess,BE)及血乳酸(blood lacticacid,BL)情況:記錄24h輸入液體量;通過動脈血氣分析儀(丹麥雷度abl80)查看復蘇2h后BE、BL水平。(2)凝血功能:復蘇前、復蘇2h后抽取患者空腹靜脈血3~5mL,3000r/min速率離心10min,血清分離后,以日本SYSMEXCA-550全自動血凝儀測定凝血酶時間(TT)、活化部分凝血活酶時間(APTT)、凝血酶原時間(PT)。(3)并發癥:治療期間,記錄兩組并發癥情況,包括彌散性血管內凝血(DIC)、肺部感染等。
1.4統計學方法數據處理運用SPSS23.0系統,計量資料以(x±s)表示,采用t檢驗,n(%)表示計數資料,采用χ2檢驗,P<0.05為差異具有統計學意義。
2結果
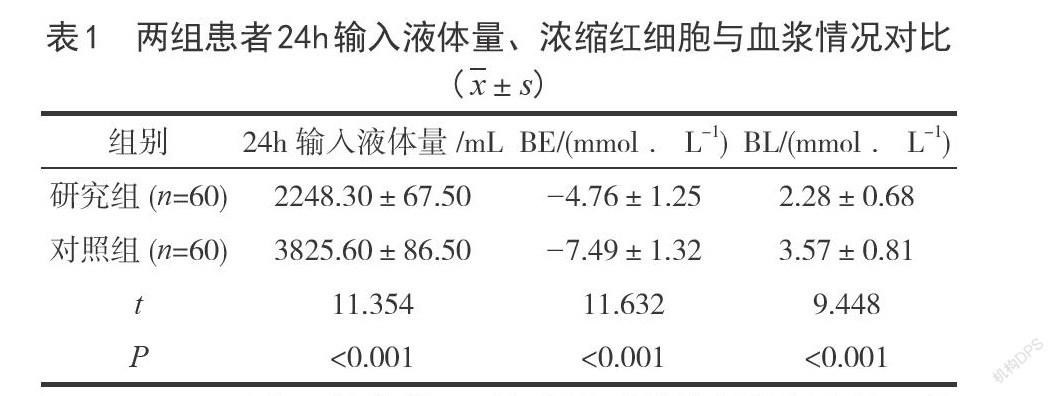
2.124h輸入液體量、濃縮紅細胞與血漿情況較對照組,研究組24h輸入液體量較少,BE水平較高,BL水平較低(P<0.05)。見表1。
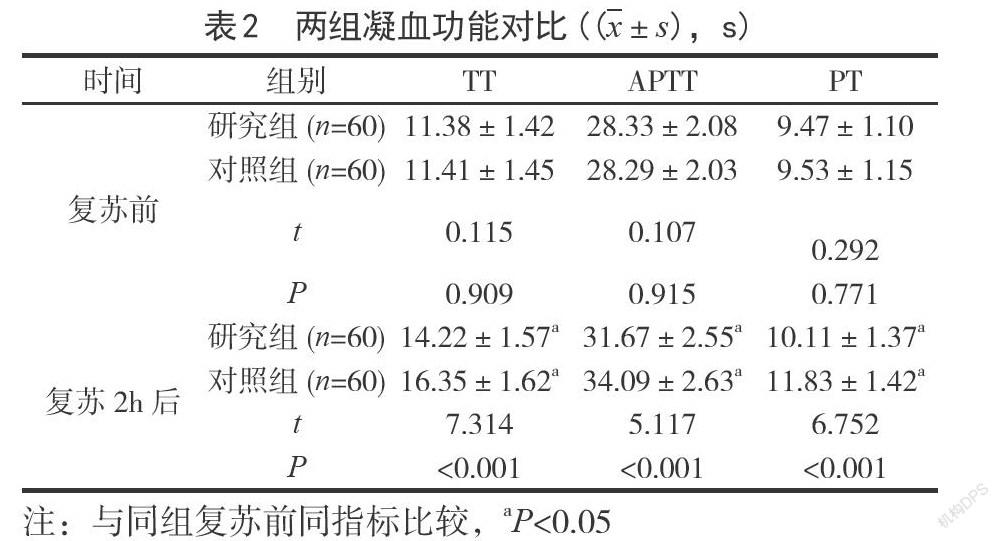
2.2凝血功能復蘇前,兩組凝血功能指標指標比較,差異無統計學意義(P>0.05);復蘇2h后,兩組TT、APTT、PT指標較復蘇前均延長,但研究組短于對照組(P<0.05)。見表2。
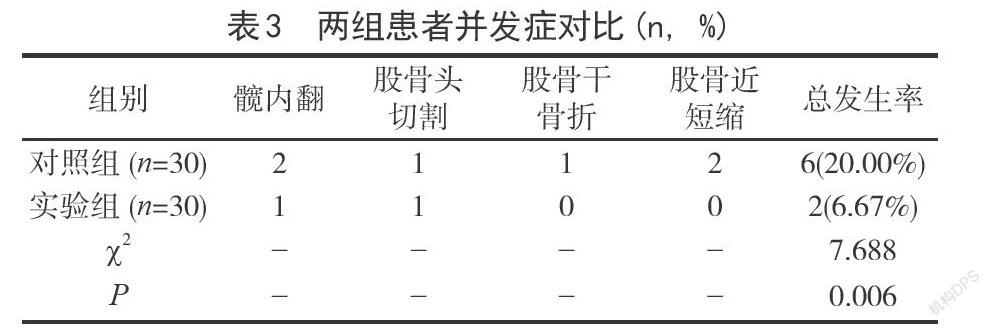
2.3并發癥研究組并發癥發生率2.33%(2例肺部感染)低于對照組15.00%(5例肺部感染,4例DIC),差異有統計學意義(χ2=4.904,P=0.027)。
3討論
早期液體復蘇是治療TS-TIC的常用方法,可有效恢復機體的血液循環,維持各組織與器官的供氧,但進行液體復蘇治療過程中仍存在著較多的爭議性,如復蘇液體的晶膠比例、維持平均動脈值等。且有研究表明,在出血未控制情況下快速大量地輸入體液會導致血液被稀釋,引發酸中毒,進一步加重機體的內環境紊亂,增加病死率[5]。因而改善液體復蘇治療方案對TS-TIC患者具有必要性。
限制性液體復蘇是指在徹底止血前給予小容量的液體來保障重要器官的血液供應,同時將血壓維持在最低水平,以避免大量的體液輸入造成機體損傷[6]。本研究結果顯示,研究組24h輸入液體量少于對照組,BE水平高于對照組,BL水平低于對照組,說明TS-TIC患者采用限制性液體復蘇可減少液體使用量,改善酸中毒。分析原因在于,BE、BL可有效提示全身的灌注情況,其中BE可評估液體復蘇治療后的預后情況,BL可反映組織的缺氧情況[7]。常規液體復蘇可改善血流動力學,但出血未徹底控制時進行液體復蘇可導致凝血病,導致血清BL含量增加;而限制性液體復蘇在增加組織灌注、細胞代謝的同時可減少酸中毒,降低BE、BL水平。
本研究結果顯示,兩組復蘇2h后TT、APTT、PT指標較復蘇前均延長,且研究組短于對照組,說明TS-TIC患者采用限制性液體復蘇治療較常規液體復蘇可更好地緩解機體凝血功能障礙。分析原因在于,TIC是TS患者病死的重要原因,隨著組織缺血程度的增加,可導致機體釋放較多毒素。由于機體的循環血容量減少,凝血酶的活性將逐步丟失,V、VIII因子、激活蛋白C的功能逐步降低;當機體的凝血因子不斷減少后給予大量的補液,可進一步稀釋凝血因子,加重凝血功能障礙[8]。而對補液進行限制并維持在最低水平可緩解補液造成的凝血功能障礙。此外,研究組治療期間并發癥發生率低于對照組,說明TS-TIC患者采用限制性液體復蘇治療可降低并發癥發生率。這主要是由于限制性液體復蘇可抑制促炎因子的大量釋放,進而減少并發癥的發生。
綜上所述,TS-TIC患者采用限制性液體復蘇可減少輸入液體量,降低酸中毒,緩解凝血功能障礙,并降低并發癥發生率,值得臨床運用。
參考文獻
[1]劉良明,白祥軍,李濤,等.創傷失血性休克早期救治規范[J].創傷外科雜志,2017,19(12):881-883,891.
[2]張為,趙曉東.創傷失血性休克中的液體復蘇[J].中華急診醫學雜志,2019,28(2):144-147.
[3]中華醫學會重癥醫學分會.低血容量休克復蘇指南(2007)[J].中國實用外科雜志,2007,27(8):571-587.
[4]馬飛.ISS評分對嚴重創傷患者病情及預后的預測價值[J].海南醫學,2018,29(6):789-791.
[5]嚴曉薇,李小東,李素清,等.不同液體復蘇方式對創傷性休克伴TIC患者的救治效果及免疫調節水平的影響[J].河北醫學,2018,24(11):1798-1803.
[6]施秋凌,謝波,鄭霞.動態監測血乳酸水平評估危重癥患者預后的價值[J].浙江醫學,2017,39(7):542-544,548.
[7]李薛鑫,劉健.不同液體復蘇方式在創傷失血性休克早期治療中的應用[J].中華實用診斷與治療雜志,2017,31(3):307-309.
[8]茆勇,應佑國,徐偉,等.限制性液體復蘇與常規液體復蘇對失血性休克患者臨床療效分析[J].現代生物醫學進展,2017,17(15):2853-2856.

