ERAS聯合專職分層護理應對胸外科腫瘤患者術后康復和下肢深靜脈血栓的預防作用
(撫順市中心醫院,遼寧 撫順 113006)
胸外科腫瘤以肺癌最常見,手術治療仍然是其臨床首選,胸外科手術操作時間長、復雜,對患者的創傷較大[1]。隨著微創技術的廣泛開展,胸腔鏡術式已成為肺癌的標準術式,相對傳統開胸手術創傷小、恢復快[2]。但肺部手術對患者的呼吸功能、消化功能、心腦血管等均會造成不同程度的損傷,安全、快速的康復是臨床醫師及患者期待的核心問題[3]。加速康復外科(accelerated rehabilitation surgery,ERAS)最早由丹麥醫師提出[4],旨在為患者提供優質的術后康復,ERAS是多學科的綜合體現,其最重要的環節為術后康復,減少并發癥的發生率,縮短住院時間。專職分層護理可充分發揮護理人員的個人能力,提高護理效率。本項研究選取我院2019年1月至2019年12月收治的肺癌患者90例為研究對象,探討ERAS聯合專職分層護理對患者康復和下肢深靜脈血栓的影響,報道如下。
1 資料與方法
1.1 一般資料 選取我院2019年1月至2019年12月收治的肺癌患者90例為研究對象。納入標準:①術前患者均經影像學、病理學活檢檢查,符合肺癌的診斷標準;②患者為初次治療,未行放療、化療或靶向治療者;③所有吸煙患者術前常規戒煙2周以上;④自愿參與本項研究。排除標準:①伴有嚴重心肺功能不全者;②有血液病史者;③精神障礙或其他原因無法配合調查者;④臨床資料不全者。根據隨機數字表法將患者分為觀察組、對照組,每組各45例。觀察組男31例,女14例,年齡52~73歲,平均年齡(61.42±5.90)歲;對照組男33例,女12例,年齡53~70歲,平均年齡(61.84±7.30)歲。兩組患者一般資料無統計學差異(P>0.05),具有可比性。
1.2 方法
1.2.1 對照組 采用傳統護理模式。護理人員對患者進行疾病相關健康教育;常規術前準備,術前12 h禁食,4 h禁飲;術后去枕平臥6 h;6 h后開始少量飲水,24 h后流質飲食;鎮痛泵鎮痛48 h;術后1 d床上活動,術后2 d根據患者意愿開始床下活動。
1.2.2 觀察組 采用ERAS聯合專職分層護理,具體措施如下。
1.2.2.1 團隊建設 參考護理人員學歷、能力、職稱、護齡等多方面因素成立專職化分層護理小組。1級:本科以上學歷,6年以上護齡,具有獨當一面的領導能力,綜合素質優秀,以主管護師為主。2級:大專以上學歷,3年以上護齡,以護師為主要成員。3級:以進修護士或新入職人員為主。護士長制訂培訓計劃,定期對小組成員進行培訓考核,考核內容包括營養狀態評估方法、下肢深靜脈血栓(deep venous thrombosis of the lower extremity,DVT)預防措施、肺癌相關知識、術后體溫保持、康復訓練一般程序等。
1.2.2.2 術前護理 患者入院后,為其進行健康教育,重點突出戒煙的必要性和重要性,向患者及家屬講解ERAS的管理理念,取得患者及家屬的認可,指導患者進行術前功能鍛煉。術前預康復指通過功能訓練、營養支持、心理護理等措施提高患者對手術的耐受力和功能儲備,為術后快速康復做好準備。心肺功能訓練:為患者規劃6 min步行區域,根據6 min患者步行距離評估患者心肺功能,共分為4級,其中1級<300 m,2級300~374.9 m,3級375~449.9 m,4級>450 m,級別與心肺功能呈正比。患者入院1~2 d控制運動心率為最大心率的40%~60%,患者感到疲倦時停止活動,入院第3天心率控制在60%~70%,每日運動1次。另外,患者術前每日需進行呼吸訓練,每日2次,包括腹式呼吸、縮唇呼吸、有效咳嗽等。采用NRS2002量表對患者進行營養評估,并根據評分結果進行干預,記錄每日進食量,量化患者營養攝入,術前6 h禁食,2 h禁飲。DVT風險評估采用Autar量表,包括7個維度,分別是手術級別、體質量指數、年齡、手術時間、特殊藥物、運動能力、特殊危險因素,滿分26分,分值與危險程度呈正比,其中無危險<6分,低危險7~10分,中危險11~14分,高危>15分。患者入院8 h內完成初次評估,低危者1周評估1次,高危者3 d評估1次,如有可疑癥狀時,隨時評估。
1.2.2.3 術后護理 ①患者麻醉清醒后應盡早進食,2 h時口服30 mL溫開水,如無不適感可逐次增加飲水量,6 h開始流質飲食,逐漸過度半流質、普食,以少吃多餐的原則逐漸增加食量。②患者術后當天完成DVT術后首次評估,并根據評分分別處理:無危險或低危者由3級護理人員護理,具體內容包括:幫助患者擺放舒適體位,2 h翻身活動一次;囑家屬協助患者按摩下肢;同時注意為患者保暖,避免同一部位反復穿刺;告知患者DVT的典型癥狀,有利于及時發現,盡早干預。中危患者由2級護理人員負責,具體內容包括:除上述護理外應在術前選擇與患者匹配的壓力梯度襪,并間歇使用充氣加壓泵治療,2次/天,每次30 min,持續5 d,如患者已出現血栓則禁止按摩,以免脫落造成栓塞。高危患者由3級護理人員負責,即在中危護理的基礎上增加巡房次數,使用肝素等抗凝藥物治療,并根據醫囑調整劑量。③患者麻醉清醒后即可進行抬臀運動、踝泵運動訓練,每次5 min,每日5次,待患者補充能量,體力恢復后可進行呼吸操訓練。具體內容如下:雙上肢外展抱頭,隨吸氣運動雙肘緩慢外展后伸,雙肘下放時呼氣。指導患者有效排痰,患者自主、自然呼吸,放松肩部,盡量采用腹式呼吸模式,于吸氣末屏住呼吸3 s,隨后被動呼氣,以似“呵呵”的方式咳出痰液。患者先行踝泵、抬臀運動,后進行有效咳痰3次,無明顯不適可下床活動。下床活動前,先床旁安坐,再扶床站立,隨后協助行走、獨立行走,上述步驟依次進行,嘗試行走距離為100~150 m。④疼痛管理,術后鎮痛泵2 mL/h鎮痛,連續48 h,麻醉清醒后加用羅寧泵入24 h,停用羅寧前口服泰勒寧,每6 h口服1次,患者術后開始活動前或有可能誘發疼痛的操作前采用VAS(visual simulation scoring,VAS)評分法進行疼痛評估,根據評分追加鎮痛藥物雙氯芬酸鈉栓。
1.3 觀察指標 比較兩組患者術后康復情況、疼痛程度、并發癥發生率及凝血指標。術后康復情況包括排便時間、下床時間、住院時間、拔管時間等。并發癥包括肺部感染、肺不張、下肢深靜脈血栓發生率、胸腔積液等。疼痛程度采用VAS評分法,分值與疼痛程度呈正比。凝血指標包括凝血酶時間(thrombin time,TT),凝血酶原時間(prothrombin time,PT),活化部分凝血酶原時間(activated partial prothrombin time,APTT),血漿纖維蛋白原(plasma fibrinogen,FIB)及D二聚體(D-dime,D-D)。
1.4 統計學分析 采用SPSS19.0軟件進行數據分析,計量資料采用(均數±標準差)表示,檢驗方法為t檢驗,計數資料采用百分比表示,檢驗方法為卡方檢驗,以P<0.05為差異具有統計學意義。
2 結果
2.1 兩組患者術后康復情況及疼痛程度的比較 觀察組患者術后排便時間、下床時間、拔管時間、住院時間及疼痛程度評分顯著少于對照組(P<0.05)。見表1。
表1 兩組患者術后康復情況及疼痛程度的比較(±s)
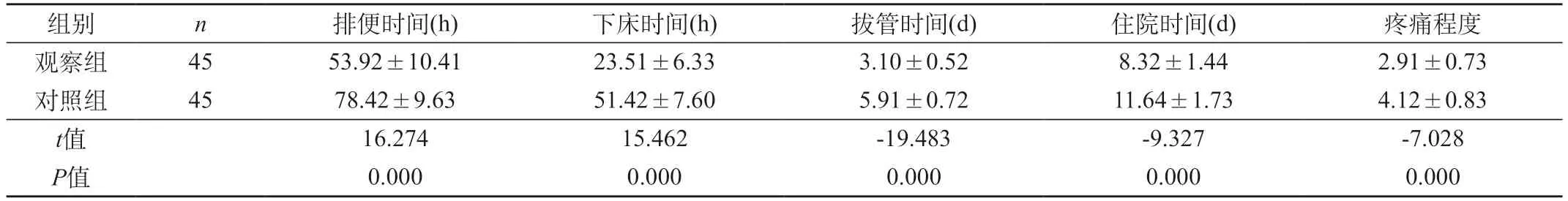
表1 兩組患者術后康復情況及疼痛程度的比較(±s)
2.2 兩組患者并發癥發生率的比較 觀察組患者肺部感染1例,未見肺不張、下肢深靜脈血栓、胸腔積液,發生率為2.22%;對照組患者肺感染2例,肺不張3例,胸腔積液1例,下肢深靜脈血栓1例,發生率為15.56%,觀察組顯著低于對照組(χ2=5.826,P=0.001)。
2.3 兩組患者凝血指標的比較 觀察組患者TT、PT、APTT、FIB、D二聚體指標顯著優于對照組(P<0.05)。見表2。
表2 兩組患者凝血指標的比較(±s)
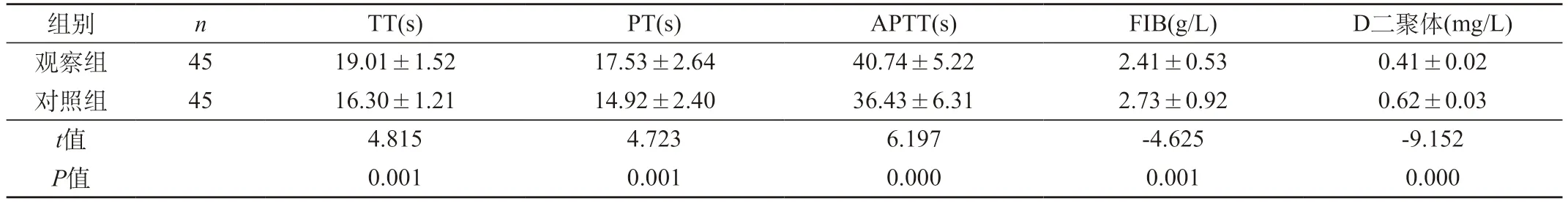
表2 兩組患者凝血指標的比較(±s)
3 討論
胸外科患者手術操作需全身麻醉,短時間內補充大量液體,使免疫功能減低,術中肺部長時間處于肺不張狀態[5],術后顯著的疼痛限制患者的活動范圍,持續使用鎮痛藥物等多種因素都會影響患者的術后康復[6]。傳統的護理方式以叩擊、引流、咳嗽等方式輔助排痰,不能適應現階段術后無痛的要求。ERAS由Kehlet首次提出,通過控制免疫、新陳代謝等降低手術創傷,以降低術后疼痛程度,降低并發癥的發生率,盡早使患者提前活動、鍛煉而早日康復。
ERAS綜合了多個學科的優勢因素,對術前、術中、術后護理均有程序化要求,護理人員遵照路徑操作,充分體現了預見性護理的優勢[7],患者入院后對其營養狀態、DVT發生風險進行評估,并根據分值補充營養,提高患者機體對手術的耐受力。術前協助患者進行心肺功能鍛煉,增加心肺功能儲備。術后早期床上運動有利于胃腸道功能的恢復,胸腔積液、手術創面滲液的引流,降低術后感染的發生率。
專職化分層護理的特點為分層、分級、專職,其核心目的是根據患者病情危重程度提供與之相匹配的照護,可有效地節約護理資源,充分發揮各級護理人員的優勢,又可保證患者的安全[8]。DVT是手術患者術后常見的并發癥,主要由術后長時間制動、臥床致下肢靜脈回流受阻,目前仍以預防為主,早發現、早治療是關鍵[9]。但DVT發病隱匿,未受過專業訓練人員很難發現,以往常通過D二聚體值或個人臨床經驗進行判斷,具有一定的主觀性和片面性。本項研究中觀察組患者術前、術后常規采用Autar量表進行DVT風險評估[10],根據患者風險程度由不同級別的護理人員提供相應的護理服務,同時護理人員經過規范化培訓,權責明確,故專職化分層護理顯著提升了護理質量。在本項研究中,觀察組患者術后恢復進程顯著優于對照組,疼痛程度顯著低于對照組,凝血指標優于對照組,充分體現了這一護理方式的有效性。
綜上所述,ERAS聯合專職分層護理應用于胸外科腫瘤患者有利于緩解疼痛,快速康復,降低術后并發癥的發生率,值得推薦。

